Expert médical de l'article
Nouvelles publications
Ostéochondropathie
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
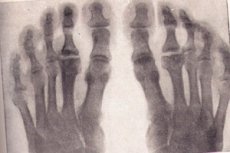
L'ostéochondropathie est un groupe de maladies ayant une évolution cyclique longue, une perturbation de la nutrition du tissu osseux et sa nécrose aseptique ultérieure.
Cette pathologie, de nature dystrophique, est étroitement liée à des facteurs génétiques. Selon la classification internationale des maladies (CIM-10), elle est classée dans le groupe XIII des maladies de l'appareil locomoteur et du tissu conjonctif (M00-M99):
M80-M94 Ostéopathie et chondropathie:
- M80-M85 Troubles de la densité et de la structure osseuse.
- M86-M90 Autres ostéopathies.
- M91-M94 Chondropathie.
D'après les manifestations radiologiques et les signes cliniques secondaires, la maladie est associée à une résorption et un remplacement des zones osseuses détruites. L'ostéochondronécrose aseptique se caractérise par une modification cyclique des processus suivants:
- Nécrose osseuse non inflammatoire (aseptique).
- Fracture pathologique dans la zone affectée.
- Résorption et rejet des parties nécrotiques de l'os.
- Réparer les dégâts.
Si le cartilage articulaire est impliqué dans le processus pathologique, le risque d'altération de sa fonction est élevé. La maladie se caractérise par une évolution chronique et prolongée. Un traitement précoce et adapté permet une évolution favorable.
Épidémiologie
Selon les statistiques médicales, de nombreuses maladies du système musculo-squelettique sont associées à une altération de la structure et de la densité osseuses et touchent le plus souvent les personnes âgées. En revanche, l'ostéochondropathie est tout à fait différente: elle se manifeste pendant la période de croissance active. Elle est principalement diagnostiquée chez les patients âgés de 10 à 18 ans, de constitution sportive. La plupart des patients sont des hommes jeunes.
Les principales lésions concernent les os et les articulations, soumis à des sollicitations musculaires accrues et à des microtraumatismes: genoux, hanches et pieds. Chez les patients adultes présentant des lésions articulaires dégénératives, on diagnostique une arthrose, dont le tableau clinique est similaire à celui d'une nécrose aseptique.
Causes ostéochondropathies
À ce jour, la cause exacte du développement de lésions dégénératives-nécrotiques de certaines sections osseuses n'a pas été établie. Des études indiquent que l'ostéochondropathie est associée aux facteurs suivants:
- Prédisposition héréditaire.
- Déséquilibre hormonal.
- Maladies endocriniennes.
- Troubles métaboliques.
- Blessures et microtraumatismes fréquents.
- Maladies infectieuses.
- Alimentation déséquilibrée.
- Violation de l'interaction entre le tissu osseux et les vaisseaux sanguins.
- Perturbation du trophisme nerveux et de la régulation du flux sanguin.
- Les membres et la colonne vertébrale restent dans une position non naturelle pendant une longue période.
- Atrophie des muscles de la cuisse.
- Utilisation à long terme de certains groupes de médicaments.
Au cours du processus de diagnostic, toutes les raisons ci-dessus sont prises en compte et le traitement vise à les prévenir à l'avenir.
 [ 5 ]
[ 5 ]
Facteurs de risque
Plusieurs facteurs augmentent considérablement le risque de troubles de la nutrition osseuse:
- Enfance et adolescence.
- Masse musculaire développée.
- Embonpoint.
- Genre masculin.
- Facteur génétique.
- Pathologies endocriniennes.
- Malnutrition.
- Troubles du métabolisme des vitamines et du calcium.
- Effort physique excessif, blessures.
- Maladie systémique du tissu conjonctif.
- Utilisation de corticostéroïdes.
- Troubles neutrophiques.
- Changements liés à l’âge.
- Anomalies congénitales dans le développement des organes et des systèmes.
- Chaussures mal sélectionnées.
Plus les combinaisons des facteurs ci-dessus sont nombreuses, plus le risque de développer une ostéochondropathie est élevé.
 [ 6 ]
[ 6 ]
Pathogénèse
Le mécanisme de développement des lésions osseuses et articulaires n'est pas entièrement compris. La pathogenèse de l'ostéochondropathie est associée à une activité physique excessive et à des blessures. Plusieurs autres facteurs prédisposants peuvent également être associés au développement de la maladie:
- Syndrome métabolique (trouble du métabolisme des substances essentielles).
- Déséquilibre hormonal dû à des pathologies endocriniennes.
- Maladies de l'hypophyse, de la glande thyroïde, des ovaires, des glandes surrénales.
- Diverses maladies infectieuses.
- Carence en magnésium, calcium et autres substances utiles dans l'organisme.
- Trouble de l'apport sanguin au tissu osseux.
- Obésité à tout stade.
- Activités sportives professionnelles et microtraumatismes fréquents.
Le processus dégénératif-dystrophique des os est étroitement lié à des facteurs héréditaires. Si l'un des parents souffre de lésions osseuses et articulaires, l'enfant peut hériter de ce problème sous l'influence des facteurs mentionnés ci-dessus.
Symptômes ostéochondropathies
Il existe plusieurs types d’ostéochondropathie, chacun ayant ses propres symptômes.
Voyons les symptômes des pathologies les plus courantes:
- Lésion de l'articulation de la hanche:
- Patients âgés de 4 à 9 ans.
- Mouvement limité dans l'articulation.
- Atrophie musculaire de la partie inférieure de la jambe et de la cuisse.
- Lésion de la tête fémorale.
- Douleur intense dans la zone blessée.
- Douleur au genou.
- Raccourcissement du membre affecté de 1 à 2 cm.
- Tibia tubéreux:
- Patients âgés de 12 à 15 ans, de sexe masculin.
- Gonflement dans la zone affectée.
- Augmentation de la douleur lors de mouvements intenses.
- Dysfonctionnement de l'articulation.
- Os métatarsien:
- Âge des patients en bas âge.
- Douleur systématique dans la zone affectée.
- Gonflement et rougeur de la peau à l'arrière du pied.
- Limitation de la fonction motrice.
- Raccourcissement des 2e et 3e doigts du membre affecté.
- Lésions des vertèbres et de la colonne vertébrale:
- Cyphose de la colonne thoracique moyenne et inférieure.
- Malaise dans le dos.
- Névralgie intervertébrale.
- Fatigue rapide du dos.
- Déformation du segment affecté.
La localisation du syndrome douloureux dépend entièrement de la zone affectée, et son intensité dépend de la gravité du processus pathologique. Dans tous les cas, l'inconfort s'accentue avec l'effort physique, provoquant divers symptômes supplémentaires.
Plusieurs symptômes indiquent le développement d'une nécrose aseptique. Les premiers signes de la maladie sont les suivants:
- L’activité physique provoque une exacerbation de la douleur dans la zone affectée.
- Gonflement des tissus affectés.
- Les articulations craquent pendant le mouvement.
- Fonction motrice limitée et boiterie.
- Modifications de la structure et atrophie musculaire.
Il est inacceptable d'ignorer les signes mentionnés ci-dessus. Sans soins médicaux rapides, ils progressent rapidement, provoquant des douleurs aiguës et des complications.
Étapes
La maladie nécrotique dégénérative de certaines parties des os comporte plusieurs stades, chacun présentant certains symptômes:
- Nécrose osseuse: une légère douleur apparaît dans la zone affectée, accompagnée d'une altération de la fonction des membres. Les ganglions lymphatiques régionaux sont normaux, la palpation ne révèle rien. Il n'y a aucune altération radiographique. La maladie dure de plusieurs mois à six mois.
- Fracture par compression: l'os s'affaisse et les zones endommagées s'entrecroisent. La radiographie révèle un assombrissement homogène de la zone affectée et une absence de motif structurel. Ce stade dure de 2 à 6 mois, voire plus.
- La fragmentation est la résorption des zones osseuses mortes. Les zones affectées sont remplacées par du tissu de granulation et des ostéoclastes. Les radiographies montrent une diminution de la hauteur osseuse, ainsi qu'une fragmentation des zones affectées avec une alternance de zones sombres et claires. La durée de la maladie varie de six mois à deux à quatre ans.
- Récupération – restauration progressive de la forme et de la structure de l'os. Elle dure de quelques mois à plusieurs années.
La durée de tous les stades est de 2 à 4 ans. En l'absence de soins médicaux, la guérison se poursuit avec des déformations résiduelles, conduisant au développement d'une arthrose déformante.
Formes
La nécrose aseptique peut survenir dans les parties spongieuses de n'importe quel os. Cette pathologie se divise en plusieurs types, chacun ayant ses propres caractéristiques d'évolution et de traitement.
- Os tubulaires (épiphyse):
- Tête fémorale - Maladie de Legg-Calve-Perthes.
- Tête de l'os métatarsien I-III, extrémité sternale de la clavicule, doigts – maladie de Keller II.
- Os tubulaires courts:
- Os naviculaire du pied - maladie de Köhler I.
- Os lunaire de la main - maladie de Kienbock.
- Os scaphoïde du carpe - Maladie de Preiser.
- Corps spinal - Maladie de Calvé.
- Apophyses:
- Tubérosité tibiale - Maladie d'Osgood-Schlatter.
- Tubérosité du calcanéum - Maladie de Haglund-Schinz.
- Anneaux apophysaires des vertèbres - Maladie de Scheuermann-Mau.
- Surfaces articulaires - Maladie de Koenig.
L'ostéochondronécrose aseptique se divise en deux catégories: celles qui nécessitent un traitement médicamenteux et celles qui nécessitent une intervention chirurgicale. Ces dernières comprennent:
- Maladie de Koenig (condyles fémoraux).
- Maladie de Diaz (talus).
- Maladie de Legg-Calve-Perthes (tête fémorale).
- Maladie de Larsen (pôle inférieur de la rotule).
- Maladie de Louvain (surface articulaire de la rotule).
Le type d’état pathologique détermine la méthode de traitement et le pronostic de guérison.
Le processus dégénératif-dystrophique des os comporte plusieurs stades, chacun présentant ses propres variantes et caractéristiques.
Examinons de plus près la classification de l’ostéochondropathie:
- Affections dystrophiques et nécrotiques des os tubulaires (épiphyses). Cette catégorie comprend:
- Tête de l'os métatarsien.
- La clavicule (une partie de l'os de la colonne thoracique).
- Phalanges des doigts des membres supérieurs.
- Lésions des os tubulaires courts:
- Os naviculaire du pied.
- Os lunaire de la main.
- Os scaphoïde du poignet.
- Corps vertébral.
- Processus pathologique dans les apophyses:
- Tubérosité du tibia.
- Tubercule du talon.
- Anneaux apophysaires de la colonne vertébrale.
- Lésion de la surface des articulations cunéiformes et superficielles:
- Articulation du coude.
- Cheville.
- Articulation du genou.
Dans la plupart des cas, la maladie nécrotique dégénérative touche les enfants et les adolescents, affectant les os et les articulations. Toutes les formes de la maladie se caractérisent par une évolution chronique bénigne avec une évolution favorable.
Ostéochondropathie de Louvain
La lésion de la surface articulaire rotulienne est une maladie dégénérative-nécrotique de Louvain. Elle se caractérise par une nécrose aseptique de la rotule et une atteinte cartilagineuse. Cette pathologie survient chez les patients âgés de 12 à 14 ans et est unilatérale. Elle se développe suite à des microtraumatismes chroniques de la rotule, des luxations et une perturbation de la biomécanique du muscle quadriceps.
Les symptômes se manifestent par une douleur modérée et intermittente au niveau de l'articulation du genou. Leur apparition n'est pas toujours liée à l'activité physique. Cependant, la mobilité de l'articulation est indolore et parfaitement préservée.
Le diagnostic repose sur le recueil de l'anamnèse et un ensemble de méthodes de laboratoire et instrumentales. Les plus instructives sont la tomodensitométrie, l'IRM et la radiographie. Une arthroscopie est réalisée pour établir le diagnostic final. Le traitement est conservateur. Le médecin prescrit un traitement médicamenteux, de la kinésithérapie et des exercices de rééducation. Un traitement précoce assure un pronostic favorable.
Complications et conséquences
Parmi les complications et conséquences possibles de l’ostéochondropathie, les patients rencontrent le plus souvent les problèmes suivants:
- Dysfonctionnement des articulations.
- Modification de la structure osseuse.
- Restriction dans l'articulation du membre blessé.
- Processus dystrophiques dans les articulations.
- Destruction lente du tissu osseux.
Pour éviter les complications, vous devez consulter un médecin en temps opportun et respecter scrupuleusement les prescriptions médicales.
Diagnostics ostéochondropathies
Si une maladie dégénérative-nécrotique de certaines parties des os est suspectée, un ensemble de méthodes de laboratoire et instrumentales est réalisé, ainsi qu'une approche différentielle.
Le diagnostic d'ostéochondropathie commence par l'anamnèse et l'examen du tableau clinique. Des analyses sanguines et des tests rhumatismaux sont ensuite prescrits. Une attention particulière est portée à la radiographie.
Au stade initial de la maladie, la radiographie est peu informative; l'IRM et la tomodensitométrie sont donc pratiquées pour détecter les moindres modifications de la structure osseuse. Des examens diagnostiques sont également indiqués pendant le traitement afin d'en évaluer l'efficacité.
Tests
Le diagnostic de laboratoire en cas de nécrose aseptique est nécessaire pour déterminer le taux de minéraux dans le sang, ainsi que les marqueurs de la formation osseuse et de la résorption osseuse dans les fluides biologiques. Les analyses sanguines et urinaires générales ne sont pas informatives sur les processus dégénératifs osseux, mais permettent d'évaluer l'état général de l'organisme et d'identifier les processus inflammatoires.
- Analyse pour déterminer les minéraux dans le sang.
- Le calcium est le principal composant des os et participe à la construction du squelette. Sa concentration normale dans le sang veineux est de 2,15 à 2,65 mmol/l. Si les valeurs sont inférieures à la norme, la carence minérale est compensée par lixiviation osseuse. Cela entraîne une destruction osseuse progressive, sans conséquence visible sur la santé de l'organisme.
- Le phosphore et le magnésium interagissent avec le calcium, améliorant sa pénétration dans le tissu osseux. Une teneur élevée en phosphore favorise l'élimination du calcium. Le rapport calcium/phosphore normal est de 2:1. La norme sanguine pour le phosphore est comprise entre 0,81 et 1,45 mmol/l, et celle pour le magnésium entre 0,73 et 1,2 mmol/l. En cas de trouble de la croissance osseuse, les valeurs peuvent diminuer ou rester dans la plage normale.
- Indicateurs biochimiques de la destruction du tissu osseux
Le collagène, une protéine qui confère résistance et élasticité au tissu osseux, est le principal composant de la substance interosseuse, située entre les plaques osseuses. Lorsque les os sont endommagés, la protéine, comme le collagène, est détruite et se décompose en plusieurs marqueurs. Ces substances pénètrent dans le sang et sont excrétées inchangées dans les urines.
Les principaux marqueurs de la nécrose aseptique sont: la désoxypyridonoline (DPID), la pyridinoline et le Cross-Laps. Ce dernier est composé de huit acides aminés qui composent le collagène et interviennent dans la formation des protéines.
Lors du diagnostic, des indicateurs d'amélioration de la formation osseuse sont également analysés. Le plus révélateur est l'ostéocalcine. Cette substance est produite par les ostéoblastes lors de la formation du tissu osseux et pénètre partiellement dans la circulation sanguine systémique. En cas de lésion osseuse, son taux augmente.
 [ 19 ]
[ 19 ]
Diagnostic instrumental
En cas de suspicion d'ostéochondropathie, un ensemble d'examens instrumentaux est indispensable au diagnostic. Les méthodes matérielles présentent plusieurs indications:
- Blessures récentes.
- Douleur aiguë et chronique irradiant vers d’autres parties du corps.
- Suivi de l'efficacité du traitement.
- Préparation à la chirurgie.
- Évaluation de l'état osseux et vasculaire.
- Radiographie – donne une idée générale de l'état de l'os affecté. Elle ne révèle pas de troubles circulatoires. En règle générale, les images sont prises en plusieurs projections pour une analyse plus précise.
- La tomodensitométrie (TDM) est une étude couche par couche des os et des tissus mous. Elle permet de déterminer la structure de l'os affecté et l'état des vaisseaux à l'aide d'un produit de contraste.
- Imagerie par résonance magnétique – révèle les changements pathologiques à un stade précoce. Les ondes électromagnétiques permettent de visualiser la zone affectée.
- Scintigraphie – Détecte les anomalies osseuses à un stade précoce, avant leur apparition à la radiographie. Elle est souvent utilisée en complément de l'IRM ou du scanner. Elle est rarement utilisée en pédiatrie.
- L'arthroscopie permet d'évaluer l'état de l'articulation du genou avec la plus grande précision possible et d'élaborer des stratégies thérapeutiques. Elle combine des fonctions diagnostiques et thérapeutiques. Elle est le plus souvent utilisée pour diagnostiquer la maladie de Koenig, c'est-à-dire une lésion des condyles fémoraux.
Ostéochondropathies à la radiographie
La radiographie est l'examen de référence en cas de suspicion de maladie osseuse dégénérative-nécrotique. Examinons les principaux signes d'ostéochondropathie, quelle que soit leur localisation, à la radiographie:
- Nécrose de l'os spongieux et de la moelle osseuse. Le cartilage articulaire n'est pas sujet à la nécrose.
- Fracture pathologique – le tissu osseux nécrosé n'est pas fonctionnel, les travées de substance spongieuse ne peuvent pas supporter la charge exercée. La radiographie montre des signes de déformation osseuse, de raccourcissement et de compaction. Cette étape dure environ six mois.
- Stade de résorption des masses nécrotiques par lyse. Sur la radiographie, masses nécrotiques entourées d'ostéoclastes. L'épiphyse présente une structure hétérogène, des signes d'hémorragie suivis de calcification et des modifications kystiques sont possibles.
- Au stade de la réparation, c'est-à-dire de la restauration de la structure osseuse, la radiographie montre des zones d'éclaircissement dans le tissu osseux nouvellement créé causées par des changements kystiques.
Pour déterminer le stade de la maladie, les résultats de la radiographie sont comparés aux symptômes cliniques de la maladie.
Diagnostic différentiel
Lors du diagnostic final, l'ostéochondropathie est différenciée d'autres maladies présentant des symptômes similaires. La symptomatologie de la maladie est comparée à celle des pathologies suivantes:
- Arthrose déformante.
- Tuberculose des os.
- Arthrite.
- Athérosclérose.
- Modifications dégénératives-prolifératives des os.
- Nouvelles pousses.
- Maladies infectieuses et inflammatoires.
- Syndromes de compression et compression des nerfs périphériques.
Lors de la réalisation d'un diagnostic différentiel, un ensemble d'examens de laboratoire et instrumentaux est analysé et le stade de nécrose aseptique est également déterminé.
Traitement ostéochondropathies
Sur la base des résultats du diagnostic, l'orthopédiste établit un plan de traitement pour la nécrose aseptique. Tout d'abord, un traitement médicamenteux est prescrit aux patients, comprenant les médicaments suivants:
- Analgésiques.
- Médicaments anti-inflammatoires non stéroïdiens.
- Pour améliorer la circulation sanguine.
- Complexes vitaminiques.
La prévention
La prévention des troubles de la zone de croissance des os spongieux consiste en un ensemble de méthodes visant à renforcer l'organisme en général, à augmenter les propriétés protectrices du système immunitaire et à fournir des micro et macroéléments utiles.
La prévention de l’ostéochondropathie comprend les recommandations suivantes:
- Activité physique équilibrée pour créer et renforcer le corset musculaire.
- Limitez l’augmentation de l’activité physique.
- Éviter les blessures.
- Nutrition rationnelle.
- Prendre des complexes de vitamines et de minéraux.
- Traitement rapide des maladies virales, infectieuses et autres du corps.
- Porter des chaussures bien ajustées avec des semelles orthopédiques.
- Des contrôles réguliers avec votre médecin.
Les mesures préventives comprennent également des massages réguliers des membres et d'autres parties du corps. Dès les premières douleurs osseuses et articulaires, il est conseillé de consulter un médecin afin d'en diagnostiquer les causes et de les éliminer.
Prévoir
Avec un diagnostic et un traitement précoces, l'ostéochondropathie a un pronostic favorable. Les formes sévères de nécrose aseptique sont difficiles à corriger et peuvent donc avoir une issue défavorable. Le pronostic se dégrade considérablement avec l'apparition de complications.
L'ostéochondropathie et l'armée
La maladie nécrotique dégénérative de certaines sections osseuses ne constitue pas une exemption du service militaire. Pour éviter le service militaire, il est nécessaire de se soumettre à un examen médical militaire, qui confirmera la présence de troubles fonctionnels empêchant le service.
La liste des pathologies pouvant entraîner une interdiction de service militaire comprend les maladies du système squelettique et leurs complications:
- Courbure congénitale de la colonne vertébrale de type fixe.
- Déformation sévère de la paroi thoracique avec insuffisance respiratoire sévère.
- Courbures acquises de la colonne vertébrale avec rotation des vertèbres.
- Incapacité à maintenir une position verticale en raison de déformations squelettiques.
- Instabilité des segments de la colonne vertébrale.
- Faiblesse musculaire des membres, parésie musculaire avec décompensation.
- Troubles des fonctions motrices.
En présence des maladies susmentionnées, le conscrit est soumis à une série d'examens visant à confirmer les modifications pathologiques: scanner, IRM, radiographie, scintigraphie. Sur la base des résultats de ces examens et de l'avis de la commission médicale consultative, le conscrit est exempté du service militaire pour ostéochondropathie ou complications.

