Expert médical de l'article
Nouvelles publications
Omphalite de l'ombilic: catarrhale, purulente, phlegmoneuse, nécrotique
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
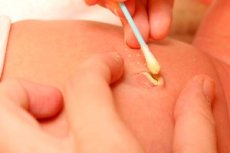
L'omphalite est une inflammation du cordon ombilical et des tissus environnants, plus fréquente chez les nouveau-nés. La structure de la peau et du tissu sous-cutané des nourrissons est telle que l'inflammation se propage très rapidement. Le risque de complications est donc très élevé, d'où la nécessité de connaître les premiers symptômes et manifestations de cette pathologie.
Épidémiologie
Les statistiques montrent qu'aujourd'hui, on compte 2 à 7 cas d'omphalite pour 100 nouveau-nés. Il s'agit d'une prévalence très élevée, compte tenu des conséquences. L'âge moyen d'apparition des symptômes dépend de l'âge gestationnel: 3 à 5 jours pour les prématurés; 5 à 9 jours pour les nouveau-nés à terme. La fréquence des complications dépend du début du traitement, et plus le traitement est tardif, plus le risque de décès augmente, et il peut survenir en quelques heures, et non en quelques jours.
Causes omphalite
Le cordon ombilical joue un rôle vital lorsque le bébé est dans l'utérus. Il contient deux artères et une veine, principaux vaisseaux qui alimentent le bébé en oxygène et éliminent le dioxyde de carbone. Après la naissance, les poumons prennent le relais; le cordon ombilical est donc noué et oblitéré. Il est composé de deux artères et d'une veine, entourées de tissu conjonctif muqueux et d'une fine muqueuse. Généralement, après la naissance, une inflammation à l'extrémité proximale du cordon ombilical entraîne son décollement de la peau. Ce processus naturel s'accompagne d'un écoulement muqueux blanchâtre, parfois présent dans des conditions normales.
Il est important de comprendre que le nombril est une porte d'entrée directe vers la cavité abdominale. Toute infection tissulaire peut donc entraîner une propagation rapide de l'infection en profondeur. Après la naissance, une pince est placée sur le nombril et, avec le temps, elle tombe, laissant un nombril sec et propre. En conditions normales, le nombril tombe entre le cinquième et le quinzième jour après la naissance de l'enfant. Passé ce délai, le nombril devrait être sec, propre et ne pas saigner.
Le cordon ombilical est un milieu propice à la croissance et à la prolifération bactériennes, car il contient des tissus vivants facilement infectieux. Ainsi, l'omphalite est causée par des micro-organismes qui pénètrent la peau de l'ombilic et les tissus plus profonds, provoquant un processus inflammatoire. L'infection peut se propager aux vaisseaux sanguins ombilicaux, aux vaisseaux lymphatiques de la paroi abdominale et aux vaisseaux sanguins des tissus environnants.
Plusieurs espèces bactériennes ont été identifiées comme les agents responsables les plus fréquents de cette inflammation. Une seule espèce ou une combinaison d'espèces microbiennes aérobies et anaérobies peut être à l'origine de l'omphalite.
Les organismes aérobies comprennent: Staphylococcus aureus (le plus courant), streptocoque du groupe A, E. coli, Klebsiella, Proteus.
Les espèces anaérobies sont responsables d'environ 30 % des cas d'omphalite: Bacteroides fragilis, Peptostreptococcus, Clostridium perfringens.
Pathogénèse
La pathogenèse des modifications de l'omphalite repose sur l'attraction des leucocytes polynucléaires vers le cordon ombilical par les bactéries, mécanisme de défense naturel de l'organisme. Les bactéries potentiellement pathogènes qui colonisent le cordon ombilical proviennent de la filière génitale maternelle et de diverses sources bactériennes locales au niveau du lieu de naissance. Lorsque les leucocytes sont les premiers à réagir à la source de l'infection, les monocytes et les lymphocytes sont alors activés, complétant ainsi la réponse inflammatoire. Diverses cytokines et substances biologiquement actives sont libérées, entraînant une infiltration de la peau et des tissus mous autour de l'ombilic. C'est ainsi que se produisent des modifications inflammatoires locales. Le processus se propage très rapidement non seulement aux tissus profonds, mais aussi au tissu sous-cutané, favorisant ainsi la destruction de ces tissus. Une infiltration de neutrophiles se produit, caractérisée par des manifestations exsudatives prononcées et la formation d'un processus purulent. En l'absence de traitement, des foyers de nécrose se forment et le micro-organisme peut pénétrer dans le sang et provoquer une septicémie.
Il existe un phénomène appelé « omphalite par gant de toilette ». De quoi s'agit-il? Lorsque des micro-organismes pénètrent dans les tissus de l'ombilic pendant sa cicatrisation, ils provoquent une inflammation. Ce concept implique que, chez certains bébés, l'omphalite peut être due à un mauvais entretien de l'ombilic à la maison ou à des mesures d'hygiène inappropriées. Cela inclut le frottement de l'ombilic non cicatrisé avec un gant de toilette, le traitement du moignon ombilical avec des solutions antiseptiques, la macération de l'ombilic avec une couche, et d'autres facteurs entraînant une infection exogène de la surface de la plaie de l'ombilic non cicatrisé. Par conséquent, le principal facteur de développement de l'omphalite est un mauvais entretien postnatal de l'ombilic. La méthode de soins du cordon ombilical après la naissance influence à la fois la colonisation bactérienne et le moment de la séparation de l'ombilic. Les facteurs de risque courants de développement d'une omphalite néonatale comprennent l'accouchement non planifié à domicile, le faible poids de naissance, la rupture prolongée des membranes, le cathétérisme ombilical et la chorioamnionite. Les autres facteurs de risque incluent les déficits immunitaires chez le nouveau-né; les anomalies génétiques associées aux protéines contractiles pendant le travail; le syndrome de déficit d'adhésion leucocytaire et le trouble de la motilité des neutrophiles. Si la mère souffre de maladies inflammatoires chroniques ou aiguës des organes génitaux, ces micro-organismes colonisent la peau du bébé et peuvent ensuite être à l'origine de l'omphalite.
Symptômes omphalite
Les symptômes de l’omphalite peuvent se développer de manière aiguë chez les bébés nés à terme, tandis que chez les bébés prématurés, les premiers signes peuvent être latents en raison d’une réaction thermique sous-développée.
Les signes cliniques de l'omphalite varient en gravité selon l'âge des enfants. Chez le nouveau-né, les premiers signes sont l'apparition de difficultés d'alimentation, puis l'enfant devient de plus en plus irritable, léthargique ou somnolent, une fois l'infection déjà propagée. Des signes d'infection localisée apparaissent également: une odeur désagréable de pus provenant du cordon ombilical; une rougeur de la peau autour du nombril, un gonflement de la peau à cet endroit. Les pertes ombilicales peuvent être transparentes, mais leur apparition après le début de la cicatrisation doit également être alarmante. Les réactions à la température sont rares chez le nouveau-né, mais à mesure que l'intoxication s'intensifie et que l'infection se propage profondément dans les tissus du nombril, la température corporelle de l'enfant peut également augmenter. Toute modification de la couleur de la peau autour du nombril peut être considérée comme un symptôme dangereux d'inflammation.
L'omphalite aiguë est moins fréquente chez les enfants plus âgés, car il n'existe pas de voie d'entrée directe vers l'infection. Cependant, chez les enfants immunodéprimés, une infection de plaie ou une lésion cutanée à cet endroit peut entraîner une inflammation du nombril. Les symptômes sont alors plus prononcés: intoxication; douleur dans la région du nombril, pointée du doigt par l'enfant; hyperthermie.
L'omphalite chez l'adulte est généralement associée à une mauvaise hygiène et à l'enfoncement du cordon ombilical dans les couches profondes du tissu sous-cutané dû à l'obésité. Souvent, l'inflammation du piercing au nombril est une conséquence de l'apparition ultérieure d'une omphalite chez l'adulte. Au début, des modifications cutanées caractéristiques apparaissent après une lésion du cordon ombilical ou une semaine plus tard. Durant cette période, la plaie du nombril commence tout juste à cicatriser, lorsqu'un écoulement et une odeur désagréable apparaissent. Lorsque du tissu nécrotique apparaît déjà autour de l'anneau ombilical, la peau devient plus foncée et peut ressembler à un coup violent ou à une ecchymose. Des ulcères peuvent alors apparaître et la douleur s'intensifie. L'omphalite chez l'adulte entraîne rarement des complications, car les adultes consultent dès les premiers stades. L'omphalite du nouveau-né est considérée comme plus dangereuse, car elle est plus difficile à diagnostiquer et le processus inflammatoire se propage très rapidement.
Selon le degré de propagation du processus infectieux, il existe différents types d'omphalite. L'omphalite simple se caractérise par des manifestations initiales sans complications graves. Elle survient généralement le premier jour de la maladie, affectant alors uniquement la zone cutanée autour du nombril. L'omphalite catarrhale se développe lorsque la peau et le tissu sous-cutané sont endommagés au début de la maladie. Dans ce cas, les manifestations initiales peuvent être un œdème, une rougeur cutanée et un écoulement muqueux transparent au niveau du nombril. L'omphalite séreuse se caractérise par l'écoulement de mucus séreux au niveau du nombril, ce qui peut également se produire dans des conditions normales. En cas de forte concentration microbienne dans le foyer inflammatoire, un grand nombre de leucocytes neutrophiles sont mobilisés, ce qui s'accompagne de leur mort et de la libération de pus. Ainsi, le processus catarrhal peut rapidement se transformer en omphalite purulente. Celle-ci s'accompagne d'une odeur désagréable provenant des tissus enflammés et d'un écoulement vert ou jaune.
Si le processus s'étend aux couches plus profondes de la peau et des tissus, une omphalite phlegmoneuse se développe. L'omphalite phlegmoneuse est causée par la production de facteurs (par un ou plusieurs micro-organismes) qui entraînent directement la mort des cellules tissulaires et la dégradation des membranes cellulaires par les enzymes bactériennes. Les toxines produites dans l'environnement anaérobie des tissus nécrotiques permettent aux organismes de se propager rapidement à travers les tissus. Cela entraîne la destruction des muscles et du tissu conjonctif, permettant ainsi aux organismes de poursuivre leur croissance et d'augmenter la production de toxines. En raison de la destruction progressive et profonde des tissus, ces infections peuvent être mortelles si elles ne sont pas traitées rapidement. De plus, l'augmentation de l'œdème local entraîne une compression des muscles au niveau de leur fascia, ce qui peut entraîner une nécrose musculaire ischémique et le développement d'une omphalite nécrotique. Il s'agit du stade final de l'omphalite aiguë, associée à un risque élevé de décès chez le nouveau-né.
Complications et conséquences
Les conséquences et complications de l'omphalite peuvent survenir lorsque des bactéries colonisent le cordon ombilical et accèdent directement à la circulation sanguine. Les complications les plus fréquentes sont la propagation de l'infection aux tissus sains. C'est ainsi que se développent la fasciite nécrotique, l'abcès, le phlegmon et la péritonite.
La fasciite nécrosante se propage rapidement et peut être mortelle. Les premiers signes peuvent inclure un gonflement et une rougeur de la peau autour de l'infection, ainsi qu'une tension cutanée, une douleur aiguë et des crépitements au toucher. La péritonite se développe lorsque les vaisseaux sont impliqués, car la veine ombilicale est une voie directe vers le péritoine. Ainsi, les micro-organismes présents dans la peau pénètrent dans le péritoine et y provoquent une inflammation.
Toute complication de l’omphalite augmente considérablement le risque de mortalité.
Diagnostics omphalite
Le diagnostic d'omphalite doit être posé tôt, afin que le traitement soit efficace rapidement et que les complications soient moins probables. En cas d'écoulement suspect au niveau du nombril ou de changement de couleur de la peau, il est nécessaire de consulter un médecin. Un examen visuel est important, car il permet de déterminer la couleur de la peau, la nature de l'écoulement et son odeur. Il est nécessaire de vérifier la cicatrisation de la plaie ombilicale chez un nouveau-né. Chez les enfants plus âgés, il est nécessaire de vérifier si la zone a été blessée.
Les examens nécessaires en cas de suspicion d'omphalite sont une numération formule sanguine complète. Des modifications de la neutrophilie ou de la neutropénie indiquent une infection aiguë. Parfois, en cas de détérioration progressive de l'état sur fond d'omphalite, il faut exclure un sepsis. Pour cela, des indicateurs plus larges sont étudiés: le rapport entre le nombre de neutrophiles immatures et matures, supérieur à 0,2 en cas d'infection bactérienne systémique, et une thrombocytopénie peut également survenir.
D’autres tests de laboratoire non spécifiques qui peuvent être utilisés pour évaluer la gravité du processus inflammatoire dans l’omphalite comprennent: le CD64 des neutrophiles, la procalcitonine, la protéine C-réactive et la vitesse de sédimentation des érythrocytes.
Les critères diagnostiques de confirmation du sepsis et du syndrome de coagulation intravasculaire disséminée sont: frottis sanguin périphérique, fibrinogène, D-dimères, temps de prothrombine et temps de céphaline activée. Pour isoler et identifier les micro-organismes impliqués dans l'omphalite, on utilise des frottis de pertes ombilicales et des hémocultures.
Les diagnostics instrumentaux comprennent: l'échographie abdominale pour détecter la présence d'une péritonite. L'échographie et la tomodensitométrie révèlent des anomalies anatomiques, un épaississement des fascias et la présence de liquide dans les tissus.
Diagnostic différentiel
Le diagnostic différentiel de l'omphalite doit être réalisé en premier lieu en présence d'un processus séreux normal, ce qui peut se produire lors d'une cicatrisation normale de l'ombilic. En conditions normales, une accumulation de liquide peut se produire dans la région de l'ombilic, entre le cordon ombilical et la paroi abdominale. Cela peut se manifester par un écoulement séreux après la chute de l'ombilic. En revanche, en l'absence de rougeur ou de réactions systémiques, il ne s'agit pas d'omphalite.
Un retard d'épithélialisation de l'ombilic peut laisser un granulome gris-rose terne suintant du liquide. Un tel granulome doit être différencié d'un abcès.
Il est également nécessaire de différencier l'omphalite de la fistule ombilicale. La fistule ombilicale peut survenir lorsqu'une infection provenant de la cavité abdominale, via un site malléable – le nombril –, commence à atteindre la peau. Dans ce cas, l'orifice ombilical lui-même n'est pas impliqué dans le processus inflammatoire. L'omphalite se caractérise principalement par une inflammation des tissus mous autour du nombril, immédiatement visible.
Traitement omphalite
Le traitement de l'omphalite est toujours réalisé à l'hôpital. Si l'enfant est prématuré ou nouveau-né, il peut être nécessaire de le soigner en soins intensifs.
L'objectif du traitement de l'omphalite est d'éliminer les agents pathogènes bactériens et de corriger les symptômes associés, tout en prévenant les complications. Une utilisation rapide et adéquate des antimicrobiens est essentielle. Les antibiotiques sont indispensables en cas d'omphalite; il est parfois nécessaire d'utiliser deux médicaments simultanément. Les résultats des tests de sensibilité doivent déterminer le choix de l'antibiotique. Une association d'ampiox, d'oxacilline, de méthicilline et de gentamicine avec du métronidazole est recommandée pour les bactéries anaérobies. Un traitement court de 7 jours est adapté aux cas simples; dans les cas plus complexes avec développement de complications, une administration parentérale de 10 à 14 jours est nécessaire. En cas de complications telles qu'une hypotension, une coagulation intravasculaire disséminée et une insuffisance respiratoire, il est recommandé d'administrer des liquides intravasculaires et de transfuser du sang ou du plasma.
Le traitement antimicrobien empirique doit être complet et couvrir tous les agents pathogènes possibles dans le contexte clinique. Les médicaments pouvant être utilisés comprennent:
- L'ampicilline est une pénicilline à large spectre. Elle inhibe la synthèse de la paroi cellulaire bactérienne pendant la réplication active, ce qui lui confère une activité bactéricide contre les organismes sensibles. Elle est bactéricide contre des organismes tels que Listeria, certains staphylocoques, certaines souches d'Haemophilus influenzae et les méningocoques. La posologie pour administration intramusculaire et intraveineuse est de 45 milligrammes par kilogramme. Le médicament doit être divisé en trois prises. Les effets secondaires incluent des troubles hépatiques et des diarrhées. Précautions: Ne pas utiliser en cas d'antécédents familiaux d'allergie à la pénicilline.
- L'oxacilline est une pénicilline antistaphylococcique qui agit spécifiquement sur ce pathogène. C'est un antibiotique bactéricide qui inhibe la synthèse de la paroi cellulaire. Il est utilisé pour traiter les infections causées par des staphylocoques producteurs de pénicillinase. Il peut être utilisé en début de traitement en cas de suspicion d'infection staphylococcique. La posologie est de 50 milligrammes par kilogramme. Les effets secondaires incluent une déficience visuelle, des éruptions cutanées allergiques et des troubles intestinaux.
- La nétilmicine est un antibiotique aminoside qui agit contre les bactéries Gram négatives. La posologie du médicament par voie intraveineuse est de 10 milligrammes par kilogramme de poids corporel. En phase aiguë, l'antibiotique est administré par voie intraveineuse. Les effets secondaires peuvent inclure des effets toxiques sur les organes auditifs et rénaux, ainsi que des réactions allergiques.
- Clindamycine – utilisée pour traiter les infections causées par des bactéries anaérobies. Ce médicament est également efficace contre les streptocoques aérobies et anaérobies (à l'exception des entérocoques). Il inhibe la croissance bactérienne en bloquant la dissociation du peptidyl-ARNt des ribosomes, ce qui entraîne l'arrêt de la synthèse protéique ARN-dépendante. Posologie: 8 à 10 milligrammes par kilogramme. Effets secondaires: réactions allergiques, effets sur l'organe de la vision.
- La vancomycine est un antibiotique bactéricide contre la plupart des cocci et bacilles Gram positifs aérobies et anaérobies. C'est un médicament de réserve recommandé en cas de suspicion de sepsis à staphylocoque à coagulase négative. Posologie: dose initiale de 15 milligrammes, puis de 10 milligrammes par kilogramme de poids corporel. Effets secondaires: détresse respiratoire, neutropénie.
Les antibiotiques sont donc indispensables dans le traitement de l'omphalite. Un traitement symptomatique est également utilisé: antipyrétiques et perfusions pour soulager l'intoxication. Les pommades contre l'omphalite sont rarement utilisées, car une inflammation prononcée peut perturber la cicatrisation. Le lévomékol est une pommade souvent utilisée pour l'omphalite simple. Il s'agit d'une pommade hydrophile qui a la propriété d'extraire le contenu purulent et muqueux. Elle est utilisée en période aiguë, sur prescription médicale.
Des vitamines et de la physiothérapie peuvent être utilisées une fois que l’enfant est rétabli.
Les traitements traditionnels et à base de plantes sont limités, car l'omphalite est un processus inflammatoire qui se propage très rapidement et entraîne des conséquences, de telles méthodes ne peuvent donc que compliquer son évolution.
La morbidité et la mortalité liées à l'omphalite dépendent de l'apparition de complications et de la mise en place rapide d'un traitement. Par conséquent, l'intervention médicale en cas d'omphalite doit reposer sur un traitement complexe des complications chirurgicales. Le traitement chirurgical est réalisé en cas d'apparition de contenu purulent dans la région ombilicale: traitement chirurgical primaire. En cas d'autres complications, l'antibiothérapie doit être complétée par une intervention chirurgicale. La chirurgie de l'omphalite vise à désinfecter la source de l'infection et à drainer l'infection.
La fasciite nécrosante se caractérise par la formation de zones de nécrose du fascia, puis des muscles. Le traitement de cette complication consiste principalement à éliminer les tissus nécrosés ou dégénérés par un traitement et une irrigation des plaies. Après cicatrisation, les plaies importantes peuvent être suturées ou remplacées par une greffe de peau.
Une péritonite sans abcès abdominal peut ne pas nécessiter d'intervention chirurgicale, et l'infection peut être contrôlée par des antibiotiques intraveineux à large spectre. Un abcès intrapéritonéal confirmé par échographie ou laparotomie doit être complètement débridé chirurgicalement et drainé. Un abcès intrapéritonéal doit être débridé lors de la laparotomie.
La prévention
La prévention de l'omphalite passe avant tout par des soins appropriés au cordon ombilical du nouveau-né. Aujourd'hui, cette approche implique une intervention minimale du personnel soignant et des parents, ainsi que la nécessité de maintenir le nombril sec et propre en permanence. Par conséquent, après la sortie de l'hôpital, il n'est pas nécessaire de lubrifier le nombril, mais simplement de baigner l'enfant dans de l'eau bouillie propre, sans frotter la zone cicatrisée. La prévention des complications est importante; par conséquent, en cas d'écoulement ombilical ou de détérioration de l'état général de l'enfant, il est impératif de consulter un médecin.
Prévoir
Le pronostic de l'omphalite est généralement favorable, mais les complications, si elles ne sont pas traitées à temps, peuvent entraîner une mortalité allant jusqu'à 7 à 15 %. Chez 4 % des nouveau-nés atteints d'une forme localisée d'omphalite, un tableau clinique de sepsis se développe. Malgré les progrès de la médecine moderne, la mortalité reste élevée, atteignant 30 à 40 % chez les enfants nés à terme et 50 % ou plus chez les prématurés. Un tel pronostic démontre une fois de plus l'importance d'un diagnostic précoce de l'omphalite.
L'omphalite est une pathologie visible. Par conséquent, malgré la propagation rapide de l'inflammation, son diagnostic doit être posé même par la mère, sur la base d'une évaluation visuelle du nombril. Un diagnostic et un traitement tardifs de l'omphalite peuvent entraîner une invalidité, voire le décès de l'enfant. Par conséquent, la prévention, un diagnostic précoce et un traitement efficace revêtent une importance non seulement médicale, mais aussi sociale.


 [
[