Expert médical de l'article
Nouvelles publications
Laryngoscopie
Dernière revue: 06.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
La laryngoscopie est le principal type d'examen du larynx. La difficulté de cette méthode réside dans le fait que l'axe longitudinal du larynx est perpendiculaire à l'axe de la cavité buccale, ce qui rend son examen impossible selon les méthodes habituelles.
L'examen du larynx peut être réalisé soit à l'aide d'un miroir laryngé (laryngoscopie indirecte), lors de l'utilisation duquel l'image laryngoscopique est reflétée, soit à l'aide de directoscopes spéciaux conçus pour la laryngoscopie directe.
Laryngoscopie indirecte
En 1854, le chanteur espagnol Garcia (fils) Manuel Patricio Rodriguez (1805-1906) inventa un laryngoscope pour la laryngoscopie indirecte. Cette invention lui valut le titre de docteur en médecine en 1855. Il convient toutefois de noter que la méthode de laryngoscopie indirecte était connue grâce à des publications antérieures, datant de 1743 (le glotoscope de l'obstétricien Levert). Dozzini (Francfort, 1807), Sem (Genève, 1827) et Babynston (Londres, 1829) rapportèrent ensuite des dispositifs similaires fonctionnant selon le principe du périscope et permettant l'examen en miroir de l'intérieur du larynx. En 1836 et 1838, le chirurgien lyonnais Baums fit la démonstration d'un miroir laryngé parfaitement identique au miroir moderne. En 1840, Liston utilisa un miroir semblable à celui d'un dentiste pour examiner le larynx en cas de maladie provoquant son gonflement. L'introduction massive du laryngoscope de Garcia dans la pratique médicale est due au neurologue de l'hôpital viennois L. Turck (1856). En 1858, le professeur de physiologie de Pest (Hongrie) Schrötter utilisa pour la première fois un éclairage artificiel et un miroir concave rond percé d'un trou central (réflecteur de Schrötter) pour la laryngoscopie indirecte, avec une tête de Kramer verticale rigide adaptée. Auparavant, la lumière solaire réfléchie par un miroir était utilisée pour éclairer le larynx et le pharynx.
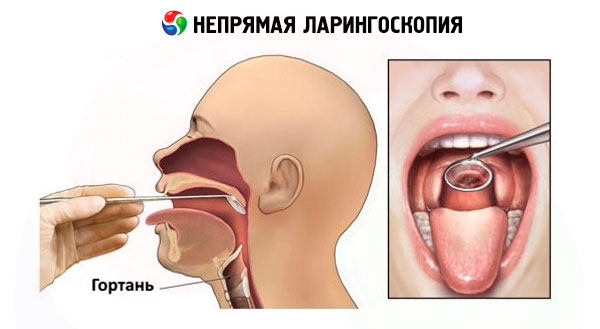
Les techniques modernes de laryngoscopie indirecte ne sont pas différentes de celles utilisées il y a 150 ans.
Des miroirs laryngés plats de différents diamètres sont utilisés, fixés à une tige étroite insérée dans une poignée spéciale munie d'un système de verrouillage à vis. Pour éviter la formation de buée, le miroir est généralement chauffé à la lampe à alcool, la surface du miroir étant exposée à la flamme, ou dans de l'eau chaude. Avant d'insérer le miroir dans la cavité buccale, sa température est vérifiée en touchant la peau du dos de la main avec la surface métallique. La laryngoscopie indirecte est généralement réalisée en position assise, le patient légèrement penché en avant et la tête légèrement en arrière. Si des prothèses dentaires amovibles sont présentes, elles sont retirées. La technique de la laryngoscopie indirecte requiert certaines compétences et une formation appropriée. En résumé, le médecin saisit la poignée contenant le miroir de la main droite, comme un stylo, de manière à ce que la surface du miroir soit orientée vers le bas. Le patient ouvre grand la bouche et tire la langue autant que possible. Le médecin saisit la langue enveloppée dans une compresse de gaze avec l'index et l'annulaire de la main gauche et la maintient en position protubérante. Parallèlement, avec le majeur de la même main, il soulève la lèvre supérieure pour mieux visualiser la région pharyngée, dirige un faisceau lumineux dans la cavité buccale et y insère un miroir chauffant. La face arrière du miroir est pressée contre le palais mou, le déplaçant vers l'arrière et vers le haut. Pour éviter que la luette du palais mou ne se reflète dans le miroir, ce qui gênerait la visualisation du larynx, celui-ci doit être entièrement recouvert d'un miroir. Lors de l'insertion du miroir dans la cavité buccale, il faut éviter de toucher la racine de la langue et la paroi arrière du pharynx afin de ne pas provoquer de réflexe pharyngé. La tige et le manche du miroir reposent sur le coin gauche de la bouche et sa surface doit être orientée de manière à former un angle de 45° avec l'axe de la cavité buccale. Le flux lumineux dirigé vers le miroir et réfléchi par celui-ci vers le larynx l'illumine ainsi que les structures anatomiques correspondantes. Pour examiner toutes les structures du larynx, l'angle du miroir est modifié en manipulant la poignée afin d'examiner systématiquement l'espace interaryténoïdien, les aryténoïdes, les plis vestibulaires, les cordes vocales, les sinus piriformes, etc. Il est parfois possible d'examiner l'espace sous-glottique et la face postérieure de deux ou trois anneaux trachéaux. Le larynx est examiné pendant la respiration calme et forcée du sujet, puis pendant la phonation des sons « i » et « e ». Lorsque ces sons sont prononcés, les muscles du palais mou se contractent et la protrusion de la langue permet de soulever l'épiglotte et d'ouvrir l'espace supraglottique pour l'examen. Simultanément, la fermeture phonatoire des cordes vocales se produit. L'examen du larynx ne doit pas durer plus de 5 à 10 secondes; un nouvel examen est effectué après une courte pause.
L'examen du larynx par laryngoscopie indirecte pose parfois des difficultés importantes. Parmi les facteurs obstructifs, on peut citer une épiglotte infantile, légèrement mobile, bloquant l'entrée du larynx; un réflexe nauséeux prononcé (incontrôlable), le plus souvent observé chez les fumeurs, les alcooliques et les neuropathes; une langue épaisse et indisciplinée et un frein court; un état comateux ou soporifique de la personne examinée, et bien d'autres raisons. Un obstacle à l'examen du larynx est la contracture de l'articulation temporo-mandibulaire, qui survient en cas d'abcès périamygdalien ou d'arthrite arthrosique, ainsi qu'en cas d'oreillons, de phlegmon buccal, de fracture de la mâchoire inférieure ou de trismus dû à certaines maladies du système nerveux central. L'obstacle le plus fréquent à la laryngoscopie indirecte est un réflexe pharyngé prononcé. Il existe des techniques pour le supprimer. Par exemple, on demande au sujet de compter mentalement des nombres à deux chiffres à l'envers pour se distraire, ou de joindre les mains avec les doigts pliés et de les tirer de toutes ses forces, ou encore de tenir sa langue. Cette technique est également nécessaire lorsque le médecin doit avoir les deux mains libres pour effectuer certaines manipulations à l'intérieur du larynx, comme l'ablation d'un fibrome sur la corde vocale.
En cas de réflexe nauséeux incontrôlable, une anesthésie de la racine de la langue, du voile du palais et de la paroi postérieure du pharynx est pratiquée. Il est préférable de privilégier la lubrification à la pulvérisation d'aérosol, car cette dernière provoque une anesthésie qui se propage à la muqueuse buccale et au larynx, ce qui peut provoquer des spasmes de ce dernier. La laryngoscopie indirecte est quasiment impossible chez les jeunes enfants. Par conséquent, si un examen obligatoire du larynx est nécessaire (par exemple, en cas de papillomatose), on a recours à la laryngoscopie directe sous anesthésie.
Image du larynx lors d'une laryngoscopie indirecte
L'image du larynx obtenue en laryngoscopie indirecte est très caractéristique. Comme elle résulte d'une image miroir de l'image réelle et que le miroir est placé à 45° par rapport au plan horizontal (principe du périscope), l'image est située dans le plan vertical. Grâce à cette disposition de l'image endoscopique, les sections antérieures du larynx sont visibles dans la partie supérieure du miroir, souvent recouvertes par l'épiglotte au niveau de la commissure; les sections postérieures, notamment les aryténoïdes et l'espace interaryténoïdien, sont visibles dans la partie inférieure.
La laryngoscopie indirecte permettant l'examen du larynx avec l'œil gauche uniquement, c'est-à-dire de manière monoculaire (ce qui peut être facilement vérifié en fermant l'œil), tous les éléments du larynx sont visibles sur un seul plan, bien que les cordes vocales soient situées 3 à 4 cm sous le bord de l'épiglotte. Les parois latérales du larynx sont visualisées comme fortement raccourcies et comme vues de profil. De dessus, c'est-à-dire de face, on distingue une partie de la racine de la langue avec l'amygdale linguale, puis l'épiglotte rose pâle, dont le bord libre se soulève lors de la phonation du son « i », libérant ainsi la cavité laryngée. Directement sous l'épiglotte, au centre de son bord, on peut parfois observer un petit tubercule: le tuberculum cpiglotticum, formé par la branche de l'épiglotte. Sous et derrière l'épiglotte, divergeant de l'angle du cartilage thyroïde et de la commissure vers les cartilages aryténoïdes, se trouvent les cordes vocales d'une couleur blanchâtre nacrée, facilement identifiables par leurs tremblements caractéristiques, réagissant avec sensibilité à la moindre tentative de phonation. Lors d'une respiration calme, la lumière du larynx a la forme d'un triangle isocèle, dont les côtés latéraux sont représentés par les cordes vocales; l'apex semble reposer contre l'épiglotte et est souvent recouvert par elle. L'épiglotte constitue un obstacle à l'examen de la paroi antérieure du larynx. Pour surmonter cet obstacle, on utilise la position turque: la personne examinée renverse la tête en arrière et le médecin pratique une laryngoscopie indirecte debout, comme si elle était réalisée de haut en bas. Pour une meilleure vue des sections postérieures du larynx, la position de Killian est utilisée, dans laquelle le médecin examine le larynx par le bas (debout sur un genou devant le patient) et le patient incline la tête vers le bas.
Normalement, les bords des cordes vocales sont réguliers et lisses; à l'inspiration, ils divergent légèrement; lors d'une inspiration profonde, les cordes vocales divergent au maximum et les anneaux supérieurs de la trachée deviennent visibles, et parfois même la carène trachéale. Dans certains cas, les cordes vocales présentent une teinte rougeâtre terne et un fin réseau vasculaire. Chez les individus minces, de constitution asthénique et présentant une pomme d'Adam prononcée, tous les éléments internes du larynx sont plus nettement visibles; les limites entre les tissus fibreux et cartilagineux sont bien différenciées.
Dans les régions supérolatérales de la cavité laryngée, les plis vestibulaires, roses et plus massifs, sont visibles au-dessus des cordes vocales. Ils sont séparés des cordes vocales par des espaces plus visibles chez les individus minces. Ces espaces constituent les entrées des ventricules du larynx. L'espace interaryténoïdien, qui ressemble à la base de la fente triangulaire du larynx, est limité par les cartilages aryténoïdes, visibles comme deux épaississements en forme de massue recouverts d'une muqueuse rose. Lors de la phonation, on observe une rotation de leurs parties antérieures l'une vers l'autre, rapprochant ainsi les cordes vocales qui leur sont rattachées. La muqueuse recouvrant la paroi postérieure du larynx devient lisse lorsque les cartilages aryténoïdes divergent à l'inspiration; lors de la phonation, lorsque les cartilages aryténoïdes se rapprochent, elle se rassemble en petits plis. Chez certains individus, les cartilages aryténoïdes sont si proches qu'ils se chevauchent. À partir des cartilages aryténoïdes, les replis aryépiglottiques s'étendent vers le haut et l'avant, atteignant les bords latéraux de l'épiglotte et formant avec elle la limite supérieure de l'entrée du larynx. Parfois, en cas de muqueuse subatrophique, de petites saillies au-dessus des cartilages aryténoïdes sont visibles dans l'épaisseur des replis aryépiglottiques; ce sont les cartilages corniculés; latéralement à ceux-ci se trouvent les cartilages cunéiformes. Pour examiner la paroi postérieure du larynx, on utilise la position de Killian: la personne examinée penche la tête vers la poitrine, et le médecin examine le larynx de bas en haut, soit à genoux devant le patient, soit debout.
La laryngoscopie indirecte révèle également d'autres structures anatomiques. Ainsi, au-dessus de l'épiglotte, en avant même de celle-ci, sont visibles les fosses épiglottiques formées par le pli glosso-épiglottique latéral et séparées par le pli glosso-épiglottique médial. Les parties latérales de l'épiglotte sont reliées aux parois du pharynx par les plis pharyngiens-épiglottiques, qui recouvrent l'entrée des sinus piriformes de la partie laryngée du pharynx. Lors de l'expansion de la glotte, le volume de ces sinus diminue, tandis que lors de son rétrécissement, leur volume augmente. Ce phénomène est dû à la contraction des muscles interaryténoïdiens et aryépiglottiques. Son absence, surtout unilatérale, est le signe précoce d'une infiltration tumorale de ces muscles ou de l'apparition d'une lésion neurogène.
La couleur de la muqueuse laryngée doit être évaluée en fonction de l'anamnèse et des autres signes cliniques. En effet, elle n'est généralement pas constante et dépend souvent du tabagisme, de la consommation d'alcool et de l'exposition aux risques professionnels. Chez les personnes hypotrophiques (asthéniques) présentant une constitution asthénique, la muqueuse laryngée est généralement rose pâle; chez les normosthéniques, elle est rose; chez les personnes obèses, pléthoriques (hypersthéniques) ou les fumeurs, la muqueuse laryngée peut varier du rouge au cyanose sans signe prononcé de maladie de cet organe.
Laryngoscopie directe
La laryngoscopie directe permet d'examiner la structure interne en image directe et d'effectuer diverses manipulations sur ses structures dans une large gamme (ablation de polypes, fibromes, papillomes par des méthodes chirurgicales conventionnelles, cryogéniques ou laser), ainsi que de réaliser une intubation d'urgence ou programmée. Cette méthode a été introduite par M. Kirshtein en 1895 et a été maintes fois améliorée par la suite. Elle repose sur l'utilisation d'un directoscope rigide, dont l'introduction dans le laryngopharynx par la cavité buccale est rendue possible grâce à l'élasticité et à la souplesse des tissus environnants.
Indications de la laryngoscopie directe
Les indications de la laryngoscopie directe sont nombreuses et leur nombre ne cesse de croître. Cette méthode est largement utilisée en ORL pédiatrique, la laryngoscopie indirecte étant quasiment impossible chez l'enfant. Pour les jeunes enfants, on utilise un laryngoscope monobloc à manche fixe et spatule fixe. Pour les adolescents et les adultes, on utilise des laryngoscopes à manche amovible et spatule rétractable. La laryngoscopie directe est utilisée lorsqu'il est nécessaire d'examiner des parties du larynx difficiles à visualiser par la laryngoscopie indirecte: les ventricules, la commissure, la paroi antérieure du larynx entre la commissure et l'épiglotte, et l'espace sous-glottique. La laryngoscopie directe permet diverses manipulations diagnostiques endolaryngées, ainsi que l'insertion d'une sonde d'intubation dans le larynx et la trachée pendant l'anesthésie ou l'intubation en cas de ventilation mécanique d'urgence.
Contre-indications à la procédure
La laryngoscopie directe est contre-indiquée en cas de sténose respiratoire sévère, d'altérations cardiovasculaires sévères (malformations cardiaques décompensées, hypertension artérielle sévère et angine de poitrine), d'épilepsie avec seuil épileptogène bas, de lésions des vertèbres cervicales empêchant le rejet de la tête en arrière et d'anévrisme de l'aorte. Les contre-indications temporaires ou relatives comprennent les maladies inflammatoires aiguës de la muqueuse buccale, du pharynx et du larynx, ainsi que les saignements pharyngés et laryngés.
Technique de laryngoscopie directe
Le choix individuel du modèle de laryngoscope approprié (Jackson, Undritz, Brunings, Mezrin, Zimont, etc.) est essentiel pour la réalisation efficace d'une laryngoscopie directe. Ce choix dépend de nombreux critères: le but de l'intervention (diagnostique ou chirurgicale), la position du patient, son âge, les caractéristiques anatomiques des régions maxillo-faciale et cervicale, et la nature de la maladie. L'examen est réalisé à jeun, sauf urgence. Chez les jeunes enfants, la laryngoscopie directe est réalisée sans anesthésie, chez les plus jeunes, sous anesthésie, et chez les plus âgés, soit sous anesthésie, soit sous anesthésie locale avec prémédication appropriée, comme chez l'adulte. Pour l'anesthésie locale, divers anesthésiques topiques peuvent être utilisés en association avec des sédatifs et des anticonvulsivants. Français Pour réduire la sensibilité générale, la tension musculaire et la salivation, le patient reçoit un comprimé de phénobarbital (0,1 g) et un comprimé de sibazon (0,005 g) 1 heure avant l'intervention. 30 à 40 minutes avant, 0,5 à 1,0 ml d'une solution à 1 % de promedol et 0,5 à 1 ml d'une solution à 0,1 % de sulfate d'atropine sont administrés par voie sous-cutanée. 10 à 15 minutes avant l'intervention, une anesthésie d'application est administrée (2 ml d'une solution à 2 % de dicaïne ou 1 ml d'une solution à 10 % de cocaïne). 30 minutes avant la prémédication spécifiée, afin d'éviter un choc anaphylactique, il est recommandé d'administrer 1 à 5 ml d'une solution à 1 % de diméthrazine ou 1 à 2 ml d'une solution à 2,5 % de diprazine (pipolfen) par voie intramusculaire.
La position du patient peut varier et dépend principalement de son état. Elle peut être réalisée en position assise, allongée sur le dos, plus rarement sur le côté ou sur le ventre. La position allongée est la plus confortable pour le patient et le médecin. Elle est moins fatigante pour le patient, empêche la salive de s'écouler dans la trachée et les bronches et, en présence d'un corps étranger, prévient sa pénétration dans les voies respiratoires inférieures. La laryngoscopie directe est réalisée dans le respect des règles d'asepsie.
La procédure comprend trois étapes:
- avancement de la spatule vers l'épiglotte;
- en le faisant passer par le bord de l'épiglotte en direction de l'entrée du larynx;
- son avancement le long de la face postérieure de l'épiglotte jusqu'aux cordes vocales.
La première étape peut être réalisée selon trois variantes:
- avec la langue tirée, maintenue en place avec une compresse de gaze soit par l'assistant du médecin, soit par l'examinateur lui-même;
- avec la langue en position normale dans la cavité buccale;
- lors de l'insertion d'une spatule depuis le coin de la bouche.
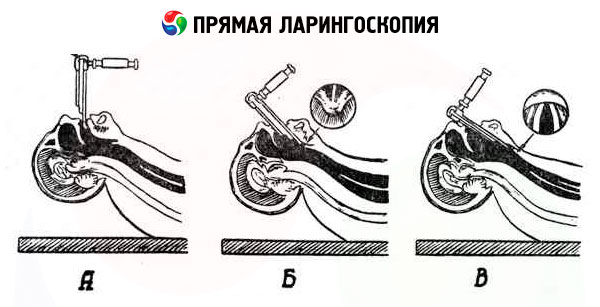
Dans toutes les variantes de la laryngoscopie directe, la lèvre supérieure est remontée. La première étape consiste à appuyer la racine de la langue vers le bas et à déplacer la spatule jusqu'au bord de l'épiglotte.
Au deuxième stade, l'extrémité de la spatule est légèrement relevée, placée derrière le bord de l'épiglotte et avancée de 1 cm; elle est ensuite abaissée, recouvrant l'épiglotte. Dans ce cas, la spatule appuie sur les incisives supérieures (cette pression ne doit pas être excessive). Le bon sens d'avancement de la spatule est confirmé par l'apparition de cordes vocales blanchâtres dans la zone de frottement derrière les cartilages aryténoïdes, s'étendant obliquement depuis ceux-ci.
À l'approche du troisième stade, la tête du patient est encore plus inclinée en arrière. La langue, si elle était tenue à l'extérieur, est relâchée. L'examinateur augmente la pression de la spatule sur la racine de la langue et l'épiglotte (voir la troisième position – sens des flèches) et, en respectant la ligne médiane, positionne la spatule verticalement (patient assis) le long de l'axe longitudinal du larynx (patient allongé). Dans les deux cas, l'extrémité de la spatule est dirigée le long de la partie médiane de la fente respiratoire. Dans ce cas, la paroi postérieure du larynx apparaît en premier dans le champ visuel, puis les cordes vestibulaires et vocales, et les ventricules du larynx. Pour une meilleure visualisation des parties antérieures du larynx, il convient d'appuyer légèrement sur la racine de la langue.
Parmi les types particuliers de laryngoscopie directe, on trouve la laryngoscopie dite en suspension, proposée par Killian, dont la méthode de Seifert est un exemple. Actuellement, le principe de Seifert est utilisé lorsque la pression sur la racine de la langue (condition principale pour l'introduction de la spatule dans le larynx) est assurée par la contre-pression d'un levier reposant sur un support métallique spécial ou sur le thorax de la personne examinée.
Le principal avantage de la méthode Seifert est qu’elle libère les deux mains du médecin, ce qui est particulièrement important lors d’interventions chirurgicales endolaryngées longues et complexes.
Les laryngoscopes modernes étrangers pour la laryngoscopie en suspension et avec support sont des systèmes complexes, comprenant des spatules de différentes tailles et des ensembles d'instruments chirurgicaux variés, spécialement adaptés aux interventions endolaryngées. Ces systèmes sont équipés de moyens techniques pour la ventilation artificielle des infections, l'anesthésie par injection et d'un équipement vidéo spécial, permettant de réaliser des interventions chirurgicales à l'aide d'un microscope opératoire et d'un écran de télévision.


 [
[