Expert médical de l'article
Nouvelles publications
Pneumonie focale chez l'enfant
Dernière revue: 05.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
La pneumonie est une maladie infectieuse aiguë. Elle se manifeste par un syndrome de détresse respiratoire. Des lésions infiltrantes sont visibles à la radiographie. La pneumonie focale est plus fréquente chez l'enfant et se caractérise par une lésion infectieuse et inflammatoire observée dans une zone limitée du tissu pulmonaire.
Code CIM-10
La pneumonie est classée sous les numéros J12 à J18. Selon le code CIM-10, il existe plusieurs formes de la maladie. La première est communautaire. Elle survient à domicile ou 48 heures après l'hospitalisation. Son évolution est favorable, et les décès sont extrêmement rares.
La deuxième forme, selon la classification, est contractée à l'hôpital. Elle peut se développer 48 heures après la sortie du patient. Cette catégorie comprend les patients atteints de pneumonie sous ventilation assistée. Cela inclut également les victimes de pneumonie hospitalisées en maison de retraite. Le taux de mortalité est alors élevé.
La troisième forme est la pneumonie par aspiration. Elle se développe lorsqu'une grande quantité de contenu oropharyngé est avalée par un patient inconscient. Cela est dû à des troubles de la déglutition et à une toux affaiblie. Cette catégorie inclut les personnes souffrant d'intoxication alcoolique, de traumatisme crânien, d'épilepsie, etc. Une brûlure chimique ne peut être exclue lors de l'aspiration du contenu gastrique.
Causes de la pneumonie focale chez les enfants
Le développement de la maladie est provoqué par des pneumocoques et des streptocoques, ainsi que par des virus, des champignons et même des facteurs physiques et chimiques. Les principales causes de pneumonie focale chez l'enfant trouvent leur origine dans une maladie antérieure. Celle-ci peut être provoquée aussi bien par une réaction allergique pulmonaire courante que par un rhume compliqué.
La muqueuse des voies respiratoires de l'enfant est trop sensible. Cela est dû à la présence d'un grand nombre de vaisseaux sanguins. C'est pourquoi la flore pathogène, en y pénétrant, provoque un œdème rapide, perturbant ainsi la ventilation pulmonaire. L'épithélium cilié a alors du mal à éliminer les mucosités des poumons, ce qui favorise le développement des micro-organismes.
La pneumonie focale se caractérise par la présence d'une lésion unique. Sa surface est de 1 cm, ce qui est minime. Elle survient souvent en présence d'une infection à chlamydia. Sa complication principale et la plus dangereuse est la pneumonie. Tout cela indique que toute maladie, y compris les lésions des voies respiratoires, doit être éliminée rapidement.
Pathogénèse
Dans la pneumonie focale, le processus inflammatoire est limité à un lobe ou à un segment du poumon. Souvent, les foyers apparus peuvent fusionner, aggravant ainsi la situation. En cas de localisation superficielle, la plèvre est progressivement impliquée dans le processus inflammatoire. La pathogénèse de la pneumonie focale ne s'accompagne pas d'hypersensibilité immédiate. Cette caractéristique empêche le processus inflammatoire de s'aggraver instantanément. Dans ce cas, tout se déroule progressivement et plus lentement qu'en cas de violation de la perméabilité vasculaire.
L'escudant dans la pneumonie contient une faible quantité de fibrine. Le plus souvent, il est séreux ou mucopurulent, ce qui empêche la libération des globules rouges. La pneumonie focale a toujours le caractère d'une bronchopneumonie. Cette affection se caractérise par un processus inflammatoire avec atteinte de la muqueuse bronchique. Ainsi, une quantité importante d'escudant est retenue dans la lumière des voies respiratoires, provoquant des troubles d'obstruction bronchique.
La maladie présente plusieurs caractéristiques pathogéniques distinctes. Ainsi, le processus inflammatoire affecte une petite zone, à l'intérieur d'un lobe ou d'un segment. La pneumonie se caractérise par une réaction normo- ou hyperergique de l'organisme. L'Escudant est séreux ou muco-purulent. La lésion peut également se propager aux bronches, provoquant leur obstruction. La maladie ne présente pas de stades d'évolution clairement définis.
Symptômes de la pneumonie focale chez les enfants
Les principaux symptômes sont des phénomènes catarrhaux. L'organisme est en état d'ivresse générale. Chez l'enfant, la pneumonie focale s'accompagne de symptômes spécifiques, notamment des modifications radiologiques.
Le syndrome d'intoxication générale peut également survenir avec plusieurs autres maladies. Il se caractérise par des signes de toxicose. Le comportement du bébé peut changer, une apathie peut être observée ou, au contraire, une excitabilité accrue. Des troubles graves de la conscience sont fréquents, une diminution de l'appétit, des vomissements et une tachycardie apparaissent. Des vomissements surviennent dans les cas les plus graves. La fièvre persiste plus de 3 jours. Le syndrome catarrhal se développe dans le contexte d'une infection respiratoire aiguë. Dans 50 % des cas, il indique la présence d'une pneumonie. Tout commence par une toux, généralement grasse.
L'atteinte pulmonaire est un symptôme typique de la maladie. L'essoufflement n'est pas toujours présent, mais une respiration sifflante est présente. La présence de modifications hématologiques indique une atteinte pulmonaire focale. Des examens radiologiques sont réalisés pour confirmer le diagnostic. La pneumonie se caractérise par la présence d'ombres homogènes ou d'un assombrissement non homogène.
Premiers signes
Il est possible de diagnostiquer une pneumonie à domicile, sans examen médical. Cette affection se caractérise par un manque d'air. Parallèlement, le rythme respiratoire s'accélère et la peau devient bleue. Cet état est le premier signe de la maladie et survient dans un contexte de lésions des alvéoles et des muscles lisses de la paroi bronchique.
Le bébé devient irritable et pleure constamment. Sa température corporelle est comprise entre 38 et 40 degrés. La présence de tels symptômes nécessite une hospitalisation immédiate. L'enfant présente une diminution des réflexes. Des modifications du processus de digestion et une perte de poids sont possibles. L'enfant peut refuser de manger et vomir fréquemment. Cela indique la présence de troubles intestinaux pouvant provoquer des maladies respiratoires.
Une pathologie cardiovasculaire est souvent observée. Elle peut s'accompagner d'une altération de l'apport sanguin dans la circulation pulmonaire. Les symptômes cliniques peuvent s'intensifier. La présence de la maladie peut être confirmée par une cyanose de la peau et un gonflement des extrémités. Dans ce contexte, des troubles du rythme cardiaque se développent. Le bébé peut être hyperactif ou, au contraire, léthargique. Le refus de s'alimenter, les troubles intestinaux et les vomissements sont d'autres signes de la maladie.
Conséquences
La pneumonie focale peut entraîner de graves modifications du système cardiovasculaire. On observe souvent une tachycardie, un élargissement des limites de percussion et même un premier bruit cardiaque atténué à l'apex. Certains patients présentent un assombrissement d'intensité moyenne ou faible. Dans ce cas, leurs contours sont perturbés. Ces conséquences surviennent dans un contexte d'infiltration. Cependant, si les acini sont touchés, les foyers d'inflammation peuvent ne pas être détectés sur la radiographie.
L'ombre pulmonaire s'agrandit considérablement. Une leucocytose est détectée dans le sang de la victime. Le nombre de leucocytes peut rester inchangé, même dans les limites de la normale, mais la leucopénie est prononcée. La VS est augmentée.
Aujourd'hui, la pneumonie focale ne présente pas de danger particulier. Elle peut être éliminée grâce à un traitement antibiotique moderne et efficace. L'antibiothérapie donne des résultats positifs et réduit considérablement le risque de complications.
Complications
La pneumonie focale ne peut pas entraîner de complications graves. Aujourd'hui, elle est parfaitement traitable. Il est ainsi possible d'éliminer non seulement les symptômes gênants, mais aussi la maladie dans son ensemble. Les médicaments antibactériens modernes font des merveilles.
Malgré un pronostic aussi optimiste, il ne faut pas exclure complètement la possibilité de conséquences. Ainsi, le système cardiovasculaire peut être le premier à être affecté. Une tachycardie peut se développer. Le système circulatoire peut également être affecté. Le plus intéressant est que le nombre de leucocytes reste dans les limites de la normale, mais une leucocytose ou une leucopénie est toujours détectée. La VS est élevée.
Un traitement précoce permettra de soulager facilement les symptômes et de réduire le risque de complications. La pneumonie focale est rarement mortelle. Il n'y a pas lieu de s'inquiéter.
Diagnostic de la pneumonie focale chez l'enfant
La présence de la maladie est reconnue par la toux et la présence de signes d'infection respiratoire aiguë; la pneumonie se caractérise par une forte fièvre qui persiste plus de 3 jours. Dans ce cas, il est nécessaire de différencier le processus. Pour diagnostiquer une pneumonie focale, le médecin doit examiner les voies respiratoires inférieures chez l'enfant. La maladie se caractérise par la présence d'un bruit de percussion raccourci, de difficultés respiratoires et d'une respiration sifflante.
Au deuxième stade, il convient de différencier la pneumonie de la bronchite. Elle se caractérise par une respiration rapide, surtout en cas de lésion étendue. Ce symptôme est particulièrement significatif en l'absence de signes d'obstruction. Lors du diagnostic, le spécialiste détecte un raccourcissement du son de percussion. De petits sifflements ou une respiration sifflante crépitante peuvent être observés au-dessus de la lésion.
Pour établir un diagnostic, ils s'appuient sur les données de laboratoire. La présence d'une leucocytose peut indiquer une pneumonie focale. Cette affection se caractérise par un taux de leucocytes fluctuant en dessous de 10 109/l. Quant à la VS, cet indicateur est égal à 30 mm/h, voire largement supérieur. Dans certains cas, la protéine C-réactive est prescrite pour le diagnostic. Son taux doit être supérieur à 30 mg/l.
Tests
Lors du diagnostic, les médecins ne se basent pas uniquement sur des données externes. Les analyses de laboratoire et les paramètres biochimiques jouent un rôle important. Une analyse sanguine est réalisée au doigt. Une augmentation des leucocytes ou des lymphocytes est typique d'un processus inflammatoire. La VS joue un rôle particulier; à l'état normal, elle ne doit pas dépasser la norme.
Une augmentation du nombre de leucocytes indique la présence d'une inflammation bactérienne dans l'organisme. En cas d'intoxication grave, on observe une augmentation des formes en bâtonnets. Les lymphocytes sont capables de produire des anticorps, dont le principal objectif est de détruire les virus.
Les changements dans l'organisme peuvent être observés grâce à la VS. Elle détermine le niveau de la colonne érythrocytaire au fond du capillaire. Elle se forme en une heure par sédimentation. Normalement, la vitesse est de 1 à 15 mm/heure. En cas de pneumonie, cette valeur peut augmenter plusieurs fois et atteindre 50 mm/heure. La VS est le principal marqueur de l'évolution de la pathologie.
Les analyses biochimiques permettent d'évaluer l'impact du processus pathologique sur d'autres organes et systèmes de l'organisme. Une augmentation du taux d'acide urique indique des problèmes rénaux. Une augmentation des enzymes hépatiques indique la destruction des hépatocytes.
Diagnostic instrumental
La réalisation de mesures diagnostiques implique de préciser la nature et la spécificité de l'agent pathogène, ainsi que la gravité du processus inflammatoire. Le diagnostic instrumental, utilisant des techniques spécifiques, permet d'y parvenir.
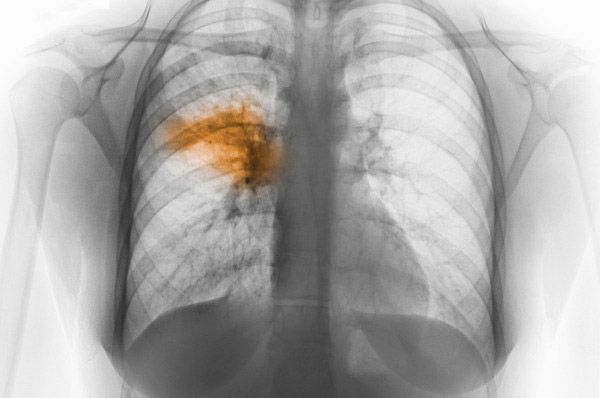
La méthode la plus importante dans ce cas est l'examen radiographique des organes thoraciques. En présence de lésions focales, l'image montre clairement des assombrissements ou des ombres. La tomodensitométrie est un moyen tout aussi efficace de diagnostiquer la maladie. Elle permet de détecter une infiltration du tissu pulmonaire. La bronchographie, quant à elle, permet de détecter des cavités de décomposition. On a souvent recours à l'étude radionucléide du flux sanguin pulmonaire.
Il est impossible d'établir un diagnostic uniquement sur la base d'examens instrumentaux. Pour obtenir un tableau complet, il est nécessaire d'obtenir les résultats d'examens de laboratoire. Le médecin décide des méthodes instrumentales à utiliser.
Diagnostic différentiel
La première étape consiste à examiner le patient. La pneumonie se caractérise par une température élevée, inférieure à 38 degrés, des frissons et une faiblesse générale. À ce stade, un diagnostic différentiel est réalisé, car il est nécessaire d'identifier les modifications du système circulatoire. Une analyse de sang permet de détecter une leucocytose prononcée. Outre le sang, les expectorations sont également examinées, ce qui permet d'identifier l'agent causal de la maladie.
Les autres « matières premières » ne sont pas soumises à un examen. Du moins, au stade du dépistage de la maladie, cela n'est pas nécessaire. Au fil du temps, l'urine est analysée. Une forte acidité indique la propagation du processus inflammatoire. Il est fort probable que les reins soient touchés. Le diagnostic repose sur la combinaison des données d'études différentielles et instrumentales. Cela permet d'identifier toutes les nuances et de prescrire un traitement efficace pour prévenir l'apparition de complications.
Qui contacter?
Traitement de la pneumonie focale chez l'enfant
Tout d'abord, l'enfant doit être hospitalisé, car la maladie ne peut être éliminée d'elle-même. Une fois le diagnostic établi, un traitement érythropique est instauré. En cas de doute, une radiographie doit être réalisée avant de commencer un traitement focal.
Aujourd'hui, la maladie est traitée grâce à des antibiotiques de la famille des pénicillines. Des inhibiteurs enzymatiques sont souvent utilisés en complément. Des médicaments comme l'Augmentin et le Timentin ont prouvé leur efficacité dans ce cas.
À la maison, vous devez prodiguer à votre enfant des soins normaux. Outre les médicaments, il est essentiel de bien manger et d'établir un régime alimentaire adapté. Le régime alimentaire doit être composé de plats et de produits légers. Privilégiez le bœuf, les légumes, les fruits et le poulet maigre. Le régime alimentaire joue un rôle essentiel. La fièvre peut entraîner une déshydratation. Une grande quantité de liquide permet d'éliminer les mucosités. Les enfants doivent boire 3 litres d'eau, en privilégiant les eaux minérales alcalines, les jus de fruits et le lait.
Il est essentiel de respecter le repos au lit. Il est important que le linge de lit et les sous-vêtements du bébé soient toujours propres. En effet, lorsqu'un bébé a de la fièvre, il transpire beaucoup. La température ambiante ne doit pas dépasser 20 degrés. La pièce doit être aérée, tout en évitant les courants d'air.
Les nourrissons doivent recevoir 150 ml de liquide par kilogramme de poids corporel et par jour. Si le bébé est allaité, la mère doit surveiller la quantité de liquide consommée. En milieu hospitalier, la quantité manquante est administrée par voie intraveineuse.
Médicaments
Le traitement médicamenteux implique une antibiothérapie. Les antibiotiques sont prescrits immédiatement après le diagnostic. Lors de la mise en place d'une antibiothérapie, la durée d'action du médicament dans l'organisme doit être prise en compte. En début de traitement, la préférence est donnée aux antibiotiques à large spectre. L'ampicilline, la lévomycétine et la tétracycline sont le plus souvent prescrites. Si la pneumonie est due à Pseudomonas aeruginosa, la préférence est donnée au Nizoral, à la nystatine et au métronidazole.
- Ampicilline. Le médicament est pris par voie orale, indépendamment des repas. Une dose unique est de 0,5 gramme. La dose maximale ne doit pas dépasser 3 grammes. Les enfants de moins de 3 ans ne doivent pas prendre ce médicament. Des réactions allergiques, des nausées, des diarrhées et des stomatites sont possibles.
- Lévomycétine. Le médicament est utilisé 30 minutes avant les repas. Posologie: 0,5 gramme, maximum: 3 grammes. Ce médicament ne doit pas être pris en cas de maladies de peau, ni chez les nouveau-nés. Effets secondaires: symptômes dyspeptiques, hallucinations.
- Tétracycline. Ce médicament est utilisé 4 fois par jour, un comprimé à la fois. Il est conseillé de le prendre 30 à 60 minutes avant les repas. Contre-indications: enfants de moins de 8 ans, hypersensibilité. Des réactions allergiques peuvent survenir.
- Nizoral. Ce médicament s'utilise une fois par jour. La durée du traitement dépend de l'état du patient. Son utilisation est déconseillée aux personnes souffrant de troubles hépatiques et rénaux sévères. Il peut entraîner des symptômes dyspeptiques.
- Nystatine. Ce médicament est utilisé indépendamment de la prise alimentaire. La dose est prescrite individuellement, la durée du traitement ne dépassant pas 10 jours. Ce médicament ne doit pas être utilisé en cas d'hypersensibilité. Des réactions indésirables, telles que des allergies et des symptômes dyspeptiques, ne sont pas exclues.
- Métronidazole. Ce médicament peut être pris sous forme de comprimés ou de suppositoires. La dose quotidienne ne doit pas dépasser 2 comprimés. Les suppositoires sont insérés par voie rectale le soir pendant 10 jours. Ce médicament ne doit pas être utilisé en cas d'hypersensibilité. Il peut provoquer divers effets secondaires, notamment un goût métallique dans la bouche, des nausées et un malaise général.
Les antibiotiques à large spectre utilisés comprennent: le céfamandole, la mézlocilline et la tobromycine. La durée du traitement ne doit pas dépasser 15 jours.
- Céfamandole. Le médicament est administré par voie intraveineuse ou intramusculaire. Une dose de 50 à 100 mg par kilogramme de poids corporel est suffisante. La dose est déterminée par le médecin traitant. Ce médicament ne peut pas être utilisé chez les nouveau-nés. Des nausées, des vomissements et des éruptions cutanées peuvent survenir.
- Mezlocilline. Ce médicament est prescrit à une dose de 75 mg par kilogramme de poids corporel. Il peut être utilisé même chez les nouveau-nés, mais avec une prudence particulière. Les personnes présentant une hypersensibilité aux composants du médicament sont à risque. Le développement de symptômes dyspeptiques et d'allergies n'est pas exclu.
- Tobromycine. Avant utilisation, un test de sensibilité est nécessaire. La posologie est strictement individuelle. Il est fortement déconseillé d'utiliser ce médicament en cas d'hypersensibilité. Des maux de tête, des nausées et une léthargie générale peuvent survenir.
Ces médicaments ne sont pas tous utilisés dans le traitement de la pneumonie focale. Les options les plus courantes ont été présentées ci-dessus. Le médecin traitant décide du traitement et de l'aide à apporter, ainsi que des médicaments à utiliser.
Remèdes populaires
La médecine traditionnelle est réputée pour son grand nombre de recettes efficaces. Toutes permettent d'éliminer la maladie sans nuire à l'organisme. Cependant, il est important de garder à l'esprit qu'il est déconseillé de recourir à la médecine traditionnelle sans l'avis d'un médecin. Les plantes médicinales ne sont pas toujours aussi efficaces qu'un antibiotique de qualité.
Il est recommandé à l'enfant de boire une infusion chaude de violette. Il est conseillé d'utiliser de la teinture de citronnelle, 30 gouttes deux fois par jour. Le matin et l'après-midi sont les moments les plus propices. L'huile d'olive ordinaire peut également être efficace, à condition qu'elle soit à température ambiante. Des flocons d'avoine avec du beurre et du miel aideront à lutter contre la maladie, à condition qu'ils soient bien liquides.
Il est recommandé de prendre une décoction de feuilles d'aloès avec du miel 3 fois par jour. Pour préparer ce remède, il suffit de couper une feuille d'aloès et de la mélanger à 300 grammes de miel. Mélangez le tout avec un demi-verre d'eau et laissez bouillir à feu doux pendant 2 heures.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ]
Traitement à base de plantes
Pour préparer des remèdes efficaces, il suffit d'acheter des plantes médicinales. Les méthodes de traitement traditionnelles sont utilisées depuis longtemps. Grâce à elles, n'importe quelle maladie peut être guérie. Cependant, avant de choisir un traitement à base de plantes, il est conseillé de consulter un médecin.
- Recette n° 1. Prenez des doses égales de pulmonaire, de centaurée, de sauge, d'absinthe et de plantain. Broyez tous les ingrédients et versez un litre et demi d'eau bouillante dessus. Laissez infuser toute la nuit et filtrez le matin. Boire 2 à 3 fois par jour jusqu'à guérison complète.
- Recette n° 2. Prenez des quantités égales de thym, de renouée, d'aneth, d'anis, de racine de réglisse et de bourgeons de pin. Broyez soigneusement tous les ingrédients et versez un demi-litre d'eau bouillante dessus. Laissez infuser toute la nuit et filtrez le matin. Prenez 2 à 3 fois par jour jusqu'à guérison complète.
- Recette n° 3. Prenez des feuilles ou des bourgeons de bouleau, du millepertuis, de l'eucalyptus, de la ficelle, de l'agripaume et du mélilot. Diluez le tout avec des racines de guimauve, d'aunée, de mouche bleue et d'angélique. Ajoutez des fleurs de molène à l'ensemble du bouquet. Tous les ingrédients doivent être moulus dans un moulin à café et versés dans un demi-litre d'eau bouillante. Le remède est infusé toute la nuit, puis moulu et utilisé jusqu'à trois fois par jour.
Homéopathie
Les remèdes homéopathiques ont fait leurs preuves depuis l'Antiquité. Cependant, ils ne peuvent pas être bénéfiques pour tous. En effet, ils sont basés sur des ingrédients naturels. Il est donc important de ne pas être allergique à certains composants. Dans le cas contraire, l'homéopathie peut être nocive.
Certains médicaments aident à combattre les processus inflammatoires des voies respiratoires, notamment la pneumonie. Une amélioration est observée dès le deuxième jour. En l'absence de traitement, il est conseillé de privilégier un autre médicament.
Arsenicum album. Ce remède a un effet marqué sur la pneumonie droite. Antimonium tartaricum. Il est utilisé en cas de mucus et de gargouillis thoraciques. Bryonia alba. Il est utilisé contre la fièvre et les douleurs thoraciques. Kali carbonicum. Il est utilisé en cas d'exacerbation, lorsque le bébé frissonne beaucoup et a les paupières gonflées. Lycopodium. Il est efficace contre la pneumonie droite. Phosphorus. Il est utilisé contre la lourdeur thoracique, notamment lorsque la douleur apparaît lorsque le bébé est couché sur le côté gauche. Pulsatilla. Il aide à lutter contre l'inflammation et apaise l'enfant. Sulfur est utilisé contre les brûlures pulmonaires.
Il est fortement déconseillé de prendre soi-même des remèdes homéopathiques. Cela ne doit se faire que sous la supervision d'un spécialiste expérimenté dans ce domaine.
Traitement chirurgical
L'intervention chirurgicale est extrêmement rare. Elle est indiquée pour certaines catégories de victimes. Ainsi, le traitement chirurgical n'est largement utilisé que si des complications sont apparues ou risquent de se développer.
Dans certains cas, le traitement conservateur se révèle inefficace. Cela se produit même avec un niveau d'activité suffisant. Ce phénomène est possible compte tenu de la prévalence du processus et de sa durée d'au moins un an. La lésion peut s'étendre au-delà du poumon, nécessitant une correction chirurgicale. Au-delà de 7 ans, et en cas de complications, l'intervention chirurgicale est la seule chance de vaincre la maladie.
L'intervention chirurgicale comporte des contre-indications. Ainsi, elle ne peut être utilisée en cas de processus bilatéral étendu survenant dans le contexte de maladies héréditaires génétiquement déterminées. Les maladies systémiques font également partie des contre-indications.
Prévention
Les mesures préventives incluent le durcissement. Il est important d'habituer le bébé aux bains d'air et aux massages humides dès son plus jeune âge. Cela contribuera à renforcer son système immunitaire. Ainsi, l'enfant sera mieux à même de résister aux bactéries, aux virus et au rhume. La prévention dès le plus jeune âge est donc essentielle.
Dans la plupart des cas, la pneumonie focale se développe dans un contexte grippal. Par conséquent, la première mesure préventive consiste à éliminer rapidement la maladie. Il ne faut pas négliger les méthodes visant à renforcer l'immunité de l'enfant.
Si le bébé souffre de maladies chroniques, il est nécessaire de prévenir l'apparition d'œdèmes. L'enfant doit se retourner plus souvent en position allongée. Un traitement précoce des maladies cardiovasculaires permettra d'éviter d'éventuelles conséquences. Enfin, il faut apprendre à l'enfant à ne pas respirer par la bouche. Cette pratique est à éviter en hiver et en automne. Les voies respiratoires peuvent être légèrement couvertes avec un foulard. Il est conseillé de bouger lentement afin de ne pas accélérer le rythme respiratoire.
Prévision
Si l'enfant a reçu un traitement antibactérien à temps, l'évolution de la maladie sera favorable. Après sa sortie, il est conseillé de l'inscrire dans un dispensaire. Cela permettra d'éviter une rechute. Après sa sortie de l'hôpital, il ne doit pas fréquenter les institutions pour enfants. Son organisme est affaibli et il existe un risque de réinfection. Si ces règles sont respectées, le pronostic sera entièrement positif.
La période de rééducation ne doit pas être négligée. Il est conseillé de la réaliser dans des services hospitaliers spécialisés ou des sanatoriums. Des exercices de respiration quotidiens seront utiles. Quant à l'alimentation, il est important qu'elle soit rationnelle. La rééducation médicamenteuse doit être effectuée selon les indications individuelles.
La physiothérapie est largement utilisée. L'enfant doit recevoir des pansements à la moutarde et des applications d'ozokérite sur la poitrine. Un massage thoracique est également pratiqué. Si toutes les recommandations sont strictement suivies, le pronostic sera exclusivement positif.
 [ 30 ]
[ 30 ]
Использованная литература

