Expert médical de l'article
Nouvelles publications
Hématocèle testiculaire
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
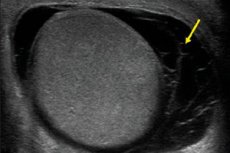
L'hématocèle est un terme médical désignant une accumulation pathologique de sang dans les cavités corporelles. Cette pathologie survient le plus souvent dans la région génitale masculine, en particulier dans le scrotum et la membrane vaginale des testicules. Par conséquent, lorsqu'on évoque cette pathologie, la plupart des spécialistes font référence à l'hématocèle testiculaire.
La tunique vaginale est une sorte de barrière protectrice entourant les testicules (chaque testicule séparément). Elle ne doit pas être confondue avec le scrotum, qui est une bourse musculo-cutanée.
L'hématocèle résulte généralement d'un saignement provenant de vaisseaux sanguins endommagés. Cela se produit à la suite de traumatismes ou de manipulations chirurgicales. Chez certains patients, l'apparition de cette pathologie est associée au développement d'un cancer du testicule, lorsque la tumeur se développe et perturbe l'irrigation sanguine du scrotum. [ 1 ]
Les options de traitement vont de la thérapie conservatrice à la chirurgie.[ 2 ]
Épidémiologie
L'hématocèle due à un traumatisme ou à d'autres lésions des organes du scrotum représente moins de 1 % de tous les cas similaires touchant d'autres organes. La faible prévalence de cette pathologie est due à la localisation anatomique du scrotum, à la solidité des vaisseaux et de la membrane protéique, ainsi qu'à la fonction protectrice des muscles crémastériens, qui réagissent rapidement en cas de risque de blessure.
Malgré cela, une hématocèle étendue représente une menace importante pour la santé, car l'aggravation des processus pathologiques peut entraîner la perte du testicule, ce qui affecte la fertilité, peut provoquer le développement d'un hypogonadisme et a des conséquences psychosociales. De plus, la production d'anticorps anti-spermatozoïdes peut entraîner une infertilité immunogène, affectant la qualité du liquide séminal.
Le plus souvent, l'hématocèle est détectée chez les patients âgés de 16 à 40 ans. Selon les statistiques, les lésions traumatiques du scrotum sont les plus fréquentes parmi toutes les lésions de l'appareil urogénital chez l'homme. [ 3 ]
L'hématocèle est souvent unilatérale (dans près de 99 % des cas), et le testicule droit est plus souvent touché que le gauche: les experts attribuent cela aux particularités de la localisation du testicule droit par rapport au pubis et à la surface fémorale interne.
Selon les résultats de la recherche, les blessures sportives et professionnelles sont les principales causes d'hématocèle (environ 74 % des cas), les accidents de la route représentant environ 13 % des cas. Les morsures d'animaux sont les causes les plus rares.
Le traitement médicamenteux est utilisé au premier ou au deuxième stade de la pathologie. Une indication chirurgicale peut être une hématocèle dont la taille dépasse de plus de trois fois le volume du testicule intact, ainsi qu'une forme tendue d'hématocèle provoquant un syndrome douloureux intense.
Causes hématocèle
La cause la plus fréquente d'hématocèle est considérée comme un traumatisme fermé ou contondant des organes génitaux, en particulier du scrotum. Ce traumatisme peut résulter d'un coup direct, d'une contusion suite à un atterrissage raté, d'un accident domestique ou professionnel, d'un accident, etc.
Moins souvent, la pathologie est provoquée par diverses manipulations et procédures médicales:
- ponction infructueuse d'un vaisseau veineux ou artériel;
- lésions de la paroi vasculaire lors du traitement de l'hydrocèle - hydropisie du testicule, qui conduit à l'apparition d'éléments sanguins dans le liquide exsudatif;
- complications lors d'une biopsie testiculaire (par exemple, en cas d'orchite chronique, etc.).
Dans des cas extrêmement rares (presque isolés), l'hématocèle résulte d'une pathologie systémique telle que la diathèse hémorragique; il s'agit d'une maladie sanguine spécifique avec tendance aux saignements excessifs. Chez certains patients, il est impossible d'en déterminer la cause. [ 4 ]
Facteurs de risque
Notre santé est influencée par de nombreux facteurs, et ceux qui favorisent le développement de maladies et de blessures sont appelés facteurs de risque: ils coexistent et interagissent souvent, entraînant un problème ou un autre. Par exemple, la pratique de certains sports augmente le risque de développer une hématocèle. Ces sports incluent:
- cyclisme, sports mécaniques;
- équitation;
- hockey, football;
- lutte, kickboxing et autres arts martiaux;
- rugby;
- golf;
- gymnastique artistique.
Ce sont les sports les plus souvent associés à des traumatismes contondants des organes génitaux. Pour prévenir les blessures, il est important de penser à utiliser un équipement de protection spécifique.
D’autres facteurs peuvent inclure:
- manipulations chirurgicales et urologiques dans la région du scrotum;
- morsures d’animaux (il existe également un risque d’infection);
- blessures domestiques et industrielles.
Pathogénèse
L'hématocèle se forme:
- à la suite d’une blessure traumatique au scrotum;
- à la suite d'une ponction d'un vaisseau sanguin lors d'une ponction de la tunique vaginale du testicule (par exemple, lors d'une intervention visant à retirer le contenu liquide chez des patients atteints d'hydrocèle);
- lors du prélèvement de matériel pour une biopsie testiculaire chez des patients présentant une inflammation hémorragique chronique de la membrane vaginale, qui s'accompagne d'une hémorragie dans l'espace intermembraneux et de la formation de tissu de granulation avec un réseau capillaire dense sur la partie interne de la membrane.
Le développement d'une hématocèle est lié à une atteinte de l'intégrité d'un vaisseau sanguin sans plaie ouverte. Sous l'effet d'une pression accrue, le sang s'écoule et s'accumule entre les membranes, dans la cavité. Une partie du sang s'infiltre dans les tissus environnants, provoquant une modification caractéristique de la couleur de la peau du scrotum. La dégradation des globules rouges peut entraîner une modification de la couleur.
Au fil du temps, les petits hématocèles peuvent se dissoudre ou subir une série de modifications pathologiques successives. Lors de l'ouverture d'un hématocèle « frais », aucune modification de la couleur ou de la structure du sang n'est observée (rarement, le sang devient plus épais sous l'influence des plaquettes). [ 5 ]
Lors de l'ouverture d'anciens hématocèles, on observe une modification de la couleur et de l'épaisseur du sang, qui devient bordeaux foncé, voire noir. En cas d'infection, une suppuration s'installe et la cavité entre les membranes se remplit d'un exsudat purulent.
Avec le développement de processus atrophiques, une dégénérescence tissulaire se produit, avec une détérioration de la circulation sanguine et une diminution de la taille du testicule affecté.
Symptômes hématocèle
Le tableau clinique de l'hématocèle dépend généralement de la période d'évolution de la maladie. Au stade initial, on peut observer du sang coagulé dans les tissus, et aux stades ultérieurs, des caillots de sang ancien sont détectés. Avec le temps, ces caillots sanguins se structurent: associés à une augmentation du volume du tissu conjonctif, ils entraînent une détérioration de l'irrigation sanguine du testicule. Sans assistance médicale, ce processus conduit à une atrophie.
L'hématocèle peut s'accompagner d'un grand nombre de symptômes, qui peuvent apparaître séparément ou en combinaison les uns avec les autres.
Les symptômes les plus courants sont:
- Apparition de douleurs dans la zone de développement de l'hémétocèle. La douleur apparaît souvent progressivement, à mesure que la pression sur les tissus environnants augmente. Selon la présence d'un processus inflammatoire, la douleur peut aller d'une douleur lancinante à une douleur légère. La douleur peut irradier vers l'aine, la jambe du côté affecté et les organes pelviens.
- Modification de la couleur de la peau. La peau du scrotum, du côté affecté, change de couleur, passant du rougeâtre au violet. Souvent, l'intensité de la couleur reflète le stade du processus pathologique: au début, une rougeur à peine perceptible peut être observée, puis s'intensifie et évolue progressivement. En cas de troubles circulatoires, une teinte bleutée apparaît.
- Augmentation de la taille du scrotum, associée à un gonflement et à une accumulation de sang entre les tissus. La taille augmente souvent légèrement, et un gonflement prononcé indique une altération de la circulation sanguine.
- Dysfonction érectile causée par la douleur et d’autres symptômes pathologiques.
- Altération de la fertilité associée à des modifications de la nature du liquide séminal en raison d'un foyer d'hémétocèle de longue date et de processus pathologiques chroniques établis.
- Démangeaisons qui surviennent dans le contexte d'un gonflement et/ou d'un processus infectieux.
Les symptômes systémiques peuvent inclure:
- augmentation de la température corporelle (si un processus infectieux et inflammatoire se produit);
- détérioration du bien-être général, diminution des performances et de la tolérance à l'activité physique (avec développement d'une intoxication).
À mesure que des complications se développent, des signes pathologiques supplémentaires peuvent être détectés:
- fièvre, augmentation de la température;
- signes d’intoxication, anémie;
- modification de la densité testiculaire, diminution ou augmentation de la taille;
- apathie, faiblesse générale, irritabilité, troubles du sommeil;
- diminution du désir sexuel causée à la fois directement par la pathologie et par une diminution de fond de la production de testostérone;
- altération de la fertilité, infertilité.
Les premiers signes typiques de l'hématocèle peuvent inclure:
- gonflement de la région du scrotum;
- prolapsus du scrotum;
- changement de couleur de la peau dans la zone scrotale vers le rougeâtre et le violet;
- syndrome douloureux dans la région testiculaire.
Les températures restent généralement dans les limites normales (sauf en cas de processus infectieux). Sans assistance médicale, des complications telles qu'orchite, épididymite, etc., peuvent survenir.
Chacun des symptômes ci-dessus constitue une raison impérieuse de consulter d'urgence un spécialiste, un urologue. Il est important de consulter rapidement un médecin, non seulement si une hématocèle apparaît après des blessures ou des interventions chirurgicales, mais aussi sans raison apparente. Une hématocèle d'origine inconnue peut résulter d'un processus néoplasique en progression. Une tumeur testiculaire peut notamment en être la cause. [ 6 ]
Étapes
L'ampleur et la nature des changements pathologiques varient en fonction de la durée d'existence de l'hématocèle.
Au stade initial, on détecte du sang coagulé, puis, après un certain temps, du sang brunâtre « vieux » et une substance de consistance pâteuse. Plus tard encore, on observe la formation de caillots sanguins avec une prolifération prononcée du tissu conjonctif et, chez certains patients, l'apparition de plaques calcaires, cartilagineuses ou osseuses.
À un stade avancé, suite à la pression exercée sur les tissus environnants et à des troubles circulatoires dans le testicule, des processus dégénératifs atrophiques peuvent se développer, caractérisés par une diminution progressive de la taille du testicule. Ceci entraîne une diminution permanente de la production de testostérone, l'hormone mâle, et de liquide séminal.
Formes
La classification des hématocèles est réalisée dans le but de les diviser en groupes, de sélectionner des tactiques de traitement, de déterminer l'opportunité d'effectuer une intervention chirurgicale et d'évaluer le pronostic de la pathologie.
Les médecins praticiens soulignent les types d’hématocèle suivants:
- Par localisation - dans les poumons, dans les tissus du scrotum, dans la région pelvienne (hématocèle pelvien et paramétrique).
- Par la nature des vaisseaux endommagés (hématocèle des petits vaisseaux, des gros vaisseaux).
De plus, l'hématocèle se distingue par la complexité de la pathologie:
- forme légère (dommages insignifiants ne nécessitant pas de traitement);
- forme modérée (la lésion est de taille importante, nécessite un traitement conservateur);
- forme sévère (lésion de grande taille, caractérisée par des dimensions importantes, survenant avec des complications possibles, nécessitant une intervention chirurgicale).
En général, les blessures scrotales sont divisées selon les degrés de gravité suivants:
- Grade I – hématocèle sans lésion visible du testicule et de ses membranes.
- Grade II – hématocèle avec rupture de la membrane protéique sans lésion visible du testicule.
- Grade III – rupture de la membrane protéique avec perte de parenchyme inférieure à la moitié du volume.
- Grade IV – rupture du parenchyme avec perte de plus de la moitié du volume.
Complications et conséquences
L'hématocèle post-traumatique peut entraîner une infertilité temporaire, qui dure parfois plusieurs mois. Par la suite, la production de spermatozoïdes est le plus souvent rétablie, mais une évolution plus grave n'est pas exclue. Les experts suggèrent qu'un traumatisme grave peut même entraîner une inhibition de la production de testostérone et sa transformation active en œstradiol, ce qui peut entraîner non seulement un trouble de la production de sécrétion séminale, mais aussi une diminution de la puissance.
Une autre complication possible de l'hématocèle est un processus infectieux affectant le tissu testiculaire. La réaction inflammatoire peut se propager aux tissus environnants: appendices, cordon spermatique, etc.
L'inflammation de l'épididyme (épididymite) s'accompagne d'un gonflement et d'une douleur importants au niveau du scrotum. L'échographie révèle une hypertrophie de l'épididyme et une hypoéchogénicité (sur fond d'hématocèle, l'échogénicité augmente). En l'absence de traitement, l'épididymite se complique d'orchite et d'abcès.
Une réaction inflammatoire du tissu testiculaire (orchite) survient à la suite d'un traumatisme ou d'une hématocèle. L'infection peut se propager rétrogradement depuis la prostate ou la vessie par le canal déférent. L'inflammation débute généralement dans l'épididyme, mais se propage rapidement au testicule; la pathologie est donc souvent diagnostiquée comme une orchiépididymite. L'orchite isolée est moins fréquente et résulte d'une infection hématogène. [ 7 ]
À l'échographie, l'orchite se présente sous la forme de testicules hypertrophiés dont la structure interne est homogène, ou bien présente un motif parenchymateux flou et indistinct sur fond de configuration normale de l'organe. En cas de processus inflammatoire prononcé, dû à un œdème, le parenchyme peut présenter une densité d'écho réduite de manière homogène, ou une densité non uniforme. L'orchite aiguë à l'échographie Doppler met en évidence une augmentation de la circulation sanguine.
En présence de modifications atrophiques, la densité d'écho du testicule reste réduite et un affaiblissement du flux sanguin est enregistré.
Une inflammation aiguë peut provoquer le développement d’un abcès.
Diagnostics hématocèle
Lors du diagnostic d'hématocèle, on parle le plus souvent d'une accumulation pathologique de sang entre les couches viscérale et pariétale, localisée près de la membrane vaginale du testicule. De plus, du sang peut également être présent dans le scrotum. Dans le premier cas, on parle de pathologie intravaginale, et dans le second, de pathologie extravaginale.
L'accumulation de sang – hématocèle testiculaire – nécessite un diagnostic différentiel rigoureux, surtout s'il est impossible d'en déterminer les causes. Même en cas de suspicion minime de processus tumoral ou de doute, le médecin doit orienter le patient vers des spécialistes spécialisés pour un diagnostic plus approfondi. Plus tôt la cause de la maladie ou du processus tumoral est identifiée, plus le pronostic sera favorable et plus le traitement sera facile.
Des rendez-vous de diagnostic rapides soulageront un homme du stress nerveux et mental inutile causé par une longue attente.
Actuellement, l'échographie est la méthode la plus efficace pour diagnostiquer l'hématocèle. Non invasive, rapide et indolore, cette procédure permet d'évaluer les modifications structurelles et fonctionnelles et peut être répétée plusieurs fois sans danger pour le patient. Cependant, tout examen n'est réalisé qu'après un recueil approfondi de l'anamnèse, une évaluation des symptômes de la maladie, ainsi qu'un examen et une palpation de la zone du foyer pathologique.
Pour le diagnostic échographique, des capteurs d'une fréquence d'émission d'au moins 5 à 10 MHz sont utilisés. En cas de douleur intense au niveau du scrotum (orchite, épididymite), une anesthésie locale superficielle peut être nécessaire. Les études vasculaires sont réalisées par cartographie Doppler couleur. Le Doppler puissance est utilisé pour évaluer l'état du parenchyme testiculaire.
L'échographie est prescrite en cas de lésions scrotales, d'augmentation de la taille et de troubles de la configuration, d'augmentation locale de la température, de modification de la couleur de la peau, de douleur, de détection de formations palpables atypiques, de suspicion d'hématocèle et d'autres pathologies similaires. De plus, une échographie du flux sanguin dans les vaisseaux du testicule et de son parenchyme peut être prescrite.
À l'échographie, les testicules matures présentent normalement une surface lisse et arrondie, une structure homogène à grains fins et une densité d'écho moyenne. Le médiastin est clairement visible comme une ligne de forte échogénicité dans le plan sagittal. L'épididyme est mieux défini en coupe longitudinale: il est situé le long du bord postérieur et présente une forme en massue. Il possède une tête, un corps et une queue, sans limites anatomiques clairement définies. Le corps de l'épididyme est aplati et sa queue se jette dans le canal déférent. L'échographie permet de détecter les processus tumoraux, les réactions inflammatoires, l'hydrocéphalie et l'hématocèle. Un testicule et un épididyme sains sont entourés d'une membrane protéique et séreuse. La membrane protéique est représentée par une fine bande continue avec un signal d'écho réfléchi de forte intensité. Le liquide physiologique dans le scrotum a un volume de 1 à 2 ml et se présente sous la forme d'une bandelette écho-négative mesurant de 1 à 3 mm au niveau du pôle testiculaire supérieur. [ 8 ]
En cas de lésion asymétrique, le diagnostic commence par le côté sain comme point de référence. La zone scrotale est nécessairement examinée de face et de dos.
En général, une échographie suffit à établir un diagnostic et à prescrire un traitement adapté. Dans certains cas seulement, l'imagerie par résonance magnétique (IRM) et l'échographie Doppler des vaisseaux testiculaires sont utilisées pour clarifier certains points.
Dans les cas de lésions graves provoquant un hématocèle, il est souvent nécessaire d'orienter le patient vers une intervention chirurgicale pour réviser le testicule.
Tests
Les examens de laboratoire ne sont pas obligatoires en cas d'hématocèle. Ils permettent toutefois au médecin de diagnostiquer une pathologie concomitante et de suivre le traitement.
Il est possible de prélever le matériel suivant pour analyse:
- sang;
- urine;
- éjaculer;
- frottis urétral.
Les informations obtenues lors du diagnostic clinique général n'indiquent souvent aucune maladie spécifique, mais montrent l'état du corps dans son ensemble et aident à affiner la recherche diagnostique.
En cas d'hématocèle, les examens de laboratoire suivants peuvent être réalisés:
- analyse générale d'urine;
- examen des sécrétions des organes génito-urinaires;
- microscopie des sécrétions des organes génito-urinaires;
- analyse clinique générale de la sécrétion prostatique;
- spermogramme (analyse du sperme);
- analyse de sang (teneur en hémoglobine, quantité et qualité des globules rouges et des globules blancs, vitesse de sédimentation, évaluation de la qualité de la coagulation sanguine, etc.).
Pour évaluer l’état du système génito-urinaire, les indicateurs suivants sont pris en compte:
- propriétés physiques du liquide urinaire (couleur, densité, transparence, odeur);
- la présence de protéines dans l'urine (ainsi que d'urobiline, d'hémoglobine, de glucose, d'acétone);
- étude des sédiments.
Diagnostic instrumental
Dans les blessures traumatiques nécessitant une intervention chirurgicale urgente (par exemple, rupture testiculaire, hématome étendu), un diagnostic précoce permet de prévenir les complications permanentes telles que l'atrophie ischémique et les processus infectieux.
Les lésions scrotales présentent des signes d'hématocèle à l'échographie, parfois sous forme d'épididymite post-traumatique, d'hématome épididymaire, d'infarctus ou d'hématome testiculaire, d'hyperémie testiculaire, de gonflement et de rupture. En cas de rupture, l'échographie révèle une ligne « brisée », une fragmentation testiculaire, une perturbation de la configuration et de la densité de l'écho. En cas d'hémorragie importante, une cartographie Doppler couleur est nécessaire pour évaluer l'état du réseau vasculaire et déterminer la stratégie chirurgicale.
Lors de l'échographie de l'hématocèle, une hétérogénéité du liquide est notée et un grand nombre de petites structures échogènes mobiles sont déterminées dans la lumière.
L'examen échographique des lésions scrotales est prescrit pour caractériser les dommages, pour confirmer ou exclure une rupture testiculaire (ce qui permet ensuite d'évaluer le pronostic de la pathologie), pour distinguer l'hématocèle d'un hématome des tissus mous, pour surveiller la dynamique de la récupération du patient après une intervention chirurgicale ou pour déterminer les indications d'un traitement médicamenteux. [ 9 ]
Diagnostic différentiel
L'hématocèle doit être distingué des autres formations bénignes (kystes, hydrocèle, spermatocèle, épididymo-orchite tuberculeuse ou non tuberculeuse, varicocèle, hernie inguinale, gomme syphilitique) et des processus malins (carcinome, lymphome).
Les kystes épididymaires se rencontrent principalement chez les patients d'âge moyen. Ces kystes sont multiples et souvent bilatéraux. Externement, ils se définissent comme des éléments fluctuants palpables à l'arrière du testicule, indépendamment du testicule lui-même. Il arrive que le kyste se déplace vers l'avant: chez ces patients, il est palpé devant le testicule.
La spermatocèle présente de nombreux points communs avec les formations kystiques. Elle se caractérise par sa localisation au-dessus des testicules, au niveau de la membrane vaginale.
L'hydrocèle se forme par accumulation de liquide dans la cavité vaginale. Cette maladie peut être primaire ou secondaire: la pathologie primaire est le plus souvent idiopathique (sans cause évidente), tandis que la pathologie secondaire résulte généralement de processus tumoraux, de blessures ou de maladies infectieuses. Le tableau clinique de l'hydrocèle est le suivant: la zone œdémateuse autour du testicule est palpable, parfois non palpable. La lumière traverse le testicule lorsqu'il est transilluminé.
L'hématocèle est une accumulation de sang dans la cavité vaginale. Cette pathologie peut résulter d'un traumatisme ou d'une complication d'un carcinome testiculaire. Symptômes similaires à ceux de l'hydrocèle, l'hématocèle ne laisse pas passer la lumière lorsque le testicule est éclairé. En l'absence de traitement, l'hématocèle rétrécit et se densifie: à ce stade, il convient de distinguer la maladie d'un carcinome testiculaire.
La forme tuberculeuse de l'orchiépididymite est relativement rare. Les principales manifestations de cette pathologie sont la formation d'un œdème dense, peu tendu, de configuration irrégulière, et un épaississement du canal déférent. La mobilité des testicules dans le scrotum est souvent limitée.
Dans la forme non tuberculeuse, un œdème généralisé de l'appendice et du testicule apparaît. Cependant, indépendamment de la présence d'un syndrome douloureux, cette maladie présente de nombreux signes cliniques évoquant un processus tumoral, nécessitant également une différenciation.
La varicocèle s'accompagne également d'une hypertrophie du testicule, mais elle est due à l'expansion des branches en grappe de la veine spermatique interne ou directement du vaisseau veineux spermatique. Le diagnostic de varicocèle est plus facile lorsque le patient est en position debout. Si l'évolution d'un tel processus est trop rapide, on peut envisager un carcinome rénal. [ 10 ]
Une hernie inguinale se distingue d'une hématocèle par l'impossibilité de palper le bord supérieur et un test d'impulsion de toux positif.
Quant aux tumeurs malignes, elles surviennent le plus souvent chez les hommes âgés de 20 à 40 ans. Le développement le plus fréquent de ces processus se fait à partir des cellules germinales, entraînant la formation de tératomes ou de séminomes. Les tumeurs se présentent sous la forme d'œdèmes compactés recouvrant toutes les parties du testicule. De nombreux patients se plaignent de douleurs intenses.
Chez les personnes âgées, le lymphome est plus fréquent.
Un scrotum hypertrophié, douloureux et rouge peut également indiquer une atteinte d'autres organes, même situés relativement loin des organes génitaux externes. Par exemple, un afflux de sang dans le scrotum peut survenir à la suite d'un traumatisme abdominal et, chez le nouveau-né, d'une hémorragie surrénale.
Si un homme consulte un médecin présentant des signes d'hématocèle, celui-ci doit recueillir soigneusement l'anamnèse et réaliser tous les examens locaux et généraux nécessaires. Cela permettra d'établir avec certitude le diagnostic clinique correct.
Traitement hématocèle
En cas d'hématocèle de petite taille, le traitement peut se limiter à des mesures conservatrices:
- application de compresses de glace, de glace sèche sur la zone du scrotum;
- prendre des analgésiques, des anti-inflammatoires;
- assurer un repos absolu pendant plusieurs jours, une abstinence complète d'activité physique pendant toute la durée du traitement.
En cas de risque d'infection secondaire, une antibiothérapie est prescrite. Une fois l'état du patient normalisé et les signes aigus d'hématocèle disparus, des séances de physiothérapie peuvent être envisagées pour résoudre le problème d'hémorragie (magnétothérapie, thérapie par ultra-hautes fréquences).
Si la méthode conservatrice est inefficace, un traitement chirurgical est envisagé. Le type d'intervention chirurgicale et la technique employée sont choisis en fonction de la taille de l'hématome, de l'âge du patient et de la présence de complications. [ 11 ]
Le traitement conservateur comprend les mesures suivantes:
- utilisation d'un suspenseur;
- appliquer du froid sur le scrotum;
- prendre des analgésiques et des anti-inflammatoires non stéroïdiens;
- repos strict au lit pendant au moins deux jours;
- prescrire une antibiothérapie en cas de suspicion de développement d'une épididymite ou d'un processus infectieux dans le système génito-urinaire;
- Si le traitement conservateur est inefficace, une nouvelle échographie et un examen Doppler sont nécessaires.
Une révision scrotale est prescrite:
- s’il est impossible de déterminer le diagnostic;
- s’il y a des symptômes de lésions testiculaires;
- lorsque la coque protéique est détruite;
- avec un foyer d’hématocèle en expansion, ou avec le développement d’un saignement massif;
- en l'absence de flux sanguin selon les informations échographiques avec cartographie Doppler couleur.
Les premiers secours en cas d’hématocèle consistent en les actions suivantes:
- Appliquez du froid sur la zone endommagée (glace enveloppée dans une serviette pour éviter les engelures) pour resserrer les vaisseaux sanguins et ralentir le processus inflammatoire. Appliquez une compresse froide toutes les 3 à 4 heures, en la maintenant pendant environ 15 à 20 minutes.
- Le patient reçoit un analgésique (Ibuprofène, Analgin, Nimesil).
- Offrez à la victime un repos maximal en position horizontale.
Un homme présentant une hématocèle doit être examiné par un médecin. Après le diagnostic, il prescrira le traitement nécessaire. [ 12 ]
Médicaments
Les médicaments sont prescrits en fonction de la cause du développement de l'hématocèle, qui est déterminée par un spécialiste lors du diagnostic.
En cas de pathologie infectieuse, des médicaments antibactériens ou antiviraux sont utilisés en tenant compte de la résistance des micro-organismes. Si une maladie infectieuse sexuellement transmissible est détectée, le traitement est prescrit en fonction de l'agent pathogène. Le caractère non spécifique de l'hématocèle nécessite l'utilisation d'antibiotiques à large spectre d'activité, issus de plusieurs groupes.
Ibuprofène |
Anti-inflammatoire non stéroïdien, il soulage la douleur et ralentit la progression du processus inflammatoire. Les comprimés se prennent par voie orale, entiers, avec de l'eau, à raison de 1 à 2 comprimés, pas plus de trois fois par jour. Il est déconseillé de prendre ce médicament plus de cinq jours d'affilée, en raison de son effet irritant sur la muqueuse digestive. |
Nimésulide |
Médicament anti-inflammatoire et analgésique administré par voie orale (la durée du traitement par nimésulide ne dépasse pas 15 jours). En règle générale, 100 mg sont pris deux fois par jour après les repas. Effets secondaires possibles: douleurs abdominales, nausées, diarrhée, vertiges. |
Actovegin |
Médicament qui stimule le métabolisme tissulaire et améliore le trophisme et la régénération tissulaires. À prendre par voie orale avant les repas: en moyenne 2 comprimés trois fois par jour. Le traitement peut être prolongé, jusqu'à plusieurs mois. Effets secondaires possibles: réactions allergiques. |
Dipyridamole |
Agent antiplaquettaire, médicament antithrombotique utilisé en phase de convalescence après une blessure. En cas de tendance aux saignements (diathèse hémorragique), ce médicament n'est pas prescrit. Prendre par voie orale entre les repas, sans croquer, avec de l'eau, 1 à 2 comprimés trois fois par jour. La durée du traitement est déterminée individuellement (de quelques semaines à six mois). Effets secondaires possibles: allergie, maux de tête, tremblements, tachycardie, gêne abdominale. |
Troxérutine |
Médicament angioprotecteur et stabilisateur capillaire. Prise par voie orale après les repas, à raison de 2 gélules par jour en moyenne. Le traitement peut être prolongé. Effets secondaires possibles: réactions allergiques, maux de tête, troubles du sommeil, douleurs abdominales, nausées. |
En général, le traitement conservateur comprend:
- élimination des symptômes (le plus souvent le patient se plaint de douleurs intenses, qui sont assez efficacement « soulagées » par des analgésiques);
- élimination de la cause immédiate de la violation (si possible);
- création de conditions propices à la thérapie (repos au lit, restrictions de mouvement, application d'un bandage ou d'un suspensoir, utilisation d'angioprotecteurs);
- application de la physiothérapie.
Traitement de physiothérapie
La physiothérapie peut être un traitement d'appoint efficace pour l'hématocèle, en complément de la thérapie médicamenteuse, et également un moyen d'accélérer la récupération du corps après une intervention chirurgicale.
Aujourd'hui, la médecine propose de nombreuses procédures et médicaments pour traiter l'hématocèle. Cependant, de nombreux médicaments sollicitent fortement l'organisme, entraînant des effets secondaires. Il est également possible que le patient présente des contre-indications à l'utilisation de certains médicaments. De plus, l'efficacité des médicaments peut être insuffisante, car la substance active ne parvient pas aux tissus affectés en quantité suffisante par la circulation sanguine. En associant un traitement conservateur à la physiothérapie, une approche intégrée permet d'améliorer significativement le bien-être et la qualité de vie, avec une charge médicamenteuse minimale. Les procédures physiothérapeutiques améliorent la circulation sanguine et lymphatique et accélèrent le métabolisme dans la zone affectée.
L'effet de la physiothérapie repose sur l'absorption de l'énergie physique par les tissus et sa transformation en réactions biologiques. Pour obtenir les résultats escomptés, il est conseillé de suivre une thérapie électrique, radiologique ou magnétique. Si le patient reçoit un médicament simultanément à la procédure, celui-ci s'accumule principalement dans le foyer pathologique et atteint directement l'organe malade.
Pendant la période de récupération après une hématocèle (y compris après une intervention chirurgicale), le patient se voit prescrire une phonophorèse de boue thérapeutique, une électrothérapie à courants pulsés et une électrophorèse laser magnétique intra-tissulaire de préparations enzymatiques.
Traitement à base de plantes
Pour accélérer la guérison de l'hématocèle, on a souvent recours à des méthodes traditionnelles. Nous vous présentons les recettes les plus populaires:
- Une feuille de chou blanc fraîche est battue avec un marteau à viande, appliquée sur le scrotum et maintenue en place pendant au moins 1,5 à 2 heures. La feuille peut être maintenue avec des sous-vêtements de compression.
- L'infusion d'arnica s'utilise en usage interne et en compresses. La préparation se fait comme suit: une cuillère à café de fleurs est versée dans de l'eau chaude et laissée infuser pendant deux heures. On peut également utiliser la racine de la plante à la place des fleurs. Le remède s'utilise en compresses froides, et on peut également en prendre 50 ml par voie orale trois ou quatre fois par jour, entre les repas.
- Une feuille de plantain fraîche est lavée, légèrement pétrie avec les doigts et appliquée sur la zone endommagée (scrotum), le soir. Vous pouvez également prendre une teinture de plantain en pharmacie par voie orale (selon les instructions).
- Une compresse de feuilles d'aloès et de miel se prépare comme suit: les feuilles d'aloès sont broyées ou hachées, puis mélangées à du miel. À utiliser en compresses le soir, une fois par jour.
- Des concombres frais sont coupés en rondelles et appliqués sur le scrotum, puis fixés avec un bandage ou un sous-vêtement de compression. Le temps de pose minimal du produit sur la zone affectée est de 30 minutes. L'intervention peut être répétée plusieurs fois par jour.
- Des peaux de banane fraîches sont appliquées sur la zone affectée, face interne contre la peau. Ce remède soulage la douleur et accélère la résorption du sang accumulé.
En cas d'hématocèle de petite taille, les méthodes traditionnelles sont aussi efficaces que les médicaments modernes et sans effets secondaires. La plupart des recettes proposées sont simples et accessibles.
Traitement chirurgical
Le volume minimal d'hématocèle nécessitant une intervention chirurgicale n'a pas été déterminé par les spécialistes. Cependant, la plupart des chirurgiens estiment que si la taille du foyer pathologique ne dépasse pas 1/3 du diamètre du testicule, une stratégie d'attente avec prise en charge médicamenteuse de la pathologie peut être envisagée. En cas de petite taille, une intervention chirurgicale n'est pas nécessaire.
Hématocèle sans image de rupture testiculaire. L'association d'un hématocèle (quelle que soit sa taille) et d'un hématome intratesticulaire est toujours considérée comme un signe de rupture testiculaire, même en l'absence de signes échographiques de rupture.
Cependant, il est prouvé que l'échographie n'est pas suffisamment informative. Par exemple, une rupture testiculaire n'a été détectée avec précision par échographie que dans 50 % des cas. Pour éviter les erreurs, les experts recommandent une intervention chirurgicale précoce en cas de suspicion de rupture testiculaire.
L'opération est prescrite en cas d'hémorragie importante, accompagnée du développement d'un processus purulent ou d'une calcification. Il est préférable de réaliser l'intervention le plus tôt possible: moins le temps écoulé depuis l'apparition de l'hématocèle est long, plus grandes sont les chances de préserver le testicule et sa fonction. Dans les cas chroniques, le chirurgien doit pratiquer une orchidectomie, c'est-à-dire l'ablation du testicule.
Les manipulations chirurgicales peuvent être les suivantes:
- arrêter le saignement, éliminer le sang répandu;
- élimination des zones nécrotiques;
- suture des tissus de la coquille;
- remettre le testicule dans le scrotum;
- correction de torsion, libération d'incarcération;
- suture de tissus dont l’intégrité est compromise, vaisseaux endommagés;
- dans certains cas – ablation partielle ou complète du testicule.
Après l'intervention, l'homme peut être hospitalisé pendant 5 à 8 jours, selon la complexité de la maladie et l'ampleur de l'intervention. Les drains sont retirés après quelques jours. Le patient peut rentrer chez lui sous réserve d'une visite de suivi obligatoire chez un spécialiste pour examen et consultation.
La prévention
L'hématocèle est une pathologie grave qui nécessite une prise en charge médicale urgente et un diagnostic complet. Les conséquences à long terme d'une hématocèle non diagnostiquée peuvent inclure des abcès, d'autres processus inflammatoires et atrophiques, des troubles de l'érection, etc.
Une violation peut être évitée si:
- protéger les parties génitales lors de la pratique de sports dangereux;
- élever le niveau de culture et d’éducation sexuelle;
- manipuler les animaux de compagnie avec précaution;
- éviter les positions sexuelles dangereuses;
- confier la réalisation des interventions thérapeutiques et chirurgicales uniquement à des spécialistes qualifiés et expérimentés.
Il est tout aussi important de suivre des règles préventives simples qui aideront à garder vos organes génitaux et votre système circulatoire en bonne santé:
- être physiquement actif, éviter l’inactivité physique;
- mangez bien, incluez dans votre alimentation quotidienne des aliments riches en minéraux, vitamines, microéléments bénéfiques et protéines;
- traiter rapidement toute pathologie infectieuse et inflammatoire;
- arrêter de fumer et de boire de l'alcool;
- avoir des rapports sexuels réguliers avec un partenaire de confiance, éviter les rapports sexuels non protégés et le sevrage;
- Évitez de surchauffer ou de trop refroidir le corps.
En suivant toutes les recommandations suggérées, vous pouvez minimiser le risque de développer une hématocèle et d'autres lésions de l'appareil génito-urinaire. Cependant, il ne faut pas oublier qu'en cas de suspicion de pathologie, il est important de consulter un médecin au plus vite. Un diagnostic précoce et un traitement adapté permettront d'éviter les complications.
Prévoir
Le pronostic de la maladie dans son ensemble dépend entièrement de la durée de son évolution. Au stade initial, le médecin ne diagnostique qu'un caillot sanguin, et à un stade plus avancé, il constate la présence de phoques qui, avec le temps, se structurent. Associé à une augmentation du volume tissulaire, le processus pathologique entraîne une détérioration de l'irrigation sanguine du testicule, pouvant conduire à son atrophie complète. [ 13 ]
Avant de commencer le traitement de l'hématocèle, il est important de comprendre que chez certains patients, l'accumulation de sang peut disparaître spontanément, sans intervention. Cependant, ce n'est pas toujours le cas. De nombreux hommes doivent suivre toute une série de mesures, dont un traitement médicamenteux. Une poche de glace est appliquée sur le scrotum, des analgésiques et des anti-inflammatoires sont prescrits. Un repos au lit modéré, un repos complet avec une limitation maximale de l'activité motrice sont prescrits. En cas d'hématocèle prononcée, une ponction est pratiquée, souvent inefficace et, pire encore, susceptible de provoquer des saignements répétés ou le développement d'un processus purulent. S'il est impossible d'éliminer le sang répandu dans la cavité, une intervention chirurgicale est alors nécessaire pour éviter une atrophie testiculaire. Avec un traitement approprié et rapide, le pronostic est favorable.

