Expert médical de l'article
Nouvelles publications
Hypomélanose
Dernière revue: 05.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
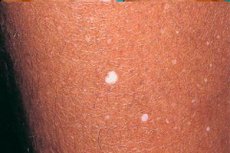
L'hypomélanose est une pathologie caractérisée par la formation de pigments cutanés dans le contexte d'une maladie. Son développement est dû à une altération de la production de mélanine par les mélanocytes situés dans l'épaisseur de la peau. Cette pathologie peut se manifester par une leucodermie, une diminution de la quantité de mélanine, ou encore par son absence totale.
Le déclencheur du développement de l'hypomélanose est une atteinte d'un ou plusieurs maillons de la production et de la conversion de la mélanine. Il peut s'agir de l'absence de mélanocytes dans la peau, d'une altération de la formation de mélanosomes complets et de leur transport vers les kératinocytes.
La principale manifestation clinique de la pathologie est l'apparition de taches blanches, conséquence d'une maladie antérieure accompagnée d'une dyschromie superficielle de la peau. Une hypomélanose est souvent observée chez les enfants, survenant peu après la maladie.
Pour établir un diagnostic correct, un examen histologique est souvent utilisé. Sans lui, l'hypomélanose peut passer inaperçue, ce qui entraîne des retards de développement chez l'enfant. Les traitements anatomopathologiques privilégient les peelings et l'utilisation de rétinoïdes.
Causes de l'hypomélanose
L'apparition de taches blanches peut survenir dès les premiers jours de vie du bébé, car les causes de l'hypomélanose sont génétiques. Il existe donc un défaut de synthèse de la mélanine, un pigment spécifique responsable de la couleur de la peau.
La production de mélanine débute sous l'action d'une enzyme spécifique, la tyrosinase, qui déclenche de nombreuses réactions en chaîne au niveau moléculaire. Ce processus complexe est régulé par une combinaison spécifique de gènes, responsables de la dégradation.
Les causes de l'hypomélanose doivent donc être recherchées dans le patrimoine génétique. De plus, la transmission de la pathologie est récessive, notamment en cas de mariage consanguin. Le porteur du gène peut être identifié par la présence d'une zone de cheveux gris aux contours nets, de taches de rousseur et de taches blanches sur la peau.
Les causes exactes de l'hypomélanose étant encore mal connues et les anomalies génétiques indétectables, il n'existe pas encore de traitement pathogénique. La recherche a permis de découvrir des méthodes et des médicaments permettant de normaliser partiellement la synthèse de mélanine.
Symptômes de l'hypomélanose
Étant donné que cette pathologie a des causes génétiques de production de mélanine altérée, les premières manifestations cliniques de l'hypomélanose peuvent être observées dès la naissance du bébé.
Les symptômes de l'hypomélanose se manifestent par la formation d'une zone cutanée blanche aux contours nets, dont la teinte diffère du reste de la peau. Le nombre et la taille de ces taches peuvent varier et s'accroître avec le temps.
Si le bébé a la peau pâle ou blanche, les symptômes de l'hypomélanose peuvent ne pas être immédiatement perceptibles. Pour une visualisation plus précise, une lampe de Wood est nécessaire pour examiner la zone sans pigmentation dans une pièce sombre.
Cette lampe accentue le contraste entre la couleur normale de la peau et l'hypomélanose. En cas de développement de l'hypomélanose d'Ito, outre les manifestations cutanées, une pathologie du système nerveux avec troubles neurologiques tels que troubles mentaux et augmentation de la tendance aux convulsions est possible, ainsi que des anomalies du système squelettique.
Hypomélanose chez un enfant
Une production insuffisante de pigments chez le nourrisson peut indiquer la présence du syndrome de Wardeburg, transmis génétiquement de manière dominante. Ses principales manifestations cliniques sont des mèches de cheveux blanches, des zones d'hypopigmentation cutanée, des différences de couleur de l'iris et du niveau des yeux, ainsi qu'une arête nasale large et une surdité congénitale.
De plus, une hypomélanose est observée chez l'enfant en cas de sclérose tumorale, caractérisée par l'apparition de taches blanches atteignant 3 cm, localisées sur le corps, ainsi que de nodules sur le front, les bras et les jambes. Outre les manifestations cutanées, on observe un retard mental, une épilepsie, une phacomatose rétinienne, des formations kystiques au niveau des reins, des poumons, des os et des rhabdomyomes cardiaques.
Chez l'enfant, l'hypomélanose se manifeste par l'apparition de zones cutanées hypopigmentées de formes variées, en forme de vagues et de rayures. Ces symptômes peuvent disparaître spontanément avec l'âge.
Le vitiligo est également un défaut de synthèse pigmentaire, caractérisé par l'apparition de zones cutanées blanches aux contours nets. Il peut être localisé sur le visage, les parties génitales, les pieds, les mains et au niveau des articulations.
Hypomélanose en gouttes
Cette forme de pathologie est le plus souvent observée chez les femmes âgées de 35 à 55 ans. Les femmes à la peau claire et celles exposées au soleil pendant de longues périodes sont les plus sujettes à l'hypomélanose.
En conséquence, le nombre de mélanocytes dans les zones affectées diminue de près de 2 fois. De plus, certains pensent que l'hypomélanose en gouttes est associée au gène HLA-DR8.
Les facteurs génétiques jouent un rôle important dans le développement de cette maladie, surtout si elle est observée chez des proches parents.
Les manifestations cliniques de l'hypomélanose se caractérisent par l'apparition de taches blanches et rondes sur la peau. Le diamètre de ces zones altérées peut atteindre 1 cm.
L'hypomélanose en gouttes apparaît d'abord sur le tibia (surface d'extension), puis s'étend aux avant-bras, au haut du dos et au thorax. Cette pathologie n'affecte généralement pas la peau du visage.
La progression du processus s’observe avec l’âge, ainsi qu’avec une exposition excessive à la lumière directe du soleil.
Hypomélanose d'Ito
Cette pathologie est observée chez les hommes, et plus particulièrement chez les femmes, et se classe au deuxième rang en termes de prévalence après la neurofibromatose et la sclérose tubéreuse. L'hypomélanose d'Ito est une maladie sporadique, mais une transmission récessive ou dominante n'est pas exclue.
Le développement de la pathologie repose sur un échec de la migration cellulaire du tube neural pendant la période intra-utérine, ce qui entraîne une disposition anormale de la matière grise dans le cerveau, ainsi qu'un nombre insuffisant de mélanocytes dans l'épaisseur de la peau.
La migration des mélanoblastomes se produit aux deuxième et troisième trimestres de la grossesse. Parallèlement, on observe une migration neuronale, entraînant une hypomélanose, notamment des manifestations cliniques de troubles de la pigmentation et de pathologie cérébrale.
Les symptômes cutanés se manifestent par des zones d'hypopigmentation de forme irrégulière (boucles, zigzags, ondulations). Le plus souvent, ces lésions sont localisées près des lignes de Blaschko et peuvent apparaître dès les premiers jours ou mois de la vie du bébé. À l'adolescence, elles peuvent devenir moins visibles, voire disparaître complètement.
Les symptômes neurologiques se caractérisent par des troubles mentaux et des crises d'épilepsie, qui se distinguent par leur résistance aux anticonvulsivants. Les enfants souffrent souvent d'autisme, d'hypotonie musculaire et de désinhibition motrice. Une macrocéphalie est observée dans un quart des cas.
De plus, une pathologie d'autres organes est souvent observée, par exemple des malformations cardiaques, des anomalies dans la structure des organes génitaux, du visage, des déformations de la colonne vertébrale, des pieds, des symptômes oculaires, ainsi que des anomalies dans la structure et la croissance des dents et des cheveux.
Hypomélanose idiopathique
Le développement de l'hypomélanose repose sur une perturbation des étapes de la synthèse de mélanine due à l'absence de mélanocytes, un échec dans la formation de mélanosomes à part entière et leur migration.
Les mélanocytes naissent de l'ectomesenchyme. Leur différenciation passe par quatre étapes. La première est l'apparition des précurseurs des mélanocytes dans la crête neurale; la seconde est la migration des mélanocytes dans l'épaisseur du derme vers la membrane basale de l'épiderme. On observe ensuite leur déplacement dans l'épiderme lui-même, et enfin, l'étape de formation des prolongements (dendritiques), où la cellule prend place dans l'épiderme.
L'hypomélanose idiopathique se développe en cas de panne à l'un des stades énumérés, à la suite de laquelle le mélanocyte peut être situé dans un endroit inhabituel pour lui, en raison duquel une certaine zone de la peau reste « incolore », car la synthèse du pigment sera absente.
Elle peut se manifester dès le plus jeune âge ou chez les nourrissons. De plus, l'exposition aux rayons ultraviolets peut entraîner une aggravation de cette pathologie.
Il est assez difficile d'identifier la cause principale de la maladie, car dans presque 100 % des cas, il s'agit d'une anomalie génétique. L'hypomélanose en gouttes idiopathique peut se manifester immédiatement après la naissance ou à l'adolescence. Le plus souvent, la pathologie évolue de manière chronique, avec des rechutes périodiques.
Les manifestations cliniques de la maladie sont des foyers d'hypopigmentation localisés à divers endroits (tibias, avant-bras, dos) et mesurant jusqu'à 1 cm de diamètre. Ces zones sont situées séparément les unes des autres et ne peuvent fusionner.
Le plus souvent, l'hypomélanose en gouttes idiopathique est observée chez les femmes à la peau claire, en particulier celles vivant dans des régions fortement exposées au soleil. De plus, lorsque la lésion apparaît d'abord sur le tibia, le nombre de zones dépigmentées augmente sous l'effet du soleil.
Il n'existe pas de thérapie pathogénique visant à éliminer le facteur causal, c'est pourquoi un traitement symptomatique est utilisé pour réduire l'intensité des manifestations de la pathologie.
Diagnostic de l'hypomélanose
Les troubles de la pigmentation peuvent se manifester sous diverses formes. Pour vérifier la pathologie, outre l'examen visuel, il est nécessaire de recourir à l'examen à la lampe de Wood. Ce dernier est particulièrement utilisé en cas de peau claire et de pathologie peu évidente.
Le diagnostic d'hypomélanose repose sur l'identification des limites précises de la lésion hypopigmentée à l'aide d'une lampe placée dans une pièce sombre. Cela permet de détecter la zone et de la vérifier.
Le diagnostic de l'hypomélanose d'Ito comprend également une tomodensitométrie cérébrale, qui révèle une hypertrophie du troisième ventricule et des ventricules latéraux, des limites floues entre la matière cérébrale et une atrophie des lobes frontaux.
L'examen histologique révèle un nombre insuffisant de mélanocytes dans la zone hypopigmentée. De plus, en cas d'hypomélanose d'Ito, d'autres caractéristiques peuvent être présentes dans la lésion, telles que des nævus vasculaires, des taches cacao, un nævus d'Ott ou des taches bleues de Mongolie.
Comment examiner?
Qui contacter?
Traitement de l'hypomélanose
Ce processus pathologique se caractérise par sa propagation au niveau génétique; il n'existe donc pas encore de traitement pathogénique. Un traitement symptomatique est utilisé, dont les principaux objectifs sont de stopper la généralisation de la pathologie et d'en réduire les manifestations cliniques.
Le traitement de l'hypomélanose repose sur l'utilisation de corticostéroïdes, administrés par voie intralésionnelle. De plus, diverses études confirment l'efficacité des rétinoïdes topiques, du pimécrolimus (Elidel) et du cryomassage des zones affectées.
L'hypomélanose peut également être traitée par photothérapie, qui active la production de mélanine par les cellules pigmentaires. De plus, un traitement substitutif par la mélagynine est recommandé. Son action vise à stimuler la synthèse de pigment par les mélanocytes.
Quant à la thérapie par biorésonance, elle vise à restaurer le fonctionnement normal du système nerveux, ainsi qu'à augmenter le niveau des forces immunitaires de l'organisme.
Un traitement traditionnel est également possible pour ce type de pathologie, mais avant de l'utiliser, assurez-vous de consulter un médecin.
Prévention de l'hypomélanose
Il n'existe pas de prévention spécifique de l'hypomélanose, cette pathologie étant d'origine génétique. Cependant, il existe des méthodes permettant de réduire le risque de développer une hypomélanose ou de récidive.
Le principal facteur provoquant la généralisation et la progression du processus est considéré comme l'ensoleillement excessif. Il est donc nécessaire d'informer la population sur ses effets négatifs, non seulement sur l'hypomélanose, mais aussi sur le risque de cancer.
La prévention de l'hypomélanose consiste à éviter l'exposition directe au soleil, surtout entre 11h et 16h, et à utiliser des produits de protection solaire par temps chaud. En effet, les rayons UV peuvent être réfléchis par les objets environnants et le sol, et traverser les nuages et les vêtements. Par conséquent, il est déconseillé de sortir pendant la journée, sauf en cas d'absolue nécessité. Ceci s'applique également aux personnes qui aiment bronzer en solarium. Pour protéger la peau, il est nécessaire d'utiliser des crèmes spéciales, un chapeau et des vêtements couvrant les zones d'hypomélanose.
Pronostic de l'hypomélanose
Les zones d'hypopigmentation sous forme de taches blanches ne constituent pas en elles-mêmes un danger pour la santé, mais dès l'apparition des premiers symptômes cliniques, il est conseillé de consulter un spécialiste pour un diagnostic et un traitement plus approfondis. Plus tôt la pathologie est détectée, plus grandes sont les chances d'enrayer le processus et de prévenir les rechutes.
Le pronostic de l'hypomélanose est favorable, mais avec une exposition excessive au soleil, elle peut se propager aux tissus sains, car une insolation excessive contribue à une diminution du nombre de mélanosomes et de pigments.
Il est impossible de ne pas mettre en garde contre le risque de développement d'un processus cancérigène sous l'influence du soleil. Ce phénomène est dû à la dégénérescence maligne des cellules due à des troubles de l'expression génétique. De plus, chaque personne présente des taches de naissance, qui peuvent également changer sous l'effet du soleil.
Ainsi, l’hypomélanose n’est pas une pathologie terrible, mais nécessite néanmoins une approche particulière et le respect de mesures spécifiques pour prévenir l’apparition et la rechute au cours d’une évolution chronique.


 [
[