Expert médical de l'article
Nouvelles publications
Fibrous hypertrophic gingivitis
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
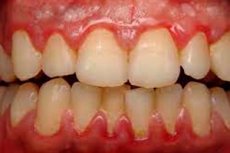
Les maladies parodontales et leurs conséquences constituent souvent un motif de consultation chez le dentiste. Parmi les pathologies parodontales, les processus hyperplasiques des tissus gingivaux occupent une place importante. La gingivite hypertrophique fibreuse est une maladie inflammatoire chronique qui s'accompagne d'une croissance réactive d'éléments conjonctifs fibreux et des structures basales de l'épithélium gingival, sans atteinte à l'intégrité de l'attache gingivale. Les causes de ce phénomène sont multiples, tant locales que générales. La pathologie peut survenir de manière indépendante ou être le signe d'une rechute d'une parodontite généralisée. Le traitement est complexe et fait appel à des spécialistes de différents profils, notamment un dentiste généraliste, un parodontiste, un orthodontiste et un kinésithérapeute. [ 1 ]
Épidémiologie
Selon l'Organisation mondiale de la santé, la carie dentaire est la plus fréquente parmi toutes les maladies de la cavité buccale, mais les maladies des gencives arrivent en deuxième position. Il est important de noter que la sécurité et la santé des dents dépendent en grande partie de l'état des gencives, car les lésions gingivales entraînent la destruction du parodonte. Il en résulte des odeurs désagréables, une apparence inesthétique, un déchaussement et une perte des dents.
Les causes les plus fréquentes de gingivite hypertrophique fibrotique, tant chez l'adulte que chez l'enfant, sont une mauvaise hygiène bucco-dentaire, la présence d'implants et d'obturations inappropriés, ainsi que les changements hormonaux (plus fréquents chez les adolescents et les femmes). Les statistiques montrent que la pathologie ne survient que dans 1 à 2 % des cas dans la petite enfance, et que les personnes âgées sont beaucoup plus souvent atteintes. Le risque de développer cette maladie augmente considérablement lorsque des processus biologiques actifs se produisent dans l'organisme: changements hormonaux, perte et croissance des dents. Ces changements cycliques sont à l'origine du développement de ce dysfonctionnement. Une mauvaise occlusion et l'utilisation d'appareils spéciaux pour corriger la dentition y contribuent également. La stomatite est un facteur défavorable important.
L’incidence la plus élevée de gingivite hypertrophique fibrotique survient à l’âge de 13 ans.
Parmi les patients adultes, les maladies les plus courantes sont:
- Femmes enceintes;
- Diabétiques;
- Séropositif.
Médecins à consulter en cas de gingivite hypertrophique fibrotique: dentiste, parodontiste.
Causes ng fibrotic hypertrophic gingivitis.
Des facteurs généraux et locaux peuvent être impliqués dans le développement d'une gingivite hypertrophique fibreuse. Parmi les causes locales, les plus fréquentes sont les troubles de l'occlusion, les défauts dentaires individuels (surcomplétion, déformation, encombrement, etc.), les dépôts dentaires (plaque, tartre), un frein trop petit, des obturations ou prothèses inadaptées, une mauvaise hygiène bucco-dentaire, etc.
Parmi les causes fréquentes, le contexte hormonal revêt une importance particulière. On sait que la gingivite hypertrophique fibreuse survient souvent chez les adolescents pendant la puberté, ainsi que chez les femmes enceintes ou ménopausées. D'autres causes pathologiques peuvent être des pathologies endocriniennes (maladies thyroïdiennes, diabète sucré), un traitement médicamenteux prolongé (hormones, anticonvulsivants, immunosuppresseurs, inhibiteurs calciques), ainsi que des carences vitaminiques et une leucémie.
- La microflore pathogène et opportuniste est présente dans la quasi-totalité de la cavité buccale. Cependant, elle ne constitue pas en soi une menace: son développement et sa croissance sont contrôlés par le système immunitaire, tant local que général. Les micro-organismes ne peuvent déclencher le processus inflammatoire et la gingivite hypertrophique fibrotique que dans des conditions favorables.
- Des soins bucco-dentaires inappropriés ou insuffisants entraînent l'apparition progressive de plaque dentaire, qui devient un excellent terrain fertile pour la flore pathogène, contribuant au développement de processus pathologiques.
- Si les règles d'hygiène bucco-dentaire sont négligées pendant une longue période, la plaque dentaire s'épaissit et se rigidifie. Ce phénomène entraîne dans la plupart des cas un traumatisme et un prolapsus gingival, entraînant une inflammation des tissus plus profonds et le développement d'une gingivite hypertrophique fibreuse.
- La gingivite peut être la conséquence d'une mauvaise pose de prothèses dentaires et d'obturations, d'un tabagisme excessif, d'une hypovitaminose, de pathologies endocriniennes et digestives, ou encore d'une défaillance des défenses immunitaires. Une prédisposition héréditaire à ces maladies n'est pas exclue.
Facteurs de risque
Les facteurs pouvant provoquer le développement d'une gingivite hypertrophique fibrotique se divisent en deux catégories: endogènes et exogènes. Parmi les facteurs endogènes, on peut citer l'affaiblissement du système immunitaire, les changements hormonaux, les troubles métaboliques, etc. Les facteurs exogènes se répartissent en deux groupes:
- Physiques (traumatismes des muqueuses, brûlures, etc.);
- Biologique (causée par l’influence de la flore pathogène);
- Chimique (causé par l’influence de solutions et de substances agressives);
- Iatrogène (lié à une manipulation médicale antérieurement traumatique).
Le facteur le plus courant est considéré comme biologique, principalement lié à une mauvaise hygiène bucco-dentaire. Les particules alimentaires s'accumulent dans la zone gingivale, la plaque dentaire s'accumule, le tartre se forme et des conditions favorables à la croissance et au développement de la flore bactérienne se créent.
Les groupes à risque d’incidence de la gingivite hypertrophique fibrotique comprennent les personnes suivantes:
- Patients présentant des troubles de l'occlusion, porteurs d'appareils orthodontiques (plaques correctrices, appareils orthodontiques), d'obturations et d'implants mal placés;
- Gros fumeurs;
- Les personnes qui ne prennent pas soin de leur bouche correctement ou qui le font de manière inappropriée;
- Patients présentant des problèmes salivaires, souffrant d’une sécheresse accrue des muqueuses;
- Personnes malades de longue durée dont le système immunitaire est affaibli;
- Adolescents en période de puberté active;
- Femmes enceintes, ménopausées ou prenant des contraceptifs hormonaux;
- Patients atteints de maladies somatiques (diabète, hypovitaminose, pathologies digestives, endocriniennes ou nerveuses);
- Utilisateurs à long terme de médicaments hormonaux, d’immunosuppresseurs, d’anticonvulsivants, d’inhibiteurs calciques);
- Patients en oncologie;
- Enfants en période de croissance active et de changement de dents, avec anomalies de morsure et respiration « adénoïde » (bouche);
- Patients atteints de maladies du sang (leucémie, myéloleucémie, réticulose leucémique, etc.).
Pathogénèse
Parmi les principales causes de gingivite hypertrophique fibrotique figure la présence prolongée de plaque dentaire, principalement composée de micro-organismes à Gram négatif. Le tissu épithélial de la jonction dento-alvéolaire est une sorte de membrane semi-perméable au sein de laquelle s'effectuent les échanges entre l'environnement externe et tissulaire. Une importante microflore déposée à la surface épithéliale interagit avec les tissus sous-épithéliaux. Une plaque sous-gingivale dense, contenant des bactéries pathogènes anaérobies (actinobacilles, bactéroïdes, porphyromonas, compilobactéries, peptostreptocoques, eubactéries, streptocoques, spirochètes, etc.), joue un rôle négatif particulier.
La microflore bactérienne de la cavité buccale, d'une part, inhibe le développement des micro-organismes qui pénètrent dans la bouche depuis l'extérieur. Mais, d'autre part, elle constitue une source potentielle d'auto-infection. Ainsi, avec l'augmentation du nombre de microbes dans un contexte de mauvaise hygiène bucco-dentaire et de baisse des défenses immunitaires, la flore bactérienne saprophyte se transforme en pathogène, favorisant ainsi la plupart des gingivites et des parodontites.
Une mauvaise hygiène, la présence de débris alimentaires sur les dents constituent un excellent terrain fertile pour les micro-organismes qui commencent à se multiplier et à produire des substances qui contribuent à la formation du tartre.
Même une absence brève de soins d'hygiène bucco-dentaire (3 à 4 jours) entraîne une multiplication par 10 à 20 de la croissance bactérienne, et l'épaisseur de la couche microbienne sur la surface gingivale peut atteindre 0,4 mm. Parallèlement, la composition de la plaque dentaire se transforme et se complexifie: des bacilles aérobies à Gram positif et des bactéries filamenteuses s'ajoutent à la flore coccique. À partir du cinquième jour d'absence de soins d'hygiène, on observe une augmentation du nombre d'anaérobies, de spirochètes et de vibrions. À certains endroits des gencives, la réaction parodontale se modifie, la migration des neutrophiles et des macrophages augmente, ainsi que la sécrétion de liquide gingival. L'histologie révèle un processus inflammatoire aigu.
La lésion initiale peut persister pendant des mois, voire des années. Le tissu gingival se transforme alors en tissu fibreux.
Les signes morphologiques de la gingivite hypertrophique fibreuse se caractérisent par une prolifération des éléments conjonctifs des papilles gingivales, une vasodilatation, un gonflement des fibres de collagène et une infiltration lymphoplasmocytaire. Le passage d'une forme œdémateuse à une forme fibreuse s'accompagne d'une réduction de l'œdème, de signes de prolifération des fibroplastes et d'un épaississement des fibres de collagène.
Symptômes ng fibrotic hypertrophic gingivitis.
La gingivite hypertrophique fibreuse se développe généralement progressivement, sur une longue période, « silencieusement », sans symptômes particuliers. Dans certains cas, on observe une gêne, une légère douleur (symptôme inhabituel), de légers saignements lors du brossage et des repas. Un examen plus approfondi permet de déceler une hypertrophie des papilles interdentaires, une saturation accrue ou, au contraire, une décoloration de la gencive.
Lors de l'examen dentaire, on constate une prolifération gingivale et la présence de plaque dentaire (tartre). La jonction dento-gingivale reste intacte (absence de poches).
Les premiers signes d'une prolifération fibreuse se manifestent généralement par une hypertrophie des gencives, un épaississement et un aspect inesthétique. Les patients signalent souvent des difficultés à mastiquer. Les muqueuses situées au niveau de la lésion changent de couleur, leur surface devient irrégulière et bosselée. À l'examen, on distingue les couches dentaires molles et dures.
Le foyer hypertrophique fibreux pathologique peut être localisé localement (sur une zone limitée de la gencive) ou généralisé (sur toute la surface).
Étapes
En fonction de la prolifération des tissus gingivaux, on distingue les stades de la gingivite hypertrophique suivants:
- Stade léger - est représenté par des processus hypertrophiques à la base des papilles gingivales, et la marge gingivale élargie recouvre la couronne dentaire d'un tiers;
- Le stade intermédiaire s'accompagne d'un élargissement dynamique croissant et d'un changement en forme de dôme dans la configuration des papilles gingivales, et la croissance gingivale conduit à la fermeture de la couronne dentaire de 50 %;
- Le stade sévère est caractérisé par des processus hyperplasiques évidents dans les papilles et la marge gingivale, et la couronne de la dent est plus que à moitié fermée.
Formes
Selon l'étendue du processus pathologique, on distingue la gingivite hypertrophique fibreuse localisée (locale, sur une à cinq dents) et généralisée (plus de cinq dents). Dans certains cas, les formes superficielles localisées de la maladie sont considérées comme une pathologie distincte, comme la papillite.
Selon la variation de l'hyperplasie, la gingivite est œdémateuse (inflammatoire) et granuleuse (fibreuse). La gingivite œdémateuse se caractérise par un gonflement du tissu conjonctif des papilles gingivales, une dilatation des vaisseaux et une infiltration limoplasmocytaire des tissus gingivaux. La gingivite fibreuse se caractérise par des modifications prolifératives des structures conjonctives des papilles gingivales, un épaississement des fibres de collagène et des signes de parakératose. Le gonflement est faible et l'infiltration inflammatoire est minime.
Complications et conséquences
Sans le traitement nécessaire, la forme hypertrophique de la gingivite se transforme en une forme atrophique, ce qui représente un danger en termes de parodontite et de perte complète des dents.
Il est important de prévenir le développement d'une gingivite hypertrophique fibrotique. Si tel est le cas, tous les efforts doivent viser à éliminer la pathologie. Les experts soulignent que les excroissances fibreuses nécessitent un traitement plus long, plus complexe et plus coûteux, impliquant non seulement un impact direct sur le foyer pathologique, mais aussi le renforcement du système immunitaire et de la santé globale de l'organisme, ainsi que la stabilisation des processus métaboliques et de l'équilibre hormonal.
Le développement d’effets indésirables peut être évité si vous consultez le dentiste à temps et suivez d’autres recommandations importantes:
- Se brosser les dents régulièrement;
- Choisissez la bonne brosse à dents et changez-la tous les 2-3 mois;
- Mangez bien, ne négligez pas la consommation de légumes et de fruits solides;
- Arrêter de fumer.
Il est obligatoire de consulter le dentiste deux fois par an à des fins préventives - pour un diagnostic rapide des troubles.
Diagnostics ng fibrotic hypertrophic gingivitis.
La principale méthode de diagnostic de la gingivite hypertrophique fibreuse est l'examen clinique. On peut observer des gencives épaissies et grumeleuses qui grossissent et empêchent le patient de manger normalement, voire de parler.
Le diagnostic instrumental comprend un test de saignement du sulcus gingival (détection de zones de saignement cachées à l'aide d'une sonde parodontale), ainsi qu'une radiographie pour évaluer la cause profonde et la gravité de la pathologie. La gingivite fibreuse s'accompagne souvent d'une ostéoporose de la pointe des cloisons interdentaires, diagnostiquée radiologiquement.
D’autres procédures possibles incluent:
- Indice d'hygiène bucco-dentaire;
- Indice parodontal;
- Index papillaire-marginal-alvéolaire;
- Test de Schiller-Pisarev (réaction à l'iode, coloration du glycogène gingival);
- Moins souvent - biopsie, analyse morphologique des tissus.
Les tests de laboratoire ne sont pas spécifiques et peuvent être prescrits par des spécialistes spécialisés (endocrinologue, hématologue) dans le cadre de la détermination des causes profondes du processus hypertrophique et des maladies de fond. [ 2 ]
Diagnostic différentiel
Le diagnostic différentiel de la gingivite hypertrophique fibreuse est réalisé avec l'épulis et la fibromatose gingivale.
Épulis |
Fibromatose gingivale |
Excroissance bénigne des gencives, formée à partir du processus alvéolaire et constituée de tissu épithélial. Elle ressemble à une bosse, parfois munie d'un pédicule reliant la formation à l'espace interdentaire. L'épulis fibreuse est dépourvue de pédicule. La prolifération s'agrandit lentement, elle est indolore, mais elle est inconfortable lors de la mastication et de l'élocution. Le traitement est chirurgical. |
Maladie héréditaire à transmission principalement dominante. Elle survient plus fréquemment entre la première et la dixième année de vie. Le gène pathologiquement responsable est présumé être SOS1. La gencive est épaissie, indolore et de couleur rose pâle. La localisation prédominante se situe du côté des joues. Ce phénomène n’est pas rare chez les patients atteints du syndrome de Down. Le traitement est chirurgical. |
Outre l'épulis et la fibromatose, des excroissances gingivales d'autres origines sont possibles dans la cavité buccale (surtout chez l'enfant). En effet, les gencives des enfants sont très réactives; une réaction inflammatoire chronique au niveau des dents permanentes ou temporaires survient donc souvent dans un contexte de modifications tissulaires importantes, par exemple une hypertrophie des fistules ou une hyperplasie de la gencive marginale. Dans la plupart des cas, ces modifications disparaissent rapidement après la disparition du facteur irritant ou l'extraction de la dent malade, foyer de parodontite chronique.
Traitement ng fibrotic hypertrophic gingivitis.
Le traitement des patients atteints de gingivite hypertrophique fibreuse dépend de l'origine de la maladie, de son tableau clinique et du degré de prolifération du tissu conjonctif gingival. La stratégie thérapeutique est discutée avec le médecin traitant (si le patient nécessite un traitement médicamenteux continu, par exemple des anticonvulsivants ou des hormones), l'endocrinologue (en cas de troubles hormonaux), l'hématologue (si la gingivite hyperplasique est la conséquence d'hémopathies) ou d'autres spécialistes, selon la situation. Par exemple, en cas de gingivite hypertrophique d'origine médicale, le médicament actif doit être remplacé: la phénytoïne est remplacée par la gabapentine ou le topiramate, et la ciclosporine A par le tacrolimus. Cependant, la substitution médicamenteuse n'est pertinente et efficace que si le médicament déclencheur n'a été pris que pendant quelques mois (jusqu'à six mois). En cas de prise prolongée, son remplacement est inefficace.
Au début du traitement, pour réduire le gonflement des gencives hypertrophiées, il est recommandé de se gargariser quotidiennement pendant 15 à 20 jours. Utilisez des préparations à base de millepertuis (vous pouvez prendre du Novoimanin prêt à l'emploi en pharmacie), de camomille ou de calendula, d'écorce de chêne ou de sauge. Ces plantes ont un effet astringent et anti-inflammatoire, forment un film protecteur sur la muqueuse, protégeant les gencives des irritations et réduisant la douleur.
Après la réduction du gonflement inflammatoire et la disparition des saignements, des stimulants biogéniques spéciaux aux propriétés sclérosantes et kératolytiques sont utilisés. Befungin est particulièrement adapté à cet effet: il s'applique jusqu'à trois fois par jour pendant un mois, préalablement dilué dans de l'eau bouillie à parts égales. Maraslavin, un remède à base de clou de girofle, d'absinthe, de poivre et de vinaigre de vin, a un effet similaire.
La physiothérapie est souvent pratiquée avec succès, notamment l'électrophorèse à l'héparine, à la lidase, à la ronidase, à l'iodure de potassium à 5 %, au chlorure de calcium à 10 % (une fois par jour ou tous les deux jours pendant trois semaines). En l'absence de saignement, un massage sous vide peut être prescrit, et une fois la réaction inflammatoire supprimée, une darsonvalisation.
Il est important d'identifier et d'éliminer les facteurs à l'origine du développement de la gingivite hypertrophique fibrotique. C'est pourquoi il est recommandé à de nombreux patients de bénéficier d'un nettoyage buccal professionnel, de la correction d'un implant irritant ou d'une obturation.
Si le traitement initial est efficace, les manipulations invasives ultérieures sont fortement limitées et le patient est surveillé de manière dynamique jusqu'à ce que le facteur étiologique du développement de la gingivite soit éliminé, par exemple jusqu'à la fin de la puberté, etc.
Si le traitement n'a pas donné les résultats escomptés, des procédures sclérosantes sont prescrites avec Orthochrom, un médicament contenant de l'acide sulfurique et de l'anhydride chromique. Orthochrom a un pouvoir cautérisant avec un effet limitant (jusqu'à 6 secondes). On utilise également des injections de solution de glucose à 50 %, de lidase, de lidocaïne et d'émulsion d'hydrocortisone (0,1-0,2 ml jusqu'à huit fois à 24-48 heures d'intervalle) dans l'apex papillaire. Ces dernières années, l'introduction de Longidase, un médicament moderne qui inhibe les processus d'hyperplasie du tissu conjonctif et la réponse inflammatoire de la gingivite, a été privilégiée.
Si le traitement conservateur est inefficace, la gingivite fibreuse est opérée par gingivectomie: les tissus gingivaux excisés sont retirés, les surfaces radiculaires sont nettoyées et polies. Dans certains cas, un modelage de la gencive est réalisé à l'aide de ciseaux spéciaux ou d'un électrotome. Enfin, la plaie est nettoyée des tissus nécrosés et des caillots sanguins, traitée avec des solutions antiseptiques et recouverte de pansements parodontaux médicamenteux.
Dans certains cas (par exemple, maladies hématologiques ou patients après chimiothérapie), la gingivectomie est réalisée par cryodestruction, diathermocoagulation, chirurgie à haute fréquence ou au laser. [ 3 ]
La prévention
L'absence de caries n'est pas un indicateur absolu de santé bucco-dentaire. L'état des gencives est également important, car les pathologies gingivales représentent un danger non seulement pour la cavité buccale, mais aussi pour l'organisme dans son ensemble. Que faire pour prévenir le développement, notamment, d'une maladie comme la gingivite hypertrophique fibreuse?
Les maladies parodontales (également appelées maladies des gencives) sont le plus souvent provoquées par des micro-organismes présents dans la plaque dentaire et le tartre. Parmi les autres facteurs favorisant le développement de la gingivite figurent le tabagisme, l'automédication, les troubles hormonaux et les prédispositions génétiques.
Les pathologies gingivales les plus courantes sont la gingivite et la maladie parodontale. En général, pour éviter le développement d'une pathologie grave, il est nécessaire de prêter attention aux symptômes suivants:
- Rougeur, saignement, gencives gonflées;
- Mauvaise haleine;
- Mobilité dentaire;
- Sensibilité dentaire excessive;
- Perte de dents;
- L'apparition de plaque persistante sur l'émail.
Si les signes ci-dessus apparaissent, vous devez absolument consulter votre dentiste.
Pour prévenir le développement d’une gingivite hypertrophique fibrotique, les recommandations suivantes doivent être suivies:
- Brossez-vous les dents régulièrement deux fois par jour (le matin après le petit-déjeuner et le soir avant de vous coucher);
- Adoptez des techniques de brossage appropriées et essayez d’éliminer la plaque dentaire avant qu’elle ne commence à durcir;
- Utilisez des dentifrices au fluor: ils combattent mieux les agents pathogènes et nettoient en douceur la cavité buccale;
- En plus du brossage, utilisez régulièrement du fil dentaire pour nettoyer les espaces entre les dents qui sont inaccessibles aux peluches de la brosse;
- Rincez-vous soigneusement la bouche après chaque repas (vous pouvez utiliser de l’eau tiède ou un bain de bouche spécial);
- Consultez régulièrement le dentiste (même si vous pensez que vos dents sont en bon état, faites des visites préventives).
Une visite urgente chez le dentiste est nécessaire si:
- Les gencives saignent lors du brossage ou de la consommation d’aliments durs;
- Les muqueuses sont devenues trop sensibles ou gonflées;
- Il y a du pus sur les gencives;
- Tu as un mauvais goût dans la bouche;
- La mauvaise odeur ne disparaît pas même après le brossage des dents;
- Les espaces entre les dents sont devenus plus petits ou plus grands, les dents sont devenues mobiles.
Il est important de comprendre que la gingivite hypertrophique fibreuse peut entraîner non seulement des problèmes dentaires, mais aussi des maladies générales. Pour prévenir les complications, il est nécessaire de suivre scrupuleusement toutes les recommandations des spécialistes.
Prévoir
Malheureusement, malgré une bonne hygiène bucco-dentaire et la disponibilité d'une large gamme de produits de soins personnels pour les dents et la muqueuse buccale, les cas de gingivite hypertrophique fibreuse sont assez fréquents. Le traitement le plus efficace de cette pathologie est l'intervention chirurgicale, qui consiste à exciser les zones hypertrophiées et à stabiliser la relation occlusale. Certains cas particulièrement complexes nécessitent l'intervention d'autres spécialistes, par exemple pour corriger l'équilibre hormonal.
La gingivite hypertrophique juvénile et les affections similaires chez la femme enceinte peuvent souvent se limiter à un traitement conservateur: la normalisation des paramètres hormonaux et un accouchement réussi entraînent une diminution des manifestations du processus pathologique, voire son élimination. Il est important de comprendre que la gingivite hypertrophique fibreuse a tendance à s'aggraver; il est donc nécessaire d'accorder une attention particulière à l'élimination de tout facteur déclenchant potentiel.
Pour prévenir l'apparition d'exacerbations, il est important d'exclure autant que possible d'éventuelles lésions gingivales, de respecter régulièrement les règles d'hygiène et de santé, de procéder si nécessaire à un nettoyage professionnel de la cavité buccale et de traiter rapidement tout problème dentaire. Il est également important de traiter rapidement les pathologies endocriniennes et d'adopter une approche appropriée quant à la prise de certains médicaments.
Étant donné que la gingivite hypertrophique fibreuse peut avoir une origine étiopathogénique différente, le pronostic peut être différent. L'impact des facteurs systémiques est complété par une mauvaise hygiène bucco-dentaire. Aujourd'hui, la médecine dispose d'un large arsenal de techniques thérapeutiques conservatrices et chirurgicales qui, utilisées avec compétence, permettent d'obtenir de bons résultats et de prévenir la destruction future des tissus gingivaux.
Littérature
Dmitrieva, LA Stomatologie thérapeutique: guide national / édité par LA Dmitrieva, YM Maksimovskiy. - 2e éd. Moscou: GEOTAR-Media, 2021.

