Expert médical de l'article
Nouvelles publications
Erythème polymorphe exsudatif: causes, symptômes, diagnostic, traitement
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
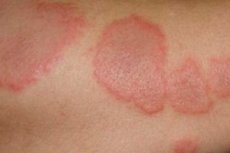
L'érythème polymorphe exsudatif est une maladie aiguë, souvent récurrente, de la peau et des muqueuses, d'origine infectieuse et allergique. Il s'agit d'une maladie polyétiologique, principalement d'origine toxique et allergique, se développant le plus souvent sous l'influence d'infections, notamment virales, et sous l'effet de médicaments. Cette maladie a été décrite pour la première fois par Hebra en 1880.
Causes érythème polymorphe exsudatif
Les causes et la pathogénèse de l'érythème polymorphe exsudatif restent floues. Cependant, de nombreux scientifiques pensent que la maladie a une origine toxique-allergique. La maladie est considérée comme une réaction hyperérique dirigée contre les kératinocytes. Des complexes immuns circulants sont détectés dans le sérum sanguin des patients, et des dépôts d'IgM et de composants C3 du complément sont observés dans les vaisseaux sanguins du derme. Les facteurs déclenchants peuvent être des infections virales et bactériennes, ainsi que des médicaments. Un lien avec la rickettsiose a été observé. Il existe deux formes de la maladie: idiopathique d'étiologie inconnue et secondaire dont le facteur étiologique est identifié.
Pathogénèse
Histopathologie de l'érythème polymorphe exsudatif. Le tableau histopathologique dépend de la nature clinique de l'éruption. Dans la forme maculopapuleuse, on observe une spongiose et un œdème intracellulaire au niveau de l'épiderme. Un œdème de la couche papillaire et un infiltrat périvasculaire sont observés au niveau du derme. Cet infiltrat est constitué de lymphocytes et de quelques leucocytes polynucléaires, parfois d'éosinophiles. Dans les éruptions bulleuses, les bulles sont localisées sous l'épiderme et ne peuvent être détectées intraépidermiquement que dans les éruptions anciennes. L'acantholyse est toujours absente. Parfois, des extravasations érythrocytaires sont visibles sans signe de vascularite.
Pathomorphologie de l'érythème polymorphe exsudatif. Modifications caractéristiques de l'épiderme et du derme, mais dans certains cas, c'est l'épiderme qui est principalement touché, dans d'autres, le derme. On distingue trois types de lésions: dermiques, dermo-épidermiques mixtes et épidermiques.
Dans le type dermique, on observe une infiltration du derme d'intensité variable, occupant parfois la quasi-totalité de son épaisseur. Les infiltrats sont constitués de lymphocytes, de neutrophiles, d'éosinophiles et de granulocytes. En cas d'œdème prononcé de la couche papillaire du derme, des bulles peuvent se former, recouvertes par l'épiderme et la membrane basale.
Le type dermo-épidermique se caractérise par la présence d'un infiltrat mononucléaire localisé non seulement en zone périvasculaire, mais aussi à proximité de la jonction dermo-épidermique. Une dystrophie hydropique est observée dans les cellules basales et des modifications nécrobiotiques dans les cellules épineuses. Dans certaines zones, les cellules infiltrées pénètrent l'épiderme et, par spongiose, peuvent former des vésicules intraépidermiques. La dystrophie hydropique des cellules basales, associée à un œdème prononcé de la couche papillaire du derme, peut entraîner la formation de vésicules sous-épidermiques. Ce type produit souvent des extravasations d'érythrocytes.
Dans le type épidermique, seule une faible infiltration est observée dans le derme, principalement autour des vaisseaux superficiels. Même aux stades précoces, l'épiderme contient des groupes de cellules épithéliales présentant des phénomènes nécrotiques. Ces cellules se lysent ensuite, fusionnent en une masse solide et homogène, se séparant pour former une bulle sous-épidermique. Ce tableau est similaire à celui de la nécrolyse épidermique toxique (syndrome de Lyell). Parfois, des modifications nécrobiotiques sont observées dans les parties superficielles de l'épiderme et, associées à un œdème, conduisent à la formation de bulles sous-kératiniques avec rejet ultérieur de leurs parties supérieures. Dans ces cas, il est difficile de différencier l'érythème polymorphe exsudatif de la dermatite herpétiforme et de la pemphigoïde bulleuse.
Histogenèse de l'érythème polymorphe exsudatif. Le mécanisme sous-jacent au développement de la maladie est probablement immunitaire. La microscopie par immunofluorescence directe révèle un titre élevé d'anticorps circulants intercellulaires chez les patients, mais les résultats de la microscopie par immunofluorescence directe du tissu affecté sont négatifs. Ces anticorps sont capables de fixer le complément, contrairement aux anticorps du pemphigus. Les scientifiques ont constaté une augmentation du nombre de lymphokines, facteur macrophage, indiquant une réponse immunitaire cellulaire. Dans l'infiltrat cellulaire du derme, on détecte principalement des lymphocytes T auxiliaires (CD4+), et dans l'épiderme, principalement des lymphocytes T cytotoxiques (CD8+). Des complexes immuns sont également impliqués dans la pathogenèse, qui se manifeste principalement par des lésions des parois des vaisseaux sanguins cutanés. On suppose donc qu'une réaction immunitaire combinée se développe, comprenant une réaction d'hypersensibilité retardée (type IV) et une réaction allergique à complexe immun (type III). Une association de la maladie avec l’antigène HLA-DQB1 a été révélée.
Symptômes érythème polymorphe exsudatif
Cliniquement, elle se manifeste par de petites taches érythémateuses œdémateuses, des éruptions maculopapuleuses à croissance excentrique avec formation d'éléments biconvexes dus à une partie périphérique plus claire et à une partie centrale cyanosée. Des figures annulaires ou en cocarde, des vésicules et, dans certains cas, des cloques au contenu transparent ou hémorragique, ainsi que des végétations, peuvent apparaître. La localisation préférentielle est les surfaces d'extension, en particulier des membres supérieurs. Les éruptions apparaissent souvent sur les muqueuses, ce qui est plus typique de la forme bulleuse de l'érythème polymorphe exsudatif. La forme clinique la plus grave de la forme bulleuse de la maladie est le syndrome de Stevens-Johnson, qui s'accompagne d'une forte fièvre et de douleurs articulaires. Des signes de dystrophie myocardique et des lésions d'autres organes internes (hépatite, bronchite, etc.) peuvent être observés. L'érythème polymorphe a une forte tendance à récidiver, surtout au printemps et en automne.
En pratique clinique, on distingue deux formes d'érythème polymorphe exsudatif: idiopathique (classique) et symptomatique. Dans la forme idiopathique, il est généralement impossible d'établir le facteur étiologique. Dans la forme symptomatique, le facteur responsable de l'éruption est connu.
La forme idiopathique (classique) débute généralement par des symptômes prodromiques (malaise, maux de tête, fièvre). Après 2 à 3 jours, des taches symétriques limitées ou des papules œdémateuses aplaties, de forme ronde ou ovale, de 3 à 15 mm de diamètre, de couleur rose-rouge ou rouge vif, apparaissent de manière aiguë et grossissent en périphérie. La crête périphérique prend une teinte cyanosée, tandis que la partie centrale s'affaisse. Au centre de chaque éruption, de nouveaux éléments papuleux, présentant un cycle évolutif identique, se forment. À la surface de ces éléments ou sur une peau non affectée, apparaissent des vésicules de tailles diverses, à contenu séreux ou hémorragique, entourées d'un étroit liseré inflammatoire (« syndrome de l'œil de l'oiseau »). Après un certain temps, les vésicules disparaissent et leur liseré devient cyanosé. Dans ces zones, des figures concentriques se forment: l'herpès iris. Leur enveloppe dense s'ouvre et des érosions se forment, rapidement recouvertes de croûtes sales et sanglantes.
La localisation privilégiée des éléments est les surfaces extensrices des membres supérieurs, principalement les avant-bras et les mains, mais ils peuvent également être situés sur d'autres zones - le visage, le cou, les tibias et l'arrière des pieds.
Des lésions des muqueuses et des lèvres surviennent chez environ 30 % des patients. Au début, un gonflement et une hyperémie apparaissent, puis, après 1 à 2 jours, des cloques ou des bulles apparaissent. Elles s'ouvrent rapidement, révélant des érosions rouge vif et saignantes, avec des restes de pneu suspendus sur les bords. Les lèvres gonflent, leur bord rouge se couvre de croûtes sanglantes et sales et de fissures plus ou moins profondes. En raison de douleurs intenses, l'alimentation peut être très difficile. L'évolution est généralement favorable: la maladie dure généralement 15 à 20 jours et disparaît sans laisser de traces. Dans de rares cas, une légère pigmentation persiste aux endroits des éruptions cutanées pendant un certain temps. Parfois, le processus peut évoluer vers un syndrome de Stevens-Johnson. La forme idiopathique se caractérise par une saisonnalité de la maladie (au printemps et en automne) et des rechutes.
Dans la forme symptomatique, des éruptions cutanées similaires à l'érythème exsudatif classique apparaissent. Contrairement à la forme classique, l'apparition de la maladie est liée à la prise d'un médicament spécifique, il n'y a pas de saisonnalité et le processus est plus étendu. De plus, la peau du visage et du corps est tout aussi affectée, la teinte cyanosée de l'éruption est moins prononcée, et les éruptions annulaires et en forme d'arc-en-ciel (iris), etc., peuvent être absentes.
L'érythème polymorphe exsudatif d'origine médicamenteuse est généralement de nature fixe. Parmi les éléments morphologiques, les bulles prédominent, surtout lorsque le processus est localisé dans la cavité buccale et sur les organes génitaux.
Selon le tableau clinique de l'éruption, on distingue des formes maculaires, papuleuses, maculopapuleuses, vésiculaires, bulleuses ou vésiculobulleuses d'érythème exsudatif.
Qu'est-ce qu'il faut examiner?
Comment examiner?
Quels tests sont nécessaires?
Diagnostic différentiel
Le diagnostic différentiel comprend l’érythème fixe au sulfamide, le lupus érythémateux disséminé, l’érythème noueux, la pemphigoïde bulleuse, le pemphigus, l’urticaire et la vascularite allergique.
Traitement érythème polymorphe exsudatif
En cas de formes tachetées, papuleuses et bulleuses légères, un traitement symptomatique est mis en place: hyposensibilisants (préparations à base de calcium, thiosulfate de sodium), antihistaminiques et, en usage externe, colorants à l'aniline et corticoïdes. Dans les cas graves, des corticoïdes sont prescrits par voie orale (50-60 mg/jour) ou par injection; en cas d'infection secondaire, des antibiotiques et d'herpès, des antiviraux (acyclovir).


 [
[