Expert médical de l'article
Nouvelles publications
Épines sur le talon et les orteils: symptômes, que faire, traitement populaire à domicile
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
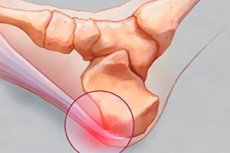
Les éperons plantaires sont fréquents en médecine moderne. Il ne s'agit pas d'un simple durillon ou cor, comme le pensent de nombreux patients, mais d'une maladie grave. L'inflammation se développe à l'endroit où se trouve l'éperon. Elle se propage progressivement à d'autres zones du pied. Au fil du temps, au lieu d'un processus inflammatoire, une excroissance osseuse (ostéophyte) se forme. Il ne faut pas s'attendre à ce que l'éperon disparaisse spontanément. Il nécessite un traitement complexe et l'élimination des causes de sa formation, sans quoi il peut progresser et se propager, affectant d'autres zones.
 [ 1 ]
[ 1 ]
Épidémiologie
Aujourd'hui, l'épine calcanéenne est l'une des pathologies les plus courantes. Son incidence a augmenté de 8 % par rapport au siècle dernier. Auparavant, on pensait qu'elle était la conséquence d'une blessure chronique ou aiguë du pied. Mais aujourd'hui, les causes de cette pathologie sont bien plus nombreuses. Ce diagnostic survient dans 17 % des cas. Cette pathologie est particulièrement fréquente en milieu urbain et dans les grandes agglomérations. Dans 80 % des cas, elle touche des femmes. La cause probable est le port constant de talons. Le risque augmente significativement avec l'âge. Ainsi, chez les personnes de plus de 40 ans, l'épine calcanéenne est trois fois plus fréquente que chez les jeunes.
Causes éperons d'orteil
Les causes d'apparition des éperons sont nombreuses et variées. De nombreux médecins identifient les pieds plats et autres pathologies congénitales ou acquises, ainsi que les anomalies du développement du pied comme étant les principales causes. Ainsi, en cas de pieds plats, la voûte plantaire s'aplatit. Il en résulte une mauvaise répartition du poids du corps et de la charge sur le pied. En cas de pieds plats, le poids principal repose sur le talon.
D'autres experts affirment que la maladie peut être due à diverses affections articulaires. Une chute ou un saut de hauteur peut endommager les os et les articulations.
La cause est souvent une surcharge des pieds. La marche constante, ainsi que les activités sportives légères ou intenses, ont un effet négatif sur la santé et contribuent à la formation d'éperons.
Les modifications du métabolisme et la goutte favorisent le développement d'éperons. Les dépôts de sel et la formation de thrombus ont un effet particulièrement négatif. Ainsi, les maladies associées à une mauvaise conductivité vasculaire et à des troubles circulatoires (diabète sucré, athérosclérose) entraînent souvent la formation d'éperons.
Certaines maladies infectieuses peuvent également entraîner l'apparition d'un éperon. Ce phénomène est particulièrement favorisé par des infections latentes, comme la chlamydia ou la gonorrhée. Dans ces cas, l'éperon se manifeste discrètement. Au début, il se développe asymptomatiquement. Ce n'est qu'après plusieurs mois, presque à maturité, qu'il se manifeste par une douleur aiguë au pied et une excroissance prononcée.
Souvent, la cause est des changements liés à l'âge au niveau du squelette, du pied, ainsi que des troubles liés à l'âge de la circulation sanguine dans les vaisseaux, une congestion du système veineux des jambes et une récupération lente des ligaments et des tendons.
Facteurs de risque
Le groupe à risque comprend les personnes souffrant de pieds plats, d'arthrite, de maladies inflammatoires des os, des articulations et des tissus mous. Les processus inflammatoires au niveau des articulations ont un impact particulièrement négatif. Ils entraînent une déformation du pied et des modifications de la démarche. Dans un premier temps, les tissus tendineux sont touchés par le processus inflammatoire, puis ils se développent et des dépôts apparaissent.
La goutte est également un facteur de risque. L'élasticité et la résilience des ligaments diminuent, entraînant une inflammation et une hypertrophie osseuses. Des ruptures ligamentaires et des ruptures de fibres peuvent survenir.
Les personnes atteintes de diabète et d'athérosclérose sont également à risque. Ce risque est dû à la détérioration des vaisseaux sanguins, à la perturbation de leur tonus et au dépôt de cholestérol dans leur lumière. De ce fait, les vaisseaux ne peuvent plus remplir pleinement leurs fonctions. Ils ne peuvent plus fournir à l'organisme la quantité nécessaire de nutriments et d'oxygène, ni éliminer les déchets, ce qui entraîne la formation de toxines, une intoxication et la progression du processus inflammatoire.
Les personnes atteintes d'infections génitales sont également à risque, surtout s'il s'agit d'infections latentes telles que la chlamydia, la gonorrhée, la syphilis ou la mycoplasmose. Les bactéries, facteurs de sensibilisation, provoquent des intoxications bactériennes et des réactions allergiques. Elles peuvent non seulement avoir un effet local, mais aussi affecter l'organisme tout entier, formant de nouveaux foyers d'infection et provoquant des processus généralisés. Elles peuvent également affecter les articulations, les muscles et les tendons, entraînant ainsi la croissance de la couche osseuse superficielle. Les excroissances d'origine bactérienne se caractérisent par une douleur ressentie non seulement en mouvement, mais aussi au repos.
Les rhumatismes et le lupus érythémateux disséminé constituent des facteurs de risque importants. Il s'agit de maladies auto-immunes dans lesquelles le système immunitaire humain produit des anticorps contre ses propres tissus. Tous les tissus sont attaqués, même les tissus conjonctifs et musculaires, qui constituent d'excellentes conditions préalables au développement de réactions inflammatoires et à la prolifération tissulaire.
Les personnes obèses sont également à risque, car elles souffrent d'un trouble métabolique qui entraîne une croissance des tissus, une modification des caractéristiques anatomiques et physiologiques du corps et une compression et une lésion des fascias et des os.
 [ 4 ]
[ 4 ]
Les éperons plantaires sont-ils contagieux?
Elles ne sont pas contagieuses, car il s'agit principalement d'une inflammation aseptique, c'est-à-dire une inflammation qui survient sans processus infectieux ni développement de microflore pathogène. Cette inflammation entraîne une prolifération de tissu conjonctif, ou dépôt de sels dans la région du pied. Après durcissement, un éperon se forme.
 [ 5 ]
[ 5 ]
Pathogénèse
Habituellement, la formation d'un éperon est précédée d'une pathologie qui favorise son développement. Il peut s'agir d'une inflammation, d'une infection, de changements liés à l'âge, d'une congestion des jambes ou de troubles circulatoires.
De ce fait, d'autres traumatismes osseux et vasculaires se produisent au niveau des jambes, ainsi que des micro-ruptures musculaires, vasculaires et d'autres structures. Cela entraîne douleurs, ecchymoses et une régénération tissulaire accélérée. Ce processus se termine souvent par le développement d'une inflammation aseptique (non accompagnée d'une altération de la microflore ou d'une infection).
Ensuite, des lésions musculaires se développent, ainsi que la muqueuse et les structures situées sous le tubercule calcanéen. Ce processus s'accompagne de la formation d'un exsudat liquide. Ce liquide aggrave la pathologie: la circulation sanguine et lymphatique se détériore, les cellules et les tissus ne reçoivent pas la quantité nécessaire d'oxygène et de nutriments, et les produits de décomposition et le dioxyde de carbone ne sont pas complètement éliminés. Cela contribue au développement d'un processus inflammatoire ou infectieux, car les conditions ambiantes répondent aux besoins de la microflore anaérobie, qui commence son développement.
Un signe caractéristique est l'accumulation de liquide dans les espaces intercellulaires, qui peut ensuite se transformer en pus. Cela ne fait qu'aggraver les pathologies déjà existantes. La circulation sanguine est perturbée, entraînant ainsi le métabolisme tissulaire, des sels de calcium se déposent sur le tubercule osseux et une excroissance hérissée se développe. Ainsi, en général, un éperon peut être considéré comme une réaction secondaire à un processus inflammatoire.
Symptômes éperons d'orteil
Le principal symptôme est une douleur intense dans la zone lésée. L'éperon se localise principalement au talon et à la plante du pied. À ces endroits, une rougeur apparaît progressivement, une élévation apparaît et la zone lésée s'agrandit. À la palpation, la zone lésée est beaucoup plus chaude que le reste du pied. On compare souvent cette douleur à celle d'un clou percé dans le talon. La douleur est particulièrement intense le matin, en s'appuyant sur le pied ou en se levant. Cela s'explique par la contraction du fascia au repos ou au sommeil. La nuit, la régénération tissulaire est maximale et, en se rétablissant, les tissus se renouvellent. Le matin, dès le lever, les tissus sont à nouveau sujets à une rupture, accompagnée d'une douleur intense. D'abord localisée à la zone lésée, elle se propage rapidement.
La maladie peut se manifester de manière aiguë: se lever le matin est douloureux, s'appuyer sur la jambe après une longue position assise est douloureux. Dans certains cas, la douleur apparaît progressivement, d'abord modérée, et la personne n'y prête pratiquement pas attention. Tout dépend de la localisation du processus inflammatoire. Une personne atteinte d'une épine calcanéenne est facilement reconnaissable à sa démarche: elle change généralement. La personne marche sur une zone indolore ou exempte de pathologie. Ainsi, avec une épine calcanéenne, la personne s'appuie sur ses orteils, protégeant ainsi son talon de la charge. Lorsque l'épine calcanéenne est localisée aux orteils, la personne s'appuie sur le talon, ou sur la face latérale du pied.
Une excroissance osseuse ne se manifeste pas toujours par une douleur. Nombreux sont ceux qui n'en sont pas gênés et ne soupçonnent même pas son existence. Elle est découverte par hasard à l'échographie ou à la radiographie, sous forme d'une excroissance osseuse. Mais il peut aussi y avoir des cas inverses: la personne ressent une douleur intense et aiguë, sans qu'aucune pathologie sous forme d'excroissance ou d'excroissance ne soit décelée à l'examen.
À quoi ressemble un éperon plantaire?
Il s'agit d'une petite excroissance dépassant de la surface de la zone intacte. Sa structure est plus dense que sur d'autres zones. La couleur de la peau peut changer. Le plus souvent, elle prend une teinte terne, jaunâtre ou légèrement grise. Sa taille varie considérablement selon la gravité de la pathologie, la négligence et la période de formation de l'éperon. Sa taille peut varier de quelques millimètres à plusieurs dizaines de centimètres. En règle générale, il n'y a pas de rougeur.
- Éperon calcanéen
Les éperons sont particulièrement fréquents sur la plante des pieds chez les femmes, car elles préfèrent porter des chaussures à talons hauts, ce qui déforme considérablement le pied et perturbe la circulation sanguine. Des éperons similaires sont observés chez les danseurs, chorégraphes et ballerines professionnels en raison de leurs activités professionnelles.
- La jambe gonfle à cause d'un éperon
Habituellement, les éperons ne présentent ni gonflement ni rougeur. Cependant, dans certains cas exceptionnels, un gonflement apparaît. Cela se produit le plus souvent si l'éperon s'est développé dans un contexte de troubles métaboliques ou de sensibilisation accrue de l'organisme. Cela peut également être le signe d'une réaction allergique ou être un effet secondaire de médicaments, de physiothérapie ou d'autres traitements.
- Douleurs aux jambes dues aux éperons
En cas d'éperons, la douleur se manifeste souvent non seulement au niveau de l'éperon lui-même, mais aussi dans les jambes. Elle se propage le plus souvent aux articulations, aux tendons et aux muscles. Souvent, la douleur recouvre les articulations. Dans ce cas, c'est la cheville qui est la première touchée, puis les autres.
Un enfant a un éperon au pied
Le plus souvent, la cause est un traumatisme – un saut brusque, une chute. Les enfants ont un mode de vie actif, les troubles circulatoires sont donc rares. Les éperons surviennent souvent à la suite de fractures, lorsqu'un plâtre est posé et que la jambe est immobilisée pendant une longue période. Après le retrait du plâtre, une cicatrice se forme au niveau de la fusion osseuse, qui se transforme progressivement en excroissance osseuse.
Étapes
Habituellement, le développement d'un éperon se déroule en trois étapes. Au début, un processus pathologique se développe contribuant au développement de la maladie, un facteur étiologique et un organisme vulnérable apparaissent.
Au deuxième stade, le processus inflammatoire se développe, la réponse immunitaire est activée et des pathologies concomitantes s'ajoutent: altération de la circulation sanguine, du flux lymphatique, accumulation de liquide, d'exsudat ou de pus.
Au troisième stade, le tissu enflammé se développe. Des excroissances se forment alors, endommageant les tissus mous environnants.
Formes
La classification repose sur diverses caractéristiques, telles que la localisation. On distingue ainsi les épines calcanéennes, les épines plantaires, les épines digitales et les épines interdigitaux. Chacune possède ses propres caractéristiques, mais la similitude des processus et de la structure principaux les regroupe sous une seule appellation.
Éperons calcanéens
Le type d'épine calcanéenne le plus courant est l'épine calcanéenne. Lorsqu'elle s'aggrave, une légère inflammation peut entraîner la formation de picots acérés. Ils sont à l'origine du syndrome douloureux, car ces excroissances acérées sont absorbées par les tissus mous et la peau, provoquant des lésions. Beaucoup associent cette douleur à une piqûre d'ongle. La douleur est similaire à celle ressentie lorsque l'on marche pieds nus sur un objet pointu.
La douleur est le principal symptôme permettant de diagnostiquer une épine calcanéenne. Il arrive cependant que l'épine calcanéenne ne provoque aucune douleur. C'est rare, mais cela peut néanmoins se produire. Chez ces patients, l'épine est découverte par hasard lors d'un examen diagnostique. La douleur est déterminée par la localisation particulière des excroissances calcanéennes. Par exemple, elles peuvent être obliques, ce qui empêche leur extrémité pointue de toucher les tissus mous. Il arrive que la longueur des excroissances soit insuffisante pour endommager les tissus mous. Cependant, les cas d'évolution indolore de la maladie sont très rares; c'est pourquoi la pathologie est principalement détectée par un syndrome douloureux.
On reconnaît également un patient atteint d'une épine calcanéenne à sa démarche, qui change considérablement. La personne évite de marcher sur les zones douloureuses, mais sur d'autres, ce qui aggrave la déformation du pied.
Les causes de l'épine calcanéenne sont le port de chaussures inadaptées, un traumatisme, une pathologie congénitale ou acquise du pied (par exemple, les pieds plats). Des processus inflammatoires et infectieux aigus, le surpoids et les changements liés à l'âge peuvent également en être la cause. Il peut également s'agir d'activités sportives intensives, qui entraînent des blessures régulières. Les microtraumatismes guérissent généralement, mais les cicatrices qui en résultent s'accumulent, ce qui entraîne à terme le développement d'inflammations et d'épines.
L'épine calcanéenne nécessite un traitement obligatoire, car elle peut être dangereuse en raison de ses complications. Le traitement doit être instauré le plus tôt possible, car un traitement tardif peut entraîner des lésions de l'articulation de la hanche, une perte partielle de mobilité et une névrose.
Éperon calcanéen
Sur la plante du pied, les éperons apparaissent le plus souvent comme une pathologie secondaire, survenant dans le contexte de troubles métaboliques ou après des maladies inflammatoires et infectieuses récentes. Ils résultent d'une inflammation des tissus du pied, qui perdent progressivement leur capacité à remplir pleinement leurs fonctions. La circulation sanguine se dégrade, l'écoulement de la lymphe et du liquide tissulaire est perturbé, et des œdèmes et une hyperplasie se développent. Des sels commencent à se déposer à partir des tissus enflammés, ce qui entraîne la formation d'excroissances osseuses.
Éperon du gros orteil
Le plus souvent, ce type d'éperon se forme après une blessure ou une lésion du gros orteil. Les lésions osseuses et articulaires sont considérées comme les plus dangereuses, tandis que celles des tissus mous sont moins dangereuses. Il peut également résulter d'une mauvaise répartition du poids et de la charge, qui se déplacent vers l'avant et ne sont pas réparties uniformément sur le pied. Il peut également survenir suite au port prolongé de chaussures inadaptées et trop serrées.
Un éperon sur le petit orteil
Sur le petit orteil, un éperon apparaît le plus souvent chez les enfants et les personnes âgées. La cause est une mobilité réduite, des anomalies hormonales et endocriniennes, dues à une immunité affaiblie. Un trouble métabolique et certaines pathologies congénitales ou liées à l'âge, comme le diabète sucré ou l'athérosclérose, peuvent également être en cause. Ces pathologies entraînent une altération de la circulation sanguine, une hémoglobinurie normale et des dépôts de composants dans les parois des vaisseaux sanguins.
Éperon entre les orteils
Les éperons inter-orteils se forment principalement à la suite d'un traumatisme ou d'une lésion mécanique des tissus mous ou des os. Une inflammation se produit, perturbant l'homéostasie. Le tissu enflammé gonfle progressivement et une hyperplasie se produit, c'est-à-dire qu'il commence à former des protubérances. Des excroissances osseuses peuvent également se former en raison de dépôts de sel dus à un métabolisme anormal.
Éperons bleus sur les jambes
Des éperons bleus peuvent indiquer le développement d'un processus inflammatoire, ainsi qu'un manque important d'oxygène et un excès de dioxyde de carbone. Cela est principalement dû à une altération de la circulation sanguine dans les extrémités. Un thrombus ou des varices se forment, entraînant une stagnation du sang et de la lymphe.
Complications et conséquences
Il n'existe pas de complications dangereuses menaçant la vie. Cependant, elles peuvent réduire considérablement la qualité de vie. Si l'éperon n'est pas traité pendant une longue période, une perte partielle ou totale de sensibilité peut survenir. Une inflammation et des lésions articulaires sont fréquentes. Le syndrome douloureux persistant épuise la personne et peut entraîner des névroses et des troubles mentaux.
 [ 9 ]
[ 9 ]
Diagnostics éperons d'orteil
Pour établir un diagnostic, il est nécessaire de consulter un médecin et de se soumettre à un examen diagnostique. Généralement, le médecin interroge le patient (recueil de ses antécédents médicaux et familiaux). L'analyse de ces données permet de tirer des conclusions sur les causes possibles de la maladie. Les plaintes subjectives du patient permettent d'établir un diagnostic. Pour le confirmer, le patient est examiné et des analyses de laboratoire et instrumentales sont prescrites.
Lors de l'examen, le médecin palpe la jambe. En cas de douleur au niveau de l'éperon, il exerce une pression sur la zone endommagée de tous côtés. De l'extérieur, l'éperon est assez facile à détecter, car il atteint plusieurs centimètres de hauteur.
Tests
Le diagnostic peut être confirmé par des examens. Un bilan clinique et biochimique sanguin peut être nécessaire. Cela permettra d'établir le principal facteur étiologique de la maladie et d'imaginer approximativement l'évolution du processus pathologique et son orientation.
Un test sanguin clinique permet de déterminer la présence d'un processus inflammatoire et sa gravité. Une analyse biochimique permettra de clarifier plusieurs caractéristiques du processus inflammatoire, de déterminer la stratégie de traitement ultérieur et de prédire son issue.
L'analyse clinique permet également de déterminer le degré de sensibilisation de l'organisme et l'allergisation des cellules. Le taux d'éosinophiles permet de détecter les signes d'allergie et la tendance de l'organisme aux réactions allergiques. Une augmentation de ce taux peut également être le signe d'un processus parasitaire, susceptible de provoquer une inflammation. L'analyse permet de détecter des signes indiquant la présence d'une infection virale ou d'infections latentes.
Si nécessaire, des examens complémentaires peuvent être prescrits, tels qu'une recherche d'infections latentes, des études virologiques, des frottis de la lésion ou d'un autre biotope. Une étude allergologique, la détermination du taux d'immunoglobuline E (indicateur d'allergie), d'histamine et de médiateurs peuvent être prescrites. Un immunogramme sera très instructif, révélant l'état du système immunitaire, les défenses immunitaires de l'organisme, le potentiel protecteur des muqueuses et de la peau.
 [ 10 ]
[ 10 ]
Diagnostic instrumental
La principale méthode instrumentale est l'examen radiographique, qui permet de visualiser l'éperon. Aux premiers stades de la pathologie, l'éperon présente une forme arrondie et ne dépasse que légèrement la surface de l'os. Cependant, il peut être à l'origine de douleurs intenses, signe supplémentaire permettant de diagnostiquer la maladie sur la base du tableau clinique. En 2 à 3 ans environ, l'éperon atteint plusieurs centimètres de taille et est déjà visible à l'œil nu. Dans ce cas, la personne se déplace exclusivement avec des béquilles. Cependant, il existe des cas où l'éperon, même de cette taille, ne cause aucune gêne.
Diagnostic différentiel
Le diagnostic différentiel repose sur la nécessité de différencier un éperon d'autres formations similaires et d'en déterminer clairement le type. Tout d'abord, les éperons sont différenciés des durillons et des cors. Différentes méthodes sont utilisées à cette fin. Souvent, un examen du patient suffit à déterminer la nature de la pathologie à partir du tableau clinique et des signes spécifiques. Si cela ne suffit pas, des méthodes de diagnostic en laboratoire et instrumentales sont utilisées.
- Cors, éperons aux pieds
Un éperon est une excroissance osseuse qui endommage les tissus mous et s'accompagne de douleurs intenses. Il est donc assez facile de le distinguer d'un durillon par ses signes extérieurs.
Les callosités qui se forment sur la plante des pieds, les orteils et dans l'espace interdigital sont souvent douloureuses et rendent la marche difficile. Cependant, elles sont faciles à distinguer des éperons à l'examen, car seuls la peau et le tissu sous-cutané sont endommagés. La douleur survient suite à la pression exercée sur les terminaisons nerveuses. Parfois, les callosités ont des racines très profondes. Les callosités s'éliminent assez facilement après un traitement des pieds et un bain de pieds chaud.
- Éperons, cors aux pieds
Les cors sont des formations cutanées très faciles à distinguer des éperons. À la palpation, ils ne pénètrent pas profondément dans les racines; leur localisation superficielle est clairement perceptible. Comparés aux éperons, les cors se caractérisent par une structure relativement molle.
Traitement éperons d'orteil
Les principales méthodes thérapeutiques sont conservatrices. Il s'agit d'un traitement étiologique. Cependant, un traitement symptomatique est également souvent utilisé, visant à éliminer les symptômes, à soulager la maladie et à soulager la douleur.
Si nécessaire, un traitement local est prescrit, principalement des pommades et des crèmes. La kinésithérapie est largement utilisée, ce qui contribue à normaliser la circulation sanguine et à décongestionner.
En cas d'inefficacité des traitements conservateurs, une intervention chirurgicale est envisagée. Cependant, les médecins n'y ont recours qu'en cas d'extrême nécessité. Leur principal inconvénient est la forte probabilité de réapparition de l'éperon.
Comment traiter l'épine calcanéenne avec des médicaments
Dans un premier temps, les médecins tentent de traiter les éperons par des méthodes conservatrices, et seulement en cas d'échec, ils ont recours à la chirurgie. Les principaux médicaments utilisés sont les anti-inflammatoires non stéroïdiens, qui visent à réduire la perméabilité des vaisseaux sanguins et à stopper l'inflammation. Ces médicaments améliorent également la circulation sanguine, normalisent le métabolisme lymphatique et agissent comme anti-inflammatoires.
On utilise également des chondroprotecteurs, qui permettent de restaurer les structures anatomiques et les fonctions physiologiques, en éliminant l'inflammation des articulations et des ligaments. Cela accélère la régénération des tissus endommagés.
On a souvent recours à des blocages thérapeutiques, réalisés uniquement par un chirurgien qualifié. L'essentiel de la procédure consiste en l'injection d'un anesthésique et d'un anti-inflammatoire directement dans l'éperon.
Médicaments
Tout médicament doit être pris en respectant scrupuleusement les précautions d'emploi. Pour le patient, la principale précaution est la consultation obligatoire d'un médecin et le respect strict de toutes les recommandations et d'un schéma thérapeutique personnalisé. Dans le cas contraire, des effets secondaires peuvent survenir, pouvant aller jusqu'à des troubles métaboliques, une augmentation de la douleur et une progression de l'éperon.
Parmi les anti-inflammatoires non stéroïdiens, l'ibuprofène est souvent utilisé: 1 comprimé 2 à 3 fois par jour, selon l'intensité de la douleur et de la pathologie. On peut également recommander du nise, un anti-inflammatoire et analgésique assez puissant, à prendre 1 ou 0,5 comprimé avant le coucher. L'acide acétylsalicylique se prend 1 comprimé deux fois par jour. Il est contre-indiqué chez les personnes présentant une coagulation sanguine réduite, une tendance aux saignements, en période postopératoire, car il contient des anticoagulants.
Parmi les chondroprotecteurs, la chondrosérine peut être recommandée. Si nécessaire, le médecin peut la prescrire sous forme d'injections intramusculaires.
Crèmes et onguents pour les pieds souffrant d'épine calcanéenne
Parmi les pommades, nous recommandons la pommade à l'indométacine, le voltarène, le gel Diclac et le gel Deep-relief. Ils aident à supprimer la cyclooxygénase, une enzyme. La fréquence d'utilisation optimale est de trois fois par jour, pendant au moins 14 à 28 jours. Il ne faut pas s'attendre à un effet rapide. Vous pouvez éviter la dépendance en changeant de médicament tous les 14 jours.
L’hydrocortisone, les pommades à la prednisolone, la bétaméthasone et la dexaméthasone sont également utilisées.
Ils doivent être utilisés avec prudence, car ils contiennent des hormones, substances extrêmement dangereuses pouvant entraîner de nombreux effets secondaires, notamment un déséquilibre hormonal. Il est important de noter que ce médicament est déconseillé aux enfants. La durée du traitement ne doit pas dépasser 14 jours. Il est contre-indiqué aux femmes enceintes et allaitantes.
Il existe des pommades spécifiques pour le traitement des éperons des jambes. Elles stimulent la régénération tissulaire. Artrin, Mucosat et Chondroxide ont fait leurs preuves. Le mécanisme d'action de ces pommades est simple: la croissance de l'éperon est stoppée ou ralentie. Il faut appliquer la pommade sur la peau jusqu'à absorption complète. La durée du traitement est de 1 à 12 mois.
Les onguents homéopathiques, tels que la pommade à l'apis et la pommade pour l'épine calcanéenne, s'appliquent sur une peau propre et se font pénétrer jusqu'à absorption complète. Leur composition comprend de nombreux composants à effet direct ou indirect. Ils aident à soulager l'inflammation. Les extraits de plantes ont moins d'effets secondaires et soulagent efficacement la douleur et l'enflure.
On utilise des pommades à base de plantes et d'autres composants, comme le baume-crème Golden Us, le Contractubex et la pommade à la potentille. Ces pommades s'appliquent sur la zone affectée 3 à 4 fois par jour. Elles sont beaucoup plus efficaces après les bains et massages de pieds. Cela permet une meilleure absorption et un effet plus important du médicament. Il est recommandé de combiner les pommades et de les appliquer ensemble. Les deux premiers jours, il est recommandé d'appliquer les pommades toutes les 2 heures. Ensuite, on alterne les applications pour éviter les réactions allergiques et l'accoutumance. Ces produits sont utilisés pendant une longue période, en moyenne 1 à 3 mois.
L'action principale vise à soulager la douleur, à éliminer l'inflammation et à réduire les dépôts de sel à la surface osseuse et dans les fibres du fascia. Cela améliore la circulation sanguine et augmente l'élasticité des ligaments.
Les onguents chauffants améliorent la circulation sanguine, normalisent les processus métaboliques et accélèrent l'élimination des produits de décomposition et des toxines formés lors du processus inflammatoire. Cela permet non seulement d'éliminer l'inflammation, mais aussi de réduire la douleur. Ils améliorent l'échange thermique dans les tissus et accélèrent la régénération des zones endommagées. Parmi ces onguents, on trouve notamment Viprosal, Efkamon, Nikoflex, Apizatron, Finalgon.
Massez en mouvements circulaires doux et laissez agir 3 minutes. Il est ensuite conseillé de porter des chaussettes en laine pour une pénétration plus rapide et un effet optimal. Après application, lavez-vous soigneusement les mains. La durée du traitement est de 14 jours.
 [ 13 ]
[ 13 ]
Traitement de physiothérapie
La médecine moderne dispose d’une large gamme de méthodes de traitement physiothérapeutique.
Le traitement Vitafon est largement utilisé, ce qui aide à soulager rapidement l’enflure et l’inflammation, améliore la fonction vasculaire et normalise la circulation sanguine.
La phonophorèse est utilisée, au cours de laquelle une pommade à l'hydrocortisone est administrée par ultrasons. L'effet recherché est obtenu grâce à l'action combinée des ultraviolets et d'un agent hormonal. Elle contribue à améliorer les processus métaboliques, normalise la microcirculation sanguine, assure la circulation sanguine et lymphatique et décongestionne. Grâce aux ultrasons, l'hydrocortisone pénètre beaucoup plus profondément dans les tissus, ce qui augmente considérablement son activité.
La thérapie laser ou quantique soulage la douleur, les gonflements, les rougeurs et réduit l'inflammation. Elle a un effet stimulant sur l'organisme. Le faisceau laser pénètre profondément dans les tissus cutanés et a un effet thérapeutique.
La radiothérapie bloque les terminaisons nerveuses autour de l’éperon, ce qui élimine la douleur et réduit l’inflammation.
L'essence même de la thérapie par ondes de choc consiste également à bloquer les récepteurs de la douleur. Ainsi, la douleur pendant l'exercice est considérablement réduite, les tendons et les ligaments sont renforcés et les excroissances osseuses sont résorbées.
En moyenne, 7 à 15 séances de kinésithérapie sont nécessaires pour obtenir un effet positif, selon le type de traitement et la gravité du processus pathologique. Une seule séance suffit généralement à éliminer complètement les éperons des jambes et à prévenir leur récidive.

