Expert médical de l'article
Nouvelles publications
Astrocytome chez l'enfant
Dernière revue: 05.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
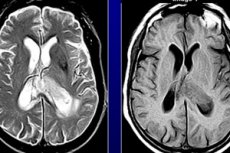
Il n'y a probablement rien de plus effrayant pour les parents que d'apprendre que leur enfant est atteint d'un cancer, voire d'une tumeur cérébrale bénigne, qui devra être retirée chirurgicalement, ce qui comporte un certain risque. Les tumeurs cérébrales sont moins fréquentes que la gastrite ou l'asthme bronchique. Cependant, la probabilité d'une telle maladie chez un enfant est réelle, et des mesures préventives ne pourront être mises en place tant que les scientifiques n'auront pas déterminé précisément la cause des tumeurs cérébrales.
Épidémiologie
Aujourd'hui, les tumeurs cérébrales primitives constituent la principale cause de décès par cancer chez les enfants et les adolescents de 20 ans et moins, surpassant désormais la leucémie, et la troisième cause de décès par cancer chez les jeunes adultes de 20 à 39 ans. Les gliomes sont les tumeurs primitives du système nerveux central les plus fréquentes, tant chez l'enfant que chez l'adulte. L'Organisation mondiale de la Santé (OMS) classe ce groupe hétérogène de tumeurs en quatre groupes principaux: les astrocytomes; les oligodendrogliomes; les oligoastrocytomes mixtes; et les tumeurs épendymaires.[ 1 ],[ 2 ]
Causes astrocytomes chez un enfant
Chez l'enfant, le nombre de facteurs susceptibles de provoquer le développement d'un processus tumoral, y compris l'astrocytome, est encore plus restreint. Les radiations et l'exposition aux produits chimiques sont davantage associées aux activités professionnelles et ne sont donc pas pertinentes pendant l'enfance.
Quant aux virus, le processus tumoral actif qu'ils provoquent prend du temps. Or, nous savons que les tumeurs infantiles ont le plus souvent une croissance lente. Il est donc difficile d'expliquer les tumeurs infantiles par l'influence des virus.
Un facteur plus probable est la prédisposition héréditaire, mais cela n'explique pas pourquoi les astrocytomes cérébraux ne sont pas diagnostiqués en période prénatale et postnatale précoce. Il semble qu'il s'agisse d'une pathologie acquise, mais quel est le déclencheur dans ce cas?
Il est possible que la maladie soit congénitale, mais ses symptômes sont difficiles à détecter à un âge précoce. Les tumeurs malignes, plus rares, sont détectées post-mortem lors de l'autopsie, tandis que les tumeurs bénignes se développent lentement, de sorte que leurs symptômes sont détectés plus tard, lorsque l'enfant a grandi.
De nombreux médecins sont aujourd’hui enclins à croire que les facteurs intra-utérins négatifs au cours de l’embryogenèse peuvent provoquer la formation de tumeurs dans la même mesure que les facteurs mutagènes, en particulier lorsqu’il s’agit de leurs effets combinés.
Symptômes astrocytomes chez un enfant
Les premiers signes de la maladie peuvent passer inaperçus ou être attribués à d'autres maladies en raison de leur non-spécificité. Une diminution de l'activité, une fatigue rapide, un manque d'appétit et, par conséquent, un faible poids, symptômes de dyspepsie chez l'enfant, ne sont pas toujours le signe d'une tumeur cérébrale. De nombreuses maladies infantiles présentent un tableau clinique similaire.
Il en va autrement s'il s'agit d'un retard du développement psychomoteur, contrôlé par le cerveau. Mais même dans ce cas, les tumeurs ne figurent pas parmi les causes principales. De nombreux autres facteurs peuvent affecter le développement cérébral pendant la période prénatale et postnatale, entraînant des troubles du développement psychophysique. L'enfant peut donc être observé pendant longtemps, sans que l'on puisse soupçonner la véritable nature du trouble.
Une manifestation plus spécifique de la maladie est le syndrome hypertensif-hydrocéphalique (SHH). Bien qu'il ne soit pas toujours associé à des tumeurs, il faut éveiller les soupçons en présence d'une tête trop petite pour l'âge, de sutures crâniennes prononcées qui ne s'ossifient pas longtemps, d'une fontanelle importante, bombée et tendue. Les symptômes graves incluent des troubles du sommeil chez le jeune enfant, des pleurs monotones avec la tête renversée en arrière, une dilatation du réseau veineux du front, des tempes et de l'arête du nez.
Les médecins soulignent également quelques manifestations spécifiques du HGS: le symptôme de Graefe (le symptôme du soleil couchant ou une large bande blanche entre l'iris et la paupière supérieure lorsque l'enfant baisse les yeux) et le symptôme du soleil levant (couvrant presque la moitié de l'iris avec la paupière inférieure).
Le symptôme de Graefe en lui-même n'est pas toujours révélateur d'une pathologie. Il est souvent observé chez les nourrissons jusqu'à 6 mois. Il faut suspecter une anomalie si ce symptôme s'accompagne d'autres anomalies: régurgitation abondante, forte excitabilité, tremblements, déviation des axes visuels, facilement perceptible par la disposition asymétrique des cornées (strabisme). Il s'agit de manifestations du syndrome hydrocéphalique associé à une augmentation de la pression intracrânienne.
Chez les nouveau-nés qui ne peuvent pas encore se plaindre de maux de tête, une pathologie peut être suspectée en fonction du comportement du bébé: mauvais allaitement, pleurs sans raison, gémissements, faibles réflexes de préhension et de déglutition, diminution du tonus musculaire (« pattes de phoque »), croissance importante de la tête (à partir de 1 cm par mois).
Les enfants plus âgés peuvent être capricieux ou signaler des maux de tête, des nausées, ils peuvent souvent vomir, se sentir étourdis et avoir une acuité visuelle diminuée [ 3 ]. Les plaintes concernant la difficulté à baisser les yeux ou à relever la tête ne sont pas rares.
L'apparition des maux de tête se manifeste par une pâleur, une faiblesse et une apathie. Parallèlement, l'enfant commence à être irrité par les sons forts, la lumière vive, le bruit, etc. Il arrive que les enfants commencent à marcher sur la pointe des pieds, et certains font des crises d'épilepsie. Presque toujours, une tumeur cérébrale marque le développement mental de l'enfant. Si la tumeur apparaît tôt, le bébé présente initialement un retard de développement, puis, plus tard, une détérioration de la mémoire et des capacités cognitives, ainsi qu'une perte de certaines compétences, sont observées. [ 4 ]
Traitement astrocytomes chez un enfant
Il est évident que de tels symptômes ne peuvent être ignorés, même s'ils ne sont pas associés à un processus tumoral. Chez les enfants, les tumeurs bénignes sont le plus souvent détectées, ce qui confronte les parents à un choix difficile: laisser les choses telles quelles ou risquer une neurochirurgie ou une chimiothérapie risquée. [ 5 ]
Pendant que les proches se décident, la tumeur se développe progressivement, affectant le développement de l'enfant et pouvant entraîner un handicap, affectant les sphères intellectuelle, émotionnelle et motrice selon sa localisation. L'enfant peut devenir aveugle ou perdre l'ouïe, et si la tumeur est volumineuse, il peut tomber dans le coma et mourir. Les médecins estiment qu'il est nécessaire d'enlever les tumeurs, qu'elles soient bénignes ou malignes, le plus tôt possible.

