Expert médical de l'article
Nouvelles publications
Cardioversion électrique
Dernière revue: 07.06.2024

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
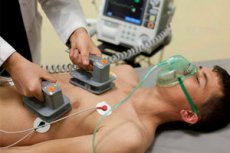
La cardioversion électrique est une procédure médicale qui utilise un court choc électrique dirigé vers le cœur d'un patient pour restaurer un rythme cardiaque normal. Cette procédure est généralement effectuée pour traiter les arythmies graves (rythmes non-sinus du cœur) qui peuvent être dangereux pour la santé ou la vie du patient.
Indications pour la procédure
Les indications de cardioversion électrique peuvent inclure les conditions et situations suivantes:
- Fibrillation auriculaire (fibrillation auriculaire): ECV peut être effectué pour restaurer le rythme cardiaque normal chez les patients atteints de fibrillation auriculaire, en particulier si d'autres traitements tels que les médicaments n'ont pas produit le résultat souhaité. La fibrillation auriculaire peut augmenter le risque de caillots sanguins et d'accidents vasculaires cérébraux.
- Fibrillation ventriculaire: Dans la fibrillation ventriculaire, surtout si elle provoque une inconscience ou est mortelle, la CEV peut être effectuée immédiatement pour restaurer le rythme cardiaque normal.
- Arythmies de la chambre: ECV peut être indiqué pour corriger les arythmies de la chambre, telles que la tachycardie de la chambre ou la fibrillation de la chambre, si elles provoquent des symptômes graves ou mortent la vie au patient.
- Tachycardie large QRS: pour les larges tachycardias QR qui ne sont pas prête à être des médicaments et peuvent provoquer des symptômes graves, la CEV peut être considérée comme une intervention.
- Arythmies pendant la chirurgie: Si un patient subit une intervention chirurgicale et qu'une arythmie cardiaque se produit, la CEV peut être utilisée pour restaurer immédiatement le rythme normal.
- Jugement du médecin: Parfois, un médecin peut décider d'effectuer une ECV basée sur une évaluation clinique approfondie et des caractéristiques individuelles des patients.
Les indications d'un EKV doivent toujours être évaluées par un médecin, et la procédure est effectuée dans le cadre spécialisé d'une clinique médicale ou d'un hôpital sous la supervision de professionnels qualifiés.
Préparation
La procédure est effectuée avec un équipement spécialisé et une supervision médicale et nécessite une préparation de la part du personnel médical et du patient. Voici les étapes de base pour préparer la cardioversion électrique:
- Évaluation du patient: Avant d'effectuer une cardioversion électrique, le médecin doit évaluer l'état du patient, y compris des antécédents, un examen physique et des tests de laboratoire et instrumentaux nécessaires. Cela permet de garantir que le patient convient à la procédure et qu'il est sûr pour le patient.
- Diagnostic: Le médecin doit diagnostiquer avec précision l'arythmie et déterminer si la cardioversion électrique serait le traitement le plus approprié.
- Anesthésie générale ou anesthésie locale: Selon la situation clinique et les recommandations du médecin, la procédure peut être effectuée sous anesthésie générale afin que le patient soit complètement immunisé contre la douleur et l'absence de cardioversion. Dans d'autres cas, l'anesthésie locale peut être utilisée pour anesthésier la zone où les électrodes seront placées.
- Surveillance continue: Avant, pendant et après la procédure, le patient sera sous une supervision médicale constante pour surveiller son état et sa réponse à la cardioversion.
- Préparation de l'équipement: le personnel médical devrait préparer des équipements spécialisés, y compris un défibrillateur et des électrodes qui seront utilisés pour effectuer la cardioversion.
- Commandes du médecin: Le médecin et le personnel médical doivent se préparer à la procédure et être prêt à effectuer les commandes et actions nécessaires pendant la cardioversion.
- Préparation du patient: Le patient peut recevoir des instructions concernant le régime alimentaire et les médicaments avant la procédure. Il est important d'informer le médecin de tous les médicaments pris et de toute allergie.
- Consentement à la procédure: le patient doit donner un consentement éclairé à la cardioversion électrique après avoir discuté des risques et des avantages de la procédure avec le médecin.
La cardioversion électrique est une procédure qui devrait être effectuée par des professionnels de la santé dans des cliniques ou des hôpitaux spécialisés, et il nécessite une formation et une supervision strictes. Il est important de faire confiance aux médecins expérimentés et au personnel médical pour effectuer cette procédure.
Contre-indications à la procédure
La cardioversion électrique (ECV) est une procédure qui peut être très utile pour traiter les arythmies graves, mais elle a des contre-indications et des limites. Voici quelques-unes des principales contre-indications de l'ECV:
- Aucune indication: l'ECV n'est effectué qu'en présence d'arythmies spécifiques telles que la fibrillation auriculaire (AF), la fibrillation auriculaire (AF) ou la fibrillation ventriculaire (VF). S'il n'y a aucune indication clinique pour l'ECV, elle n'est pas effectuée.
- État du patient: La CEV peut être dangereuse pour les patients atteints de certaines conditions telles que l'infarctus aigu du myocarde ou une insuffisance cardiaque sévère. Avant d'effectuer la procédure, le médecin doit évaluer l'état général du patient et décider si la CEV est appropriée dans son cas.
- Arythmies non investigées: Avant d'effectuer un EKV, le médecin doit s'assurer que l'arythmie a été correctement diagnostiquée et classée. Les arythmies non contrôlées ou indéterminées peuvent nécessiter des tests supplémentaires.
- Infections actives: Si un patient a des infections actives, en particulier dans la zone sternale ou à proximité du site de l'électrode, ECV peut être retardé pour empêcher la propagation de l'infection.
- Autres autres indications: selon les circonstances spécifiques et l'état du patient, il peut y avoir d'autres contre-indications pour effectuer la réalisation de la CEV. Ceux-ci peuvent inclure des troubles de saignement graves, une hypertension artérielle incontrôlée, etc.
Il est important de noter que la décision d'effectuer une ECV doit toujours être prise par le médecin après une évaluation minutieuse du patient et une considération des antécédents médicaux du patient. Le patient doit être informé des plans et des risques associés à la procédure et faire un choix éclairé.
Complications après la procédure
Diverses complications peuvent survenir après une procédure de cardioversion électrique. Cependant, la plupart des complications sont rares et sont souvent liées aux circonstances et à l'état particuliers du patient. Il est important de noter que la cardioversion est généralement effectuée avec toutes les précautions en place pour minimiser les risques. Certaines des complications possibles sont répertoriées ci-dessous:
- Douleur thoracique: Après la procédure, le patient peut ressentir de la douleur ou de l'inconfort dans la poitrine. Cela peut être dû à la décharge électrique utilisée pour restaurer le rythme cardiaque.
- Arythmies: La cardioversion électrique peut provoquer des arythmies temporaires du rythme cardiaque. Ces arythmies sont généralement à court terme et peuvent nécessiter une thérapie supplémentaire.
- Thromboembolie: Il existe un risque de caillots sanguins (caillots sanguins), en particulier dans la fibrillation auriculaire. Une thérapie anticoagulante peut être nécessaire après la cardioversion pour prévenir les complications thromboemboliques telles que l'AVC.
- Burns: Si les électrodes ne s'adaptent pas correctement à la peau, des brûlures peuvent en résulter. Les médecins et le personnel médical doivent placer correctement les électrodes et surveiller la peau pendant la procédure.
- Diminution de la pression artérielle: Dans de rares cas, la cardioversion peut entraîner une diminution de la pression artérielle, ce qui peut nécessiter un soutien médical supplémentaire.
- Complications médicamenteuses: Si un patient prend certains médicaments, tels que des médicaments antiarythmiques, des complications d'interaction médicamenteuses peuvent survenir qui nécessitent une surveillance étroite et des ajustements du traitement.
- Réactions allergiques: Dans de rares cas, les patients peuvent développer une réaction allergique aux médicaments ou aux matériaux utilisés pendant la procédure.
Après la cardioversion, le patient est généralement surveillé par le personnel médical pour identifier et traiter toutes les complications en temps opportun. Les médecins et le personnel médical sont obligés de faire tout ce qui est possible pour assurer la sécurité et l'efficacité de la procédure. Si vous avez des préoccupations ou des questions sur les complications possibles, assurez-vous d'en discuter avec votre médecin avant la procédure.
Soins après la procédure
Les soins après une procédure de cardioversion électrique (CE) jouent un rôle important dans la récupération du patient et la minimisation du risque de complications. Voici quelques recommandations et directives pour les soins après cette procédure:
- Observateur médical: Après le CV, le patient sera sous observation médicale pour surveiller sa fréquence cardiaque, sa pression artérielle et son état général. Cela peut prendre quelques heures à quelques jours, selon la situation clinique.
- Soulagement de la douleur: si vous avez de la douleur dans la poitrine ou la peau où les électrodes sont attachées, dites au personnel médical. On peut vous faire offrir des analgésiques ou d'autres méthodes de soulagement de la douleur.
- Reposez-vous: vous devrez peut-être vous reposer et éviter l'activité physique pendant un certain temps après CV. Ceci est généralement recommandé pendant quelques heures à quelques jours, selon les circonstances individuelles.
- Surveillance du rythme cardiaque: Selon la cause de la CV, on peut vous prescrire des médicaments antiarythmiques ou des anticoagulants pour contrôler votre rythme cardiaque et prévenir les complications thromboemboliques.
- Régime et médicaments: suivez les recommandations de votre médecin concernant le régime alimentaire et les médicaments. Vous devrez peut-être que vos taux sanguins de médicaments antiarythmiques soient surveillés régulièrement.
- Évitez l'alcool et la nicotine: le cessation du tabagisme et la consommation modérée d'alcool peuvent aider à restaurer la santé cardiaque.
- Observez le site de l'électrode: S'il y a des signes d'irritation cutanée, d'éruption cutanée ou de rougeur où les électrodes ont été attachées, informez le personnel médical.
- Suivez les recommandations de votreDoctor: il est important de suivre strictement toutes les recommandations de votre médecin après CV, y compris les médicaments, les changements de style de vie et les visites de suivi.
- Surveillez les changements: il est important de surveiller de près votre état après CV et de signaler tout symptôme inhabituel tel que les étourdissements, l'essoufflement, la douleur thoracique ou l'aggravation des arythmies à votre médecin immédiatement.
- Examens de suivi: Vous pouvez être programmé pour des examens de suivi après votre CV pour évaluer l'efficacité de la procédure et poursuivre le traitement si nécessaire.
Les soins après la cardioversion électrique varie en fonction de la situation spécifique du patient et de la raison de la procédure. Il est important de suivre les recommandations de votre équipe de soins de santé pour assurer les meilleurs résultats et minimiser le risque de complications.
Lignes directrices cliniques pour la performance de la cardioversion électrique
Peut varier en fonction des arythmies spécifiques, de l'état du patient et des normes médicales. Cependant, voici quelques lignes directrices cliniques générales qui peuvent être prises en compte lors de la décision d'effectuer l'ECV:
-
Diagnostic et indications:
- La CEV est généralement considérée comme une option de traitement pour les patients présentant des arythmies graves telles que la fibrillation auriculaire (FA), la fibrillation auriculaire (FA) ou la fibrillation ventriculaire (VF).
- La décision d'effectuer une ECV doit être basée sur un diagnostic précis, le type d'arythmie et sa durée.
-
Évaluation des patients:
- Le médecin doit évaluer l'état général du patient, y compris les antécédents médicaux, la présence de comorbidités, le niveau d'activité physique, etc.
- L'évaluation aide à déterminer si la CEV est appropriée pour ce patient et quels peuvent être les risques.
-
Contrôle des saignements: Les patients qui prennent des anticoagulants ou qui souffrent de troubles de coagulation peuvent nécessiter des ajustements de traitement avant le CEE.
-
Préparation de la procédure:
- Avant qu'une ECV ne soit effectuée, le patient reçoit des informations sur la procédure et les risques possibles.
- Le personnel médical fournit une sédation ou une anesthésie générale pour prévenir la douleur et l'inconfort.
-
Surveillance:
- La procédure est effectuée dans des unités médicales spécialisées où l'équipement est disponible pour surveiller l'activité cardiaque du patient et la pression artérielle.
- Après ECV, le patient est surveillé pendant une période de temps pour surveiller l'état du cœur.
-
Recommandations supplémentaires:
- La décision d'effectuer un ECV peut être individualisée pour chaque patient, et elle peut dépendre de nombreux facteurs.
- Dans certains cas, des diagnostics supplémentaires, tels que l'échocardiographie transésophagienne (TEEG), peuvent être nécessaires pour évaluer plus précisément le cœur.
Les recommandations cliniques et la décision d'effectuer une ECV doivent toujours être prises par un cardiologue ou électrophysiologiste qualifié, en tenant compte des détails de chaque cas clinique et patient. Cela permet d'assurer l'innocuité et l'efficacité de la procédure.

