Expert médical de l'article
Nouvelles publications
Syndrome des loges
Dernière revue: 07.06.2024

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
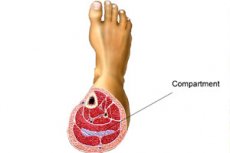
Le syndrome du compartiment est une condition pathologique qui se développe sur le contexte d'une pression accrue à l'intérieur d'un certain espace limité. Il peut y avoir de nombreuses causes, mais l'essence se résume au fait qu'à l'intérieur d'une certaine cavité se forme une pression partielle accrue, en raison de laquelle la pression est exercée sur les parois de la cavité, il y a un étirement mécanique des membranes et de la couche musculaire, la douleur se développe, divers troubles fonctionnels et structurels. Subjectivement aux stades initiaux est perçu comme une sensation de pression et d'étirement dans la zone d'une certaine cavité, après quoi d'autres symptômes de pathologie se joignent. Nécessite souvent une intervention chirurgicale. Cependant, il existe également des méthodes de traitement traditionnelles. [ 1]
Syndrome de compression abdominale en chirurgie
Il s'agit d'un ensemble de facteurs comprenant des processus structurels et physiologiques pathologiques dans le corps, ce qui entraîne une augmentation de la pression dans la région abdominale. L'état le plus grave est considéré comme une forte augmentation de la pression intra-abdominale. Dans ce cas, une personne ressent la pression croissante sur les parois de la cavité abdominale, sur les organes internes. Au début, il n'y a que de la pression et l'inconfort associé, mais progressivement les symptômes augmentent, la douleur apparaît.
La condition est dangereuse car la cavité peut se rompre, ainsi que des perturbations systémiques de la circulation sanguine et de la pression artérielle, jusqu'à l'AVC et la nécrose. Une telle condition en chirurgie est appelée syndrome de compression abdominale, car la pathologie est localisée dans la cavité abdominale (abdominale). Vous pouvez essayer des méthodes de traitement traditionnelles, mais le plus souvent, elles sont inefficaces, vous devez donc recourir à des méthodes de traitement radicales. [ 2]
Épidémiologie
Selon les statistiques, les syndromes myofasciaux et abdominaux sont le plus souvent diagnostiqués. Le premier est observé dans environ 45% des cas, le second - dans 50%. Certains chercheurs et cliniciens distinguent d'autres formes de syndrome du compartiment, mais ils ne représentent pas plus de 5%. Dans environ 30% des cas, la cause est diverses maladies internes, les facteurs prédisposants. Dans 15%, la cause est que les tumeurs, les hématomes, l'œdème sévère. Environ 40% de la pathologie est due à divers traumatismes, blessures, compression mécanique de la cavité ou du muscle. Les 15% restants sont dus à diverses autres causes, qui peuvent être nombreuses, par exemple, une pression accrue contre le contexte de l'hypertension, des violations de l'état fonctionnel des reins, du foie, de la rate, du cœur. [ 3]
Les statistiques montrent qu'environ 40% de la pathologie se retrouve avec diverses complications, dans 10% des cas de péritonite et des troubles graves de l'état fonctionnel du foie et du tractus gastro-intestinal. Dans 9% des cas, la pathologie du foie et du rein se développe, qui progresse souvent et se termine dans la mort. L'insuffisance cardiaque chronique se développe dans environ 11% des cas, environ 12% sont une pathologie hépatique, 8% - pathologie de la rate, 10% - insuffisance rénale. Souvent, ces pathologies se développent en complexe. Dans tous les 100% des cas développe une violation de l'homéostasie, la fonction barrière des muqueuses. [ 4], [ 5]
Causes syndrome des loges
Il existe un nombre assez important de raisons pour lesquelles le syndrome du compartiment peut se développer. Tout d'abord, il est déterminé par la forme de pathologie. Ainsi, la forme abdominale se développe principalement à la suite de la parésie de l'intestin, le développement de l'obstruction. Violation de son état fonctionnel, Arony. Il se développe souvent comme un effet secondaire après diverses procédures invasives thérapeutiques et diagnostiques, telles que la laparoscopie, surtout si elle a été effectuée en cas d'urgence, sans préparation préalable du patient. Il est également souvent causé par une thérapie de perfusion abondante, ce qui entraîne une augmentation du volume du liquide interstitiel.
Souvent, la raison du développement du syndrome du compartiment est le traumatisme, en particulier les traumatismes multiples à la cavité abdominale, résultant du traumatisme, la compression des parois de la cavité abdominale. Souvent, les accidents automobiles, les accidents industriels entraînent une accumulation de liquide dans la cavité rétropéritonéale et développer une pression accrue. Les dommages au diaphragme, à la colonne vertébrale, aux organes internes entourant et à la région pelvienne, peuvent provoquer le développement du syndrome du compartiment. Il existe également de nombreux facteurs anatomiques congénitaux prédisposant au développement de la pathologie.
Dans la forme myofasciale (muscle) du syndrome du compartiment, la cause réside généralement dans une mauvaise charge du muscle, des traumatismes et des dommages mécaniques. De plus, les dommages peuvent être dus à des facteurs génétiques, à la prédisposition, aux blessures congénitales. Une application souvent inappropriée d'un garrot, de bandage, de moulage, entraîne une augmentation de la pression à l'intérieur du muscle. Il convient de tenir compte du fait que la pression ne peut continuer d'augmenter qu'à certains indicateurs limités, après quoi la cavité se rompt. Pour réduire l'effet traumatique, des médicaments spéciaux sont utilisés. S'ils ne sont pas efficaces, les méthodes de traitement chirurgical sont recueillies.
La pression peut également être exercée par une tumeur, un hématome, des tissus endommagés, des os déplacés et luxés et un gonflement sévère. [ 6]
Facteurs de risque
Tous les facteurs qui peuvent exercer une pression sur le corps humain sont considérés comme des facteurs de risque majeurs. Il s'agit notamment des facteurs mécaniques qui sont en contact corporel direct avec les structures du corps humain (garrots, corsets, bandages de pression, os déplacés).
Les facteurs externes qui provoquent une augmentation de la pression artérielle, puis la pression des autres fluides dans le corps peuvent également être un facteur de risque. Cela peut être la pression sous l'eau (souvent vécue par les plongeurs, les plongeurs, les sauveteurs, les gens qui plongent à des profondeurs assez grandes). Souvent, une telle pathologie se développe chez toutes les personnes engagées dans la plongée en haute mer, la plongée à de grandes profondeurs, engagées dans des sports extrêmes.
Il convient de noter que la pression partielle du liquide peut augmenter dans des conditions de climat à haute altitude, d'air mince, dans un état d'apesanteur. Peut être appelé une maladie professionnelle des pilotes, des pilotes de chasse, des alpinistes, des astronautes, divers testeurs. Se développe souvent dans des conditions de laboratoire dans les employés des centrales nucléaires et thermiques.
Les personnes qui ont récemment subi des interventions intra-abdominales ou intramusculaires, telles que la chirurgie, les procédures de diagnostic ou de traitement laparoscopique, sont également à risque. Certains médicaments lourds et pharmaceutiques peuvent agir comme facteurs de risque. Il existe également un risque significativement accru chez les personnes recevant une chimiothérapie, les patients atteints de tumeurs digestives, d'anomalies du ton vasculaire, de la pression artérielle, des maladies cardiaques, de la maladie rénale et de l'œdème. [ 7]
Pathogénèse
On pense actuellement que la pathogenèse est basée sur une violation de la pression artérielle, ainsi qu'une violation de la pression dans la cavité de certains organes. Selon la forme de pathologie. Ainsi, sous la forme abdominale, des violations se produisent dans la cavité abdominale. Avec la forme myofasciale, la pression du liquide dans les muscles augmente. Le processus commence à la suite d'une augmentation de la pression d'au moins 15 unités, après quoi les processus pathologiques n'augmentent et progressent, la condition s'aggrave.
Une augmentation de la pression de plus de 30 unités est très dangereuse car d'autres troubles peuvent se développer, jusqu'à une défaillance multi-organes. Il est dangereux de maintenir une pression intra-abdominale élevée pendant une journée, car elle implique une violation de l'état fonctionnel des organes, ainsi que leur nécrose, une perturbation du flux sanguin systémique, l'apport sanguin des organes. Développe un phénomène tel que ACS et IAH, qui déclenche un certain nombre d'autres changements pathologiques dans le corps, qui affectent tout le corps, tous les systèmes d'organes. En règle générale, la symptomatologie progresse progressivement, à mesure que la pression augmente et que les processus métaboliques se détériorent.
Donc, tout d'abord, il y a des troubles au niveau local. Celles-ci peuvent être des perturbations dans la couche musculaire ou dans la cavité abdominale. La pression augmente, le débit sanguin local est compromis. L'échange entre le liquide tissulaire et le sang et la lymphe se détériore. Cela conduit au fait que les métabolites restent dans le liquide tissulaire, empoisonnant le corps. L'hypoxie augmente également et simultanément avec l'hypercapnie (en conséquence, il y a une forte diminution de l'oxygène et une augmentation du niveau de dioxyde de carbone d'abord dans le liquide tissulaire, puis, dans le sang, dans le flux sanguin systémique total).
Il convient de noter que lorsque la pression artérielle augmente, la pression artérielle augmente, le syndrome de la douleur apparaît progressivement. Le processus se propage au-delà de la cavité affectée à travers les artères et les veines voisines, l'apport sanguin aux tissus environnants est perturbé, la condition des muqueuses est perturbée, l'oxygénation de la paroi à paroi chute.
Il est particulièrement dangereux pour la cavité abdominale, car le péristaltisme immédiatement, la motilité intestinale est perturbée, la stagnation se développe, le niveau d'acidité baisse directement dans la cavité de l'estomac et dans les muqueuses. Cela réduit la réactivité de l'intestin, les récepteurs, viole les processus digestifs. Même si les pathologies prononcées ne sont pas encore remarquées et que le bien-être ne s'est pas détérioré, au niveau de l'histologie, la pathogenèse est déjà assez prononcée.
Tout d'abord, il attire l'attention sur le fait que, dans le contexte de la réduction de l'acidité, augmente à plusieurs reprises le risque de processus de cancer, respectivement, peut développer des tumeurs malignes (cancéreuses), qui sont souvent inopérables. Surtout lorsqu'il est localisé dans la région de l'estomac. Une diminution progressive de la motilité et du péristaltisme, le développement de la congestion, entraîne un risque accru de congestion, ce qui exacerbe la situation et contribue à une augmentation supplémentaire de la pression intra-abdominale.
Les processus purulents et purulents-septiques se développent, qui peuvent progresser vers la nécrose tissulaire et le développement de la péritonite. La pathogenèse de la péritonite est associée au développement de l'inflammation, dans laquelle toute la cavité abdominale est infectée. Se termine souvent par une septicémie (intoxication sanguine) et implique la mort des tissus environnants. Il s'accompagne d'une intoxication sévère, dans laquelle les endo- et les exotoxines se propagent dans tout le corps.
Par la suite, il existe un développement de processus pathologiques affectant tous les domaines de l'intestin, y compris l'intestin grêle et gros. Tout cela implique une charge accrue sur les organes du système urinaire, le foie, qui cesse de faire face à la quantité croissante d'endotoxines, soutenue par un processus pathologique infectieux et purulent-septique. L'intoxication augmente, la charge sur le foie et les autres systèmes impliqués dans la neutralisation des toxines.
Il convient de noter qu'il existe un développement concomitant des maladies du foie, des pathologies auto-immunes, une hépatomégalie, une splénomégalie. Chez de nombreux patients, il existe un développement combiné de l'hépatomégalie et de la splénomégalie. La dernière étape de la pathogenèse peut être une insuffisance rénale et hépatique sévère, ce qui implique une altération du débit cardiaque, de l'insuffisance cardiaque et des troubles multi-organes. Et cela agit déjà comme un critère pronostique négatif, qui se termine par la mort si les mesures appropriées ne sont pas prises. [ 8]
Symptômes syndrome des loges
Aux stades initiaux du développement du syndrome du compartiment, une personne est gênée par un sentiment de pression de l'intérieur, qui se développe dans la cavité des organes internes. Le plus souvent, la pathologie est soumise au tractus gastro-intestinal et aux muscles. Progressivement, à mesure que le processus pathologique se développe, la sensation d'étirement, la pression de l'intérieur augmente. Beaucoup de gens notent qu'ils ont le sentiment qu'ils sont sur le point de "éclater" de l'intérieur, ou ils "éclatent comme un ballon". La douleur se développe alors, qui peut se propager dans la zone affectée. Il y a souvent des dommages systémiques aux vaisseaux sanguins et une augmentation générale de la pression artérielle et de la pression veineuse.
L'un des symptômes courants du syndrome du compartiment est un rythme cardiaque anormal. Ceci se manifeste par une sensation d'essoufflement, qui est combinée avec une sensation d'hypertension arythmique, d'arythmies, de tachycardie, moins souvent - une bradycardie. Il peut également y avoir une douleur dans la zone des reins, du foie, du cœur. La fonction respiratoire est perturbée, particulièrement difficile à expirer. La dyspnée peut se développer, la fréquence des mouvements respiratoires peut diminuer. Les principaux changements se produisent dans les systèmes respiratoires et cardiovasculaires, la pression intrathoracique augmente.
Le tout premier signe qui indique le développement de la pathologie est une sensation de pression sur les murs des organes creux de l'intérieur. Cela provoque l'inconfort, qui augmente progressivement et s'accompagne de diverses sensations désagréables, jusqu'au développement du syndrome de la douleur.
Étapes
Le processus pathologique se déroule en plusieurs étapes. Au premier stade, les précurseurs et les premiers symptômes se développent, indiquant une augmentation de la pression artérielle, du liquide dans les cavités du corps (selon la zone de blessure). En même temps, les sensations ne se réconfortent pas, sont assez désagréables. Il y a une tendance à augmenter et à s'intensifier.
Dans la deuxième étape du syndrome du compartiment, l'homéostasie est perturbée et le processus pathologique commence à se propager. Il peut encore être insuffisamment prononcé et perceptible, et le seul symptôme peut encore être une pression. Mais dans les paramètres de laboratoire, il existe déjà des signes de troubles de la biochimie sanguine, des premiers signes d'endotoxémie.
Sur l'inspection visuelle, l'enflure et l'hyperémie marquée des tissus sont notées. Également à la palpation, il y a un épaississement et une inflammation des ganglions lymphatiques, la douleur. La circulation sanguine augmente en moyenne de 10 à 20 unités, et cela est assez dangereux pour le corps. En particulier, il crée une charge non durable sur le foie et entraîne des dommages nécrotiques au foie, environ 15% des hépatocytes meurent, ce qui est assez dangereux pour le foie. Ceci est clairement visible dans les analyses biochimiques et est diagnostiqué, tout d'abord, par une augmentation du niveau d'AAT et de la phosphatase alcaline.
S'il n'est pas traité, la troisième étape du processus pathologique se produit. S'il est traité en temps opportun, réduisez la pression aux indicateurs de la norme physiologique d'une personne, la condition est souvent normalisée. Mais dans le cas de la mort des cellules hépatiques, leur récupération n'est pas observée. Les hépatocytes endommagés sont remplacés par le tissu conjonctif, ce qui augmente considérablement le risque de cirrhose du foie, et crée une charge supplémentaire sur les reins, le cœur et le système respiratoire.
La troisième étape du syndrome du compartiment est associée à des violations de l'état fonctionnel des reins, du foie, du cœur, des poumons. En conséquence, la probabilité de développer une insuffisance de ces organes augmente fortement. Les cardiocytes, les hépatocytes, les néphrocytes commencent également à mourir. La mort d'une grande proportion de cellules s'accompagne d'une violation de l'état physiologique naturel de ces organes. Il convient également de noter que dans la plupart des cas, la troisième étape se termine par le développement d'une défaillance multi-organes.
La quatrième étape est la plus grave et se termine souvent dans la mort. Ainsi, le foie cesse de faire face aux toxines, les symptômes de l'intoxication augmentent. La pression artérielle continue d'augmenter, la condition s'aggrave, l'image clinique de l'intoxication continue de croître. La nécrose tissulaire apparaît. La charge sur les tissus qui est restée vivante augmente considérablement, entraînant un risque accru de défaillance. Dans les reins, la filtration tubulaire est perturbée, les processus nécrotiques se développent dans les reins, à la suite de laquelle les reins peuvent échouer. Peu à peu, la pathologie augmente, ce qui crée déjà une défaillance multi-organes, car la régulation hormonale est également perturbée. En particulier, le système rénine-aldostérone est perturbé, le fonctionnement du système de l'aldostérone. Réduit et parfois complètement disparu. La personne peut devenir comateuse ou mourir.
La cinquième étape du syndrome du compartiment, en tant que telle, n'existe pas, mais certains cliniciens le distinguent. Cette étape est généralement grave et irréversible, accompagnée d'une intoxication sévère, une défaillance multi-organes. Une personne peut être inconsciente, dans un état comateux. Œdème du cerveau, les poumons se développent et tout se termine dans la mort. Si une personne est à cette cinquième étape, il n'y a eu aucun cas de rétablissement. Si nous excluons les cas lorsqu'une personne est sous tente de vie artificielle. [ 9]
Formes
Il existe plusieurs types de syndrome de compartiment. Le plus souvent, la division est basée sur le tableau clinique et les symptômes de base qui forment les principales plaintes d'une personne, des particularités de la pathogenèse et des organes affectés.
Le type le plus courant de syndrome de compartiment est le syndrome abdominal, qui s'accompagne d'une augmentation de la pression intra-abdominale, ainsi que des troubles systémiques de la circulation sanguine. Il convient également de noter que c'est cette forme de pathologie qui se termine le plus souvent par un résultat mortel, car il implique une violation de l'ensemble du tube digestif, et contribue également au développement de néoplasmes malins dans l'estomac. La congestion est formée, qui constitue une source d'infection et de toxines, qui s'accompagne d'une intoxication du corps, de l'atrophie de la couche musculaire, de la parésie de l'intestin, de la péritonite.
La deuxième forme, qui est assez courante dans la pratique médicale - forme myofasciale, qui s'accompagne de troubles du système musculaire. La pression à l'intérieur du muscle augmente, la condition des fibres musculaires est perturbée. Une caractéristique distinctive est que ce syndrome s'accompagne le plus souvent d'une douleur intense dans la zone musculaire, et progressivement la douleur progresse, jusqu'à la lésion de toute la musculature squelettique. Une caractéristique est une diminution progressive du tonus musculaire, qui peut éventuellement se terminer par la paralysie des muscles, une défaillance complète des membres.
Le point le plus dangereux est la défaite de la musculature des muscles lisses, dans laquelle le ton des muscles lisses qui forment des organes internes, des couches muqueuses et sous-muqueux est réduite. Il convient également de noter que dans ce cas, il peut même y avoir une mort soudaine après un arrêt cardiaque ou un arrêt respiratoire, en raison d'une paralysie complète de la musculature respiratoire.
Le type moins courant de syndrome de compartiment, est la forme intrathoracique, dans laquelle la pression augmente dans la zone du sternum, dans la cavité pleurale. La principale conséquence négative est une augmentation de la pression intracrânienne. Cela est dû au fait que l'augmentation de la pression dans la cavité thoracique, implique une pression sur les zones intercostales, la colonne vertébrale thoracique, ainsi que la moelle épinière. Peu à peu, la pression augmente également sur la colonne cervicale, les structures sous-costales. En conséquence, la pression intracrânienne augmente également.
Le processus inverse est également souvent observé, dans lequel le traumatisme craniocerébral s'accompagne d'une augmentation de la pression intracrânienne. Le processus s'accompagne d'une pression sur les structures de la tige et diverses parties de la moelle épinière. À l'intérieur de la cavité thoracique, il y a aussi une augmentation de la pression. Il y a un œdème du cerveau et de la moelle épinière, du blocage du cortex cérébral et le risque de lésions cérébrales ischémiques augmente.
Avec des lésions combinées du cerveau et de l'abdomen, les organes internes, il y a une augmentation de la pression dans la cavité thoracique. L'œdème augmente et le cerveau subit d'autres changements dysfonctionnels. La pression commence à augmenter, à la fois dans la zone du cerveau et du péritoine. Dans le même temps, la pression dans la région du sternum augmente. Ceci s'accompagne de lésions cardiovasculaires prononcées, dans lesquelles l'œdème continue d'augmenter. L'œdème pulmonaire est assez dangereux, car il se termine presque toujours dans la mort.
Même beaucoup plus rares sont des types de pathologie tels que le syndrome du compartiment du tibia, de la cuisse, des fesses, de l'avant-bras, du coude. Dans la plupart des cas, la lésion s'accompagne d'une lésion du système musculaire. La plupart des chercheurs ne distinguent pas ces types dans une catégorie distincte, mais renvoient toutes ces lésions au syndrome myofascial.
Syndrome du compartiment abdominal
Sous la forme abdominale du syndrome du compartiment signifie une lésion abdominale, qui s'accompagne d'une augmentation intense de la pression dans la zone du péritoine. Il s'accompagne de sensations désagréables, une sensation de pression à l'intérieur de la cavité abdominale. La condition est assez grave et dangereuse. Dangereux, tout d'abord, avec ses complications. Développez assez rapidement des complications affectant le foie, les reins, le cœur. Des échecs multiorganiques se développent, qui s'accompagnent du coma et de la mort.
Le traitement est souvent des médicaments, traditionnels, mais des méthodes radicales sont également recueillies. Mais ce sont des mesures extrêmes qui sont utilisées si d'autres méthodes sont inefficaces. Le traitement vise principalement à réduire la pression dans la cavité abdominale, réduisant l'œdème, le soulagement de la douleur. [ 10]
Syndrome de compartiment du tibia
Souvent, sous le syndrome du compartiment de la jambe inférieure, on entend la forme myofasciale de ce syndrome, qui s'accompagne d'une pression accrue dans les muscles qui forment la cheville. L'articulation de la cheville succombe également à une déformation significative. Le traitement vise à réduire la pression, à éliminer la douleur et l'enflure, à prévenir la paralysie et l'atonie musculaire. [ 11]
Syndrome du compartiment fusée
Il s'agit d'une blessure aux muscles fessiers, dans lesquels la pression fasciale dans la fibre musculaire augmente. Il s'agit d'une combinaison de facteurs accompagnés d'un ensemble de changements, de phénomènes pathologiques qui se produisent dans un espace musculaire limité. En règle générale, il commence par une lésion locale d'un seul muscle et une augmentation de la pression, qui s'accompagne d'une ischémie et d'une hypertension, avec paralysie progressive et parésie.
Assez dangereux cette condition en raison du fait que la perfusion musculaire, un œdème sévère se développe. Hypertension. Une partie des muscles devient hypertrophiée, en partie, au contraire, dans les taux accélérés progressifs, perd le ton. Le plus souvent le syndrome de compartiment dans le muscle fessier se développe en relation avec des dommages traumatiques à la fois sur le muscle proprement dit et sa couche fasciale.
Les symptômes courants comprennent le développement de l'œdème post-traumatique, de l'hypertension sévère, de l'hématome, de l'œdème et de la compression positionnelle. Souvent, une tumeur progressive et en croissance rapide exerce une pression sur le muscle, entraînant une augmentation de la pression artérielle dans le muscle. Autrement dit, la pathogenèse sous-jacente est une compression positionnelle progressive du muscle, mais en même temps, son volume reste le même. Le muscle ne peut résister à cette contraction progressive que jusqu'à certaines limites. Dans le même temps, l'augmentation de la pression artérielle continue de progresser jusqu'à ce que les ruptures musculaires ou la nécrose nécrotique se produisent.
Les principaux signes sont la douleur, qui s'accompagne d'une sensation de pression, de compression, de pulsation constante de la nature croissante. La douleur augmente le soir et diminue légèrement le matin. L'articulation endommagée subit également des dommages importants, il devient moins mobile, sa nutrition est perturbée, la quantité de lubrifiant synovial, responsable de la sécurité et de l'intégrité de l'articulation, diminue. Une caractéristique caractéristique est que la douleur est considérablement réduite avec les mouvements actifs de la zone affectée, et a augmenté de manière significative avec les mouvements passifs, en particulier lors de l'étirement d'un muscle, sa compression. De plus, si la position du genou par rapport à la fesse est modifiée, la douleur augmente également. Les patients phénomènes assez désagréables appellent la tension de caractère croissant, de gonflement, de flexion, de paresthésie, d'hyperesthésie. Il y a également une sensibilité accrue sur la peau. [ 12]
Syndrome du compartiment de l'avant-bras
Très souvent, après divers accidents et catastrophes, le syndrome du compartiment se développe dans l'avant-bras. Il s'agit d'une condition dans laquelle le muscle est comprimé ou endommagé mécaniquement, qui s'accompagne d'une pression accrue dans le fascia musculaire. Une caractéristique distinctive de cette condition est la douleur d'un caractère modéré, ainsi que la progression rapide du processus pathologique, qui affecte rapidement d'autres parties du corps. Par exemple, souvent dans le processus pathologique, implique à la fois le service des épaules et la ceinture entière des membres supérieurs. Ainsi, une complication de la pathologie de l'avant-bras est le syndrome du compartiment de l'épaule, de la clavicule et parfois de la région thoracique. [ 13]
Syndrome du compartiment dans la péritonite
Le syndrome du compartiment s'accompagne souvent d'une péritonite, tout comme la péritonite développe souvent ce syndrome. Ainsi, avec une pression accrue dans la cavité abdominale, la stase se développe souvent, le péristaltisme et la motilité sont perturbés, entraînant une diminution du ton, augmentant le risque de complications, telles que les processus inflammatoires, les processus infectieux. En tant que dernier stade de dommages graves au péritoine, une péritonite peut se développer.
Il est également courant de voir des cas dans lesquels la péritonite se développe (par exemple, une inflammation sévère, une stase fécale, une parésie intestinale, une obstruction). Dans ce cas, la péritonite entraîne une augmentation soudaine de la pression dans la cavité abdominale, entraînant le syndrome du compartiment. Une caractéristique est que ce processus se développe rapidement. Si dans le premier cas, il s'agit d'un processus graduel progressif, accompagné d'une augmentation progressive de la pression. Dans le deuxième cas, un processus rapide et rapide se développe, qui s'accompagne d'une forte augmentation de la pression du péritoine. [ 14]
Complications et conséquences
Les complications et diverses conséquences négatives se développent assez rapidement. Ils sont graves et se terminent souvent par la mort. Ainsi, par exemple, avec le syndrome du compartiment abdominal, développe assez rapidement une diminution du péristaltisme, de la motilité, de la diminution de l'acidité. Le fonctionnement complet du tube digestif est perturbé: la congestion se développe, l'atonie du grand et de l'intestin grêle, les processus inflammatoires et infectieux se développent, la péritonite. Dans le contexte de la réduction de l'acidité, il y a assez souvent le développement de tumeurs malignes. Les plus dangereux sont considérés comme des tumeurs localisées dans l'estomac, car la plupart d'entre eux sont inopérables.
Les complications des syndromes de compartiments myofasciales sont également considérées comme dangereuses. Souvent, de telles complications sont les conséquences des troubles du tonus musculaire, une pression accrue dans le fascia. Ainsi, tout à fait dangereux est la condition dans laquelle le ton de la musculature respiratoire diminue. En fin de compte, cela peut se terminer par la paralysie du centre respiratoire, l'absence de processus respiratoires, l'arrestation respiratoire. Développez également assez souvent des pathologies d'activité cardiaque, le fonctionnement normal des reins, du foie, de la rate est perturbé. Régulation hormonale du corps, l'état immunitaire est perturbé, l'intensité du métabolisme diminue.
Le syndrome du compartiment s'accompagne souvent d'un œdème pulmonaire et cérébral. Les conséquences les plus dangereuses peuvent être considérées comme une insuffisance cardiaque, respiratoire, rénale et hépatique, qui finit par se développer en défaillance multi-organes et conduit au développement du coma, de la confusion et de la mort.
Le syndrome du compartiment est une condition pathologique spéciale dans laquelle il y a une augmentation de la pression dans la cavité des organes. Dans ce cas, les parois des organes sont étirées, les récepteurs sont irrités et un certain nombre de pathologies associées se développent. Le principal symptôme est un sentiment persistant de pression, qui augmente nécessairement. À mesure que la pathologie progresse, la douleur se développe. Selon la forme du syndrome, le processus pathologique peut affecter les muscles ou la cavité abdominale. La cause la plus courante est la traumatisation ou les dommages mécaniques, en serrant la zone affectée. Mais il peut également y avoir d'autres causes.
La pathogenèse est basée sur une pression accrue des fluides internes sur les parois des organes creux. Par exemple, une augmentation de la pression pleurale intra-abdominale, intrathoracique. La condition nécessite un diagnostic et un traitement immédiats, car il est dangereux avec ses complications. L'une des principales complications est la parésie intestinale (sous la forme abdominale), la paralysie musculaire (sous la forme myofasciale). La péritonite, l'intoxication, les accidents vasculaires cérébraux, la nécrose tissulaire, qui se terminent par une défaillance multi-organes, le coma, l'œdème cérébral et pulmonaire et la mort sont également courants. [ 15]
Diagnostics syndrome des loges
Pour diagnostiquer le syndrome du compartiment, vous devriez consulter un médecin généraliste, qui à son tour se référera au bon spécialiste. Dans le cas d'un cours aigu, une ambulance doit être appelée. Plus tôt le diagnostic est posé et les soins d'urgence sont fournis, plus la condition est sûre, plus le risque de résultat mortel est faible. En cas de traumatisme, le diagnostic est posé par un traumatologue.
Les méthodes de diagnostic du syndrome du compartiment sont déterminées principalement par la forme de pathologie. Dans la forme myofasciale, à des fins de diagnostic, un examen physique standard est effectué, au cours desquels des méthodes d'investigation standard sont utilisées, telles que l'auscultation, la palpation, les percussions. Cela permet d'identifier l'œdème, l'hématome, l'hyperémie, la rupture possible, l'épaississement des tissus. Il est important de suivre le taux de développement de l'œdème, l'augmentation des symptômes. Dans le syndrome du compartiment traumatique, l'œdème prononcé maximal est observé 5 à 12 heures après la blessure. De plus, l'étape du syndrome du compartiment est jugée par combien de temps un garrot a été appliqué (s'il est disponible).
Analyses
Les tests cliniques standard sont non informatifs et sont rarement utilisés. Cependant, même les tests cliniques de l'urine, du sang, des excréments peuvent en dire beaucoup un diagnosticien expérimenté. Par exemple, ils peuvent montrer la direction approximative des processus pathologiques observés dans le corps. Et sur eux, il est déjà possible de juger de nouveaux changements, il est possible de prédire l'issue de la maladie, d'évaluer l'efficacité du traitement, de déterminer le schéma de recherche plus approfondie.
Diagnostic instrumental
De nos jours, il existe des méthodes spéciales pour mesurer la pression sous-fasciale qui vous permet de déterminer avec précision le niveau de pression. À cette fin, le dispositif Riva-Rocci est utilisé, qui est un manomètre spécial de mercure avec une aiguille d'injection. La médecine moderne a de nombreuses méthodes innovantes qui permettent une surveillance à long terme de la pression sous-fasciale et intra-abdominale. Sans aucun doute, les méthodes instrumentales de diagnostic restent les plus fiables.
Une augmentation ponctuelle et occasionnelle de la pression artérielle, ou une légère augmentation de la pression artérielle, n'est pas encore motif pour un diagnostic du syndrome du compartiment. Afin de faire ce diagnostic, la pression artérielle doit augmenter de 40 unités. Dans ce cas, des soins d'urgence doivent être fournis immédiatement, car si cette pression persiste pendant 5 à 6 heures, les muscles subiront des lésions ischémiques avec le développement ultérieur de la nécrose tissulaire.
Il existe également des méthodes ouvertes pour mesurer la pression intra-abdominale. Ceux-ci sont disponibles s'il y a une cavité ouverte. Par exemple, une blessure grave. Ou une telle procédure est effectuée pendant la laparoscopie et d'autres procédures invasives. De plus, la possibilité d'utiliser des méthodes de mesure directes apparaît en présence de drains, pendant la dialyse péritonéale. Sans aucun doute, ces méthodes sont les plus précises. Mais ils sont aussi dangereux. Par conséquent, ils sont réalisés très rarement, et seulement si leur mise en œuvre est justifiée et appropriée. Il convient de noter que la procédure nécessite une précision élevée et des compétences du spécialiste qui le réalisera. Il est toujours nécessaire de prendre en compte le risque élevé de complications. Par conséquent, s'il existe une telle possibilité, un diagnostic indirect est effectué.
Dans le cas du syndrome du compartiment abdominal, le diagnostic est basé sur la mesure de la pression de la vessie. En effet, la pression se propage à tous les points de la cavité abdominale sans changement (selon la loi de Pascal). Par conséquent, ce sera le même dans la vessie et à tous les points de l'abdomen et du rétropéritone, ainsi que dans la veine cave inférieure. La surveillance quotidienne de la pression de la vessie est considérée comme la méthode d'investigation la plus efficace et la plus précise. De plus, il est sûr et inoffensif, il n'y a pas de conséquences négatives pour la santé.
Aux fins d'une telle surveillance, un urimètre est utilisé, qui est un système fermé avec un dispositif de mesure et un filtre hydrophobe intégré. Mais cette méthode a ses propres contre-indications. Par exemple. Il ne peut pas être utilisé avec des dommages à la vessie, le serrant avec un hématome, une tumeur. Dans ce cas, pour mesurer la pression recourir à un tube gastrique, mesurant la pression intragastrique. Dans les cas extrêmes, lorsqu'il est impossible d'utiliser d'autres méthodes, la pression intra-abdominale est mesurée par cathétérisme de la veine cave inférieure. Le cathéter est inséré à travers la veine fémorale.
Diagnostic différentiel
Le diagnostic différentiel est basé sur la nécessité de différencier les signes du syndrome du compartiment des signes d'autres conditions pathologiques similaires. La douleur peut être un critère de diagnostic important. Son personnage est également jugé sur de nombreuses caractéristiques du cours de la pathologie. Le développement du syndrome du compartiment est indiqué par la douleur du caractère pulsé, qui est tracé assez profondément, dans les couches intérieures du muscle, organe. Avec une blessure normale, la douleur est généralement superficielle et la pulsation n'est pas ressentie. De plus, l'augmentation de la pression est indiquée par la douleur avec des étirements passifs et une compression. Avec les mouvements actifs, la douleur est considérablement réduite, la condition est soulagée. Avec l'immobilisation, la douleur au contraire diminue.
Syndrome de Zudek
C'est une condition pathologique qui se produit à la suite de la compression ou du traumatisme. Il est souvent le résultat de soins d'urgence inappropriés ou en l'absence de soins qualifiés pour les fractures des membres. Dans ce syndrome, la neurodystrophie se développe, suivie d'un affaiblissement et d'une mort supplémentaire de la couche musculaire.
Le plus souvent syndrome de Zudek est vu après les fractures (après la suppression du casting). L'os peut ne pas fusionner correctement, exerçant une pression sur les tissus environnants. Les principaux symptômes sont le développement de l'enflure, des douleurs, de la marbrure de la peau et de la froideur de la zone affectée. Parfois, dans la zone affectée au contraire, une augmentation de la température locale se développe. Souvent, il y a des picotements, des brûlures, des démangeaisons dans la zone de la zone touchée.
À l'avenir, la nécrose des fibres musculaires se développe et les tissus musculaires meurent. La condition peut se terminer par la paralysie. Il se développe également dans le contexte de l'ostéoporose, des processus dystrophiques et nécrotiques. Tout d'abord, la pathogenèse est basée sur un trouble neurogène, dans lequel il y a une violation de la conduction nerveuse, une diminution de la sensibilité, de la réactivité et de la réponse au stimulus.
Les méthodes de diagnostic comprennent l'échographie, la radiographie et la détermination de la température corporelle à l'aide d'un imageur thermique. Le traitement vise à soulager le syndrome de la douleur, éliminant l'enflure, empêchant la mort des tissus. S'il y a des signes de syndrome de Zudek, vous devez voir un médecin dès que possible et effectuer le traitement nécessaire. Sinon, la troisième étape est pratiquement inexploitée et se termine par la mort.
Syndrome de l'accident
C'est une pathologie qui se produit à la suite d'un seul impact intensif sur le muscle de divers facteurs traumatiques. Dans ce cas, il y a une forte destruction du tissu musculaire avec la libération de produits de désintégration du tissu musculaire (myoglobine, métabolites cellulaires) dans le sang. Tout cela s'accompagne d'une intoxication sévère. Le phénomène est appelé rhabdomyolyse. Dans ce cas, il y a une intoxication par les produits de la décroissance du tissu musculaire. Il y a une défaillance progressive des reins avec le développement d'une insuffisance rénale, car la charge sur les reins et l'ensemble du système urinaire est considérablement augmentée. Les symptômes de l'augmentation de l'intoxication, de l'échec multi-organes et de la mort se produisent.
La cause la plus fréquente du syndrome de l'accident est un seul impact dommageable de l'intensité élevée. Environ 50% de tous les cas se produisent dans des zones où les hostilités, les conflits localisés, les attentats, les attaques terroristes, les explosions. Il est également souvent observé dans la zone d'urgence, de catastrophes (tremblements de terre, tsunamis, inondations, incendies de masse, effondrements, dans les bâtiments détruits). La pathogenèse peut être basée non seulement sur la violation de l'intégrité du tissu musculaire, mais aussi sur le blocage des vaisseaux sanguins, leur occlusion, leur compression ou leur thrombose, entraînant une altération de la circulation sanguine et le tissu musculaire ne reçoit pas la nutrition nécessaire. L'intoxication, la dystrophie, l'hypoxie avec l'hypercapnie se développe. Après la destruction des tissus, les éléments structurels sont libérés dans le sang, se propagent dans tout le corps et l'état structurel et fonctionnel de l'organisme entier est perturbé.
Syndrome de compression prolongée
À la suite du fait que le muscle est dans un état de compression prolongée, un syndrome peut se développer, qui a reçu le nom syndrome de compression prolongé. Comme le montre le nom lui-même, la pathogenèse est basée sur une violation des trophiques dans le tissu musculaire, qui se développe à la suite du fait que les fibres musculaires sont soumises à une compression pendant longtemps. Les processus de circulation sanguine, l'innervation du muscle sont également perturbés. L'écoulement des métabolites des sous-produits du corps est perturbé, il y a un obstacle à la pénétration de l'oxygène et des nutriments dans le tissu musculaire.
En conséquence, la teneur en dioxyde de carbone augmente dans les tissus musculaires, les produits métaboliques s'accumulent, la nutrition et l'approvisionnement en sang des muscles sont perturbés. Les navires sont également soumis à des changements dystrophiques d'occlusion. En conséquence, il y a d'abord des changements fonctionnels, alors - structurels du tissu musculaire, jusqu'à la désintégration des éléments structurels, la nécrose tissulaire. Les restes de tissu musculaire sont excrétés dans la circulation sanguine, transportés dans tout le corps, ce qui entraîne de nouveaux dommages des organes internes par des substances toxiques.
Les symptômes sont l'engourdissement, les rougeurs de la zone affectée, la douleur, le palpitation. Au début, il y a une augmentation locale de la température, de l'enflure, de l'hyperémie. Ensuite, la peau commence à devenir bleue, les démangeaisons se développent. La peau devient froide, ce qui indique une grave violation des processus métaboliques, une diminution de l'approvisionnement en sang du muscle. Sensibilité, les processus trophiques sont violés, les symptômes de l'intoxication augmentent. Parallèlement à cela, la pathologie des organes internes se développe également.
Il convient de noter que le syndrome de compression prolongé peut se terminer par la paralysie, l'invalidité, et nécessite donc des soins médicaux urgents. Il est nécessaire d'éliminer l'enflure dès que possible, de normaliser la nutrition et la circulation sanguine dans les tissus, puis d'éliminer les symptômes d'intoxication.
Traitement syndrome des loges
Le traitement étiologique du syndrome du compartiment est le plus efficace. Cela implique que, tout d'abord, il est nécessaire d'éliminer la cause qui provoque la compression et provoque une augmentation de la pression de la cavité. Il est nécessaire de restaurer la circulation sanguine perturbée le plus rapidement possible, de normaliser la conductivité du tissu musculaire. Pour ce faire, frottez la zone affectée avec des mouvements lumineux rapides. Faites-les d'abord avec des traits superficiels légers, tremblant. Les mouvements profonds peuvent être dangereux, car ils entraîneront une violation de l'intégrité des navires endommagés. Retirez tous les bandages, disséquez le moulage si nécessaire, éliminez ou desserrez l'équipement pour la traction squelettique. Le membre est placé au niveau du cœur. Pour normaliser les processus métaboliques et la circulation sanguine.
Une fois la circulation sanguine restaurée, des remèdes sont appliqués qui maintiendront le niveau optimal de nutrition des tissus endommagés. Il est important d'assurer la circulation sanguine normale, ce qui permettra d'éliminer en temps opportun des sous-produits, des métabolites du corps, ainsi que de maintenir un niveau optimal d'oxygène, une trophcité normale. Pour ce faire, des anticoagulants, des antispasmodiques sont utilisés, ce qui contribue à l'élimination de l'hypercaogulation et du spasme vasculaire. Prescrire en outre des médicaments qui améliorent les propriétés rhéologiques du sang. Le plus souvent prescrit Reosorbilact et Pentoxifylline. Avec une douleur intense, des agents anesthésiques sont utilisés. Premièrement, des analgésiques narcotiques sont prescrits. Habituellement, la nécessité de ces médicaments demeure pendant les 3 premiers jours après la blessure. Progressivement, à mesure que la pression diminue, la douleur disparaît. Vous pouvez passer à des analgésiques non narcotiques.
Il est obligatoire d'utiliser des moyens visant à soulager l'œdème, car l'œdème continue d'aggraver la situation en perturbant la circulation sanguine. Avec l'aide du bicarbonate de sodium et d'autres moyens, la thérapie visant à éliminer l'acidose est effectuée.
Presque toujours le traitement commence par des moyens conservateurs. Et seulement s'il est inefficace, recourir à des méthodes radicales.
De plus, des médicaments, des méthodes physiothérapeutiques, des remèdes populaires, de l'homéopathie et de la phytothérapie sont utilisés. Dans de rares cas, l'histoire de la vitamine et l'hormonothérapie sont également utilisées.
Un antibiotique, un traitement antiviral peut être nécessaire. Il est également important de maintenir une alimentation appropriée, un niveau suffisant d'activité physique et d'observer le régime quotidien.
Médicaments
Lorsque vous utilisez des médicaments, les précautions doivent être strictement observées. Cela est particulièrement vrai si l'hypertension artérielle se développe. En tant que mesure de précaution de base, il faut considérer la nécessité de consulter un médecin à tout moment et de suivre ses recommandations. Il est également important, avant de commencer le traitement, d'éliminer la cause qui a provoqué le syndrome du compartiment. Il s'agit d'une règle de base, car sans elle, aucun remède ne sera efficace et il y a un risque de complications et d'effets secondaires. Les principaux effets secondaires aggravent la condition, augmentant la douleur, sa propagation à d'autres zones, le développement de l'enflure et la sensibilité altérée, l'acidose. L'effet secondaire le plus grave est le trouble trophique, la nécrose tissulaire, la toxicose.
Les remèdes locaux visaient à soulager la douleur et l'inflammation au niveau local fonctionnent assez bien. Par exemple, la pommade de la chondroïtine est utilisée en cas de douleur intense, au risque de développer des processus infectieux et inflammatoires. Utilisez jusqu'à 5 à 6 fois par jour, tout dépend de l'intensité du syndrome du compartiment et du degré de sa progression. Il convient de noter que le cours du traitement est en moyenne de 10 à 15 jours. Utilisé à toutes les étapes du processus pathologique, mais le plus grand effet est réalisé dans le traitement des premiers stades, alors qu'il n'y a pas encore eu de perturbation puissante de la circulation sanguine et du trophisme.
Divers analgésiques sont prescrits pour soulager la douleur. Analgin est considéré comme le plus efficace et le plus sûr. Il est prescrit un comprimé 2 à 3 fois par jour. Le cours du traitement est de 3 à 7 jours, selon la gravité de la pathologie, le degré de gravité de la douleur et du syndrome de gonflement. Il est nécessaire avec prudence de prendre les patients ayant tendance à saigner, car Analgin a fortement diminue le sang. Il n'est pas combiné avec des anticoagulants.
Spasalgon est utilisé pour soulager les spasmes, les pinces musculaires, la douleur. Prenez 1-2 comprimés (50-100 mg) 3-4 fois par jour. La durée du traitement varie de 7 jours à un mois.
En cas d'œdème local prononcé, l'hyperémie des tissus, une circulation sanguine locale altérée, la menovazine est prescrite. Il est disponible sous forme de gel, de pulvérisation ou de pommade. La forme du médicament est choisie par le médecin. Il a un effet analgésique et anti-inflammatoire. De nombreux spécialistes optent pour un spray, car le spray est pulvérisé sur la surface du corps à l'endroit où la gravité maximale du syndrome du compartiment est notée. Après l'application, attendez que le spray soit absorbé, après quoi vous pouvez appliquer la chaleur sèche à la surface. Il s'agit du remède le plus pratique qui puisse être utilisé dans diverses situations. Il est utilisé en cas de douleur croissante, ainsi que dans les attaques graves au besoin. De plus, le spray ne nécessite pas de frottement et de préparation spéciale du corps. Le cours du traitement peut varier de 5 à 60 jours.
Vitamines
Aider à soulager les symptômes de l'intoxication, soulager la douleur, porter le muscle à un ton optimal. Pour éliminer le syndrome du compartiment, il faut au moins 60 mg par jour de diverses vitamines B, C - 1000 mg, A - 420 mg, E - 45 mg.
La vitamine C est particulièrement importante car elle soulage la douleur, le spasme, l'intoxication, les effets de la rhabdomyolyse et une intoxication sévère. Il est particulièrement nécessaire pendant la phase de récupération ou à des stades graves du développement de la pathologie.
Traitement de la physiothérapie
Diverses méthodes de traitement physiothérapeutique sont utilisées. Ils permettent d'améliorer les trophiques, de normaliser les processus métaboliques, de restaurer la sensibilité, de normaliser la circulation sanguine. Ils sont particulièrement efficaces dans le traitement complexe, ainsi que dans la période de récupération. Les principales méthodes de traitement physiothérapeutique sont le traitement avec des échographies, des microcurrents, des vagues de différentes longueurs, une électrophorèse.
Ces procédures fonctionnent bien si elles sont alternées avec des séances de massage et de thérapie manuelle. L'objectif principal de ces procédures devrait être de contrôler la douleur, d'assurer une relaxation complète des zones tendue du corps, des zones atoniques et détendues, augmentant la capacité des muscles à répondre aux stimuli et aux sensations tactiles. Il est important de restaurer la sensibilité du propriorécepteur.
L'électrophorèse est utilisée, avec laquelle les médicaments sont injectés directement dans le tissu endommagé. La profondeur de leur pénétration est régulée par le microcourant. Cryoprocédures, les procédures thermiques sont indiquées. Parfois, des électrocèdes sont utilisées. L'électromyostimulation est importante, avec laquelle les microcurrents augmentent l'activité électrique des muscles squelettiques et lisses, normalisent le potentiel électrique et la réactivité des fibres musculaires.
L'acupuncture, également connue sous le nom d'acupuncture, a des propriétés similaires. Il améliore considérablement la microcirculation, normalise les processus métaboliques dans les tissus. Aucune procédure ne sera efficace sans exercice thérapeutique, gymnastique active et passive. Ces méthodes vous permettent d'atteindre l'état souhaité des muscles, de fournir la mobilité, la nutrition, la normalisation des processus métaboliques dans les tissus environnants, la circulation sanguine, l'innervation.
D'autres traitements de physiothérapie peuvent également être utilisés, selon la prescription du médecin.
Traitement populaire
- Recette n ° 1.
La pommade maison est utilisée pour la lubrification et le frottement dans la zone où la douleur, l'enflure ou la diminution de la sensibilité sont les plus prononcées. Très souvent, cette pommade est utilisée pendant le massage au lieu de l'huile de massage. L'effet principal est obtenu en raison du réchauffement et de l'effet stimulant.
Pour préparer une pommade, vous devez préparer la base à l'avance. Il peut s'agir d'un béluga ordinaire, vendu dans une pharmacie. Il est enrichi en ajoutant des composants auxiliaires: un peu de romarin et d'eucalyptus. Remuer jusqu'à ce que la pommade devienne homogène, même. Ensuite, nous l'utilisons pour une application externe.
- Recette n ° 2.
Appliquer le baume: Dans une bouteille de litre d'alcool, versez lentement la poudre du matériel végétal moulu: Cystoseira Beard, fucus vésiculaire, millepertuis, écorce de chêne, herbe de l'oiseau de montagne, fleurs de lavande. Tout cela est de l'alcool versé, insistez au moins 3 à 4 jours. Utilisez pas plus de 50 grammes par jour.
- Recette n ° 3.
Dans la zone des zones touchées, des compresses et des lotions sont souvent appliquées. Dans ce cas, la composition suivante est utilisée: 5-10 grammes de graines de sarrasin, Plaunus pinna, cargazone commun, coussin et ortie verser un litre d'eau bouillante, couvre d'un couvercle.
Traitement à base de plantes
En tout temps, le syndrome du compartiment a été effectivement éliminé par traitement avec des herbes. Ainsi, pour soulager la condition avec une douleur intense et une inflammation aidera à la sauge. La décoction est le moyen optimal de l'utiliser. Le rapport approximatif est de 1: 100 avec de l'eau bouillante, où 1 partie - plante, 100 parties - eau.
Vous pouvez éliminer l'enflure avec une décoction de camomille. Les fleurs sont utilisées comme matière première médicinale. Préparez une décoction dans la même concentration que Sage. Prenez 2-3 cuillères à soupe de fleurs par verre d'eau bouillante. Vous pouvez boire sous forme pure, vous pouvez ajouter du miel (au goût). Dans une journée, vous devez boire tout le volume.
Lavande - Effet apaisant, est responsable de soulager l'irritation, soulage la douleur. Une cuillère à soupe de fleurs versait un verre d'eau bouillante. Perfusion utilisée, pour la préparation de laquelle les fleurs, les feuilles et les racines de lavande ont versé de l'alcool, insistent 24 heures et boire une cuillère à soupe trois fois par jour. Décoction boire un verre par jour. La décoction peut également être utilisée pour faire des lotions, en particulier lorsque la douleur et l'enflure se développent.
Traitement chirurgical
Les méthodes de traitement chirurgical ne sont utilisées que si les méthodes traditionnelles ne sont pas efficaces. La principale méthode de traitement chirurgical est la fasciotomie. Le but de l'opération est de réduire la pression intracavitaire.
Fasciotomie pour le syndrome du compartiment
En ce qui concerne la fasciotomie en tant que méthode de traitement chirurgical du syndrome du compartiment, la première chose à regarder est l'anatomie normale. Par exemple, normalement, le muscle est divisé par le fascia en segments séparés. Dans le syndrome du compartiment, il y a une augmentation de la pression du muscle. La fasciotomie vise à disséquer les fasciae. Ainsi, la surface augmente respectivement, il y a une diminution de la pression. L'opération est effectuée sous anesthésie générale.
La prévention
La base de la prévention est la prévention d'une pression accrue dans les organes de la cavité, les muscles. Pour ce faire, il est nécessaire d'éviter les traumatismes, les dommages aux os, les structures musculaires, les processus inflammatoires, l'hypothermie, les ébauches. Un moyen important de prévention est l'exercice régulier, un mode de vie mobile, le respect des règles d'hygiène, de travail et de repos. Il est nécessaire de subir des examens médicaux réguliers, des examens médicaux. Si des symptômes précoces sont détectés, il est nécessaire de prendre des mesures thérapeutiques dès que possible. Il est également important de manger correctement, comprenant dans le régime alimentaire la quantité nécessaire de vitamines, de minéraux.
Prévoir
Si vous identifiez en temps opportun la cause du syndrome du compartiment et effectuez le traitement nécessaire, le pronostic sera favorable. Dans le même temps, il est nécessaire de suivre les recommandations nécessaires du médecin. Si le diagnostic et le traitement sont retardés, le pronostic peut être imprévisible. En l'absence de traitement, le syndrome du compartiment se termine souvent par un handicap et même la mort.

