Expert médical de l'article
Nouvelles publications
Péricardite fibrineuse
Dernière revue: 12.03.2022

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Diverses pathologies du système cardiovasculaire peuvent être compliquées par un trouble tel que la péricardite fibrineuse. Une telle complication nécessite un examen et un traitement immédiats, ce qui est nécessaire pour prévenir le développement ultérieur d'autres conséquences graves. Si un tel traitement est opportun et compétent, la majorité des patients ont une évolution favorable de la maladie. [1]
La péricardite est une réaction inflammatoire impliquant le péricarde. L'inflammation est le plus souvent due à une pathologie systémique primaire ou à des modifications structurelles du péricarde : blessures, lésions infectieuses et non infectieuses.
Ils parlent de péricardite fibrineuse si un patient développe une péricardite avec dépôt de filaments fibrineux dans la cavité de la bourse péricardique, qui est causée par une réaction inflammatoire. La condition se manifeste par des douleurs thoraciques, aggravées par une respiration profonde ou une toux, ainsi qu'une faiblesse sévère, de la fièvre et un bruit auscultatoire de frottement péricardique. [2]
Épidémiologie
En pratique clinique, la péricardite fibreuse est diagnostiquée relativement rarement - chez environ 0,1% des patients. Les données d'autopsie post-mortem dans la gamme de fréquence de 3 à 6%. Chez les hommes, la pathologie se développe une fois et demie plus souvent que chez les femmes âgées de 20 à 50 ans. [3]
Les "coupables" du développement de la péricardite fibreuse deviennent le plus souvent:
- virus (jusqu'à 50% des cas);
- bactéries (jusqu'à 10% des cas);
- infarctus aigu du myocarde (jusqu'à 20% des cas);
- troubles métaboliques (insuffisance de la fonction rénale, urémie, myxoedème - jusqu'à 30% des cas), ainsi que des pathologies auto-immunes.
Il est impossible de déterminer la cause de la péricardite fibreuse dans 3 à 50% des cas. La pathologie est rarement diagnostiquée au cours de la vie des patients et devient le plus souvent découverte lors de l'autopsie.
Causes péricardite fibrineuse
Les maladies virales sont considérées comme la cause la plus fréquente du développement de la péricardite fibrineuse : une telle relation est présente chez presque un patient sur deux. Le plus souvent, nous parlons d'entérovirus, de cytomégalovirus, du virus Coxsackie, ainsi que de l'agent causal de l'épidparotite et du VIH.
La péricardite fibrineuse peut être provoquée par :
- infarctus aigu du myocarde;
- blessure traumatique (y compris la chirurgie);
- maladie infectieuse;
- autointoxication (urémie);
- pathologies systémiques;
- processus néoplasiques.
Si l'on considère les causes oncologiques de l'apparition de la péricardite fibrineuse, on parle le plus souvent de tumeurs pulmonaires malignes et de néoplasmes des glandes mammaires. Moins fréquents sont la leucémie et le lymphome, ainsi que les lésions infiltrantes du sac péricardique avec la leucémie non lymphocytaire.
Dans certaines situations, l'origine exacte de la maladie ne peut être établie : ni les structures tumorales, ni les micro-organismes bactériens, ni les virus ne sont histologiquement déterminés. Ces cas sont appelés péricardite fibrineuse idiopathique.
Facteurs de risque
Les facteurs de risque étiologiques peuvent être :
- processus auto-immuns - en particulier, lupus érythémateux disséminé, polyarthrite rhumatoïde, etc.;
- inflammation systémique infectieuse-allergique du tissu conjonctif (rhumatisme);
- tuberculose;
- processus bactériens infectieux et inflammatoires;
- insuffisance chronique de la fonction rénale (stade terminal);
- pneumonie;
- infarctus du myocarde;
- tumeurs malignes;
- conditions septiques;
- blessures traumatiques de la poitrine, opérations chirurgicales dans la région du cœur.
Les groupes à risque comprennent :
- les personnes âgées (après 55 ans);
- les patients avec des lipides sanguins élevés (triglycérides et cholestérol);
- patients souffrant d'hypertension;
- gros fumeurs;
- les personnes ayant une activité physique limitée, ou avec son absence ;
- personnes obèses et/ou diabétiques.
Certaines habitudes alimentaires (abus d'aliments salés, gras, plats cuisinés et restauration rapide), la consommation d'alcool et le stress fréquent sont également considérés comme des facteurs défavorables.
Pathogénèse
Avec la péricardite fibrineuse, aucune perturbation hémodynamique n'est observée, car une augmentation progressive du volume de liquide s'accompagne d'un étirement lent de la feuille péricardique externe. Si l'exsudation est rapide, alors la capacité de soutien du sac cardiaque est activée, ce qui consiste à limiter les limites de l'expansion diastolique des cavités cardiaques. [4]
Le tissu péricardique se caractérise par une bonne élasticité, mais cette propriété est relativement rapidement perdue lorsque le sac cardiaque est fortement étiré.
Troubles hémodynamiques sous la forme d'une diminution de la pression artérielle, la veinostase apparaît lorsque la pression à l'intérieur de la bourse atteint 50-60 mm. Dans. Art. Les indicateurs de pression veineuse augmentent et commencent à dépasser les indicateurs intrapéricardiques de 20 à 30 mm. Art. Lorsqu'un volume exsudatif critique est atteint, provoquant une compression sévère du cœur, une tamponnade cardiaque se développe. La vitesse de son développement dépend de l'intensité de l'accumulation de liquide. [5]
L'étiologie est souvent infectieuse, allergique ou auto-immune, ce qui est dû au mécanisme déclencheur du développement de la pathologie. Les dommages directs aux membranes cardiaques par des agents viraux et autres ne sont pas exclus.
Le schéma pathogénique du développement de la maladie peut être décrit comme suit: le péricarde devient enflammé → la perméabilité vasculaire augmente → les fractions sanguines liquides, le fibrinogène, qui se dépose sous forme de fibrine, la sueur dans le sac péricardique → la péricardite catarrhale se développe → fibrineuse péricardite se développe. [6]
Pathoanatomie
L'apparition d'une péricardite fibreuse est associée à une exsudation accrue de composants sanguins dans le sac péricardique. La collection liquidienne est réabsorbée par des zones péricardiques non enflammées. Si la perméabilité vasculaire est altérée, les protéines plasmatiques grossières transpirent, le fibrinogène précipite, un infiltrat inflammatoire se forme et une péricardite fibreuse limitée ou étendue se développe.
Des accumulations abondantes de liquide dans le sac indiquent un processus d'absorption incorrect et la propagation d'une réaction inflammatoire au péricarde. Si la péricardite est compressive, les processus de cicatrisation fibreuse et d'adhérence des feuilles entraînent la formation d'une membrane péricardique dense. Avec une évolution prolongée de la maladie, le péricarde est calcifié, une capsule continue se forme, appelée cœur "coquille". Dans les cas avancés, la couche musculaire des ventricules est endommagée, des troubles pathologiques locaux sont notés dans le contexte de la myocardiofibrose. Le myocarde s'amincit, dégénère en tissu adipeux et s'atrophie en raison d'une diminution de la charge fonctionnelle sur les ventricules. [7]
Symptômes péricardite fibrineuse
La péricardite fibreuse symptomatique peut présenter :
- Mal au cœur: [8]
- croissance sur plusieurs heures;
- intensité différente (de petite à forte);
- douleur, brûlure, poignardage, égratignure ou serrant, serrant ;
- avec localisation dans la zone de projection cardiaque, dans l'épigastre (ne s'étendant généralement pas au membre ou à l'épaule, comme dans les maladies coronariennes, mais avec une irradiation possible du cou et du foie);
- aggravé lors de la déglutition, respiration profonde, coups de toux, en se penchant et en se retournant, sans lien clair avec l'activité physique;
- disparaissant à mesure que l'exsudat s'accumule;
- soulagé dans la position du côté droit avec les genoux ramenés à la poitrine;
- disparaissant après la prise d'analgésiques, d'anti-inflammatoires non stéroïdiens, mais ne répondant pas à la prise de nitroglycérine.
- Faiblesse générale, transpiration accrue, forte fièvre, maux de tête, ainsi que signes d'un syndrome d'intoxication générale.
- Hoquet persistant, nausées (parfois accompagnées de vomissements, sans soulagement ultérieur), tachypnée, palpitations, arythmie.
Premiers signes
La symptomatologie initiale de la péricardite fibreuse se manifeste généralement par un processus infectieux, ce qui complique le diagnostic de la maladie. Les patients ont une faiblesse générale, une transpiration accrue, une perte d'appétit, une température subfébrile.
Les symptômes se développent et s'aggravent, un syndrome douloureux péricardique caractéristique se joint à:
- la douleur dérange dans l'épigastre ou derrière le sternum;
- a une intensité différente - d'un léger inconfort à une douleur aiguë de "crise cardiaque";
- selon la description des patients, la douleur est brûlante, picotante, grattante, coupante ou tiraillante;
- aggravé par la toux, position sur le côté gauche;
- s'affaiblit en position sur le côté droit, avec une inclinaison antérieure, en position genou-coude;
- pas soulagé par la nitroglycérine.
En plus de la douleur, des attaques de toux atroces qui ne provoquent pas de soulagement, ainsi que des nausées, des tensions de déglutition, peuvent déranger. Les mouvements respiratoires sont superficiels, le patient se plaint d'un manque d'air. [9]
Étapes
Il existe les étapes suivantes de la péricardite:
- Stade aigu - si la maladie dure jusqu'à 1-2 mois à compter du début de la pathologie. C'est l'évolution aiguë qui caractérise la péricardite exsudative et fibrineuse.
- Stade subaigu - si la maladie dure de deux à six mois à compter du début de la pathologie. Caractéristique de la péricardite exsudative, adhésive et constrictive.
- Stade chronique - si la maladie dure plus de six mois à compter du début de la pathologie. Caractéristique de la péricardite exsudative, adhésive, constrictive, ainsi que de la calcification (cœur blindé).
Formes
La péricardite fibrineuse aiguë selon le facteur étiologique est divisée en infectieuse et infectieuse-allergique. Les sous-types de la maladie sont :
- tuberculose;
- bactérien spécifique (syphilitique, gonorrhéique, dysenterie, etc.);
- bactérienne non spécifique (streptocoque, pneumocoque, méningocoque, staphylocoque, etc.);
- virale (adénovirale, grippale, Coxsackie, etc.) ;
- rickettsie (chez les patients atteints de fièvre Q, de typhus);
- chlamydia (infections génito-urinaires, ornithose);
- mycoplasmes (pneumonies, infections respiratoires aiguës);
- mycotique (candidose, actinomycose, histoplasmose, etc.);
- due à des protozoaires (amibiens, paludéens);
- allergique;
- rhumatismal;
- malin;
- traumatique, etc...
La péricardite fibrineuse sèche peut être idiopathique, c'est-à-dire sans cause spécifique de pathologie.
La péricardite aiguë peut être sèche (fibrineuse), exsudative (séreuse-fibrineuse, fibrineuse-purulente), avec ou sans tamponnade cardiaque.
Au fur et à mesure que la péricardite fibrineuse progresse, une péricardite exsudative peut se développer. Par exemple, la péricardite sérofibrineuse est diagnostiquée lorsqu'une quantité importante d'effusion sérofibrineuse s'accumule dans la cavité péricardique. Si un épanchement purulent se forme dans le sac péricardique, un diagnostic de péricardite fibrineuse-purulente est posé.
Complications et conséquences
La péricardite fibrineuse, si elle n'est pas traitée, est souvent compliquée par l'adhérence des feuillets péricardiques, ainsi que par une altération de la conduction myocardique. Avec un processus pathologique en cours, les symptômes sont présents et aggravés pendant une longue période. Le souffle péricardique persiste chez de nombreux patients même après le traitement.
La tamponnade cardiaque se produit lorsque la pression dans le péricarde est suffisamment élevée pour empêcher le cœur droit de se remplir. [10]
Les patients peuvent se plaindre de douleurs thoraciques et d'essoufflement après une activité physique, dus à une augmentation du volume du muscle cardiaque et au contact de nappes péricardiques denses. Le plus souvent, une telle condition n'est pas traitée, mais observée en dynamique.
Même après une évolution favorable de la péricardite fibreuse chez les patients, l'apparition de crises d'arythmie n'est pas exclue. La réaction inflammatoire modifie la sensibilité aux impulsions du myocarde, ce qui peut provoquer l'apparition de tachycardie paroxystique, de fibrillation auriculaire et ventriculaire, de blocages. Avec des violations régulières du rythme cardiaque, le développement d'une insuffisance cardiaque est possible.
Diagnostics péricardite fibrineuse
Le diagnostic de péricardite fibrineuse aiguë peut être posé si le patient présente une triade typique [11]:, [12]
- chagrin;
- bruit de frottement péricardique;
- schéma ECG typique.
Le diagnostic instrumental est généralement représenté par l'ECG, l'échocardiographie et la radiographie pulmonaire - pour exclure la présence d'exsudat.
L'ECG montre une onde ST concordante convexe vers le bas pas plus de 7 mm, avec une transition vers un T élevé sans accompagnement de dépression ST réciproque dans les autres dérivations. La péricardite fibrineuse depuis 1 à 2 jours s'accompagne d'une élévation du segment couvrant toutes les dérivations standard avec une limite à la deuxième dérivation standard. [13]
Le principal signe auscultatoire de la péricardite sèche fibrineuse est le frottement des feuillets péricardiques. Il se fait sentir dans la zone du bord inférieur gauche du sternum, dans la zone de matité cardiaque absolue. Le bruit est entendu de manière synchrone avec les contractions du cœur, n'a aucun lien avec les mouvements respiratoires, cependant, il a une variabilité et une tendance à augmenter au moment de la pression avec un phonendoscope. Disparaît avec l'apparition d'exsudat. La nature du bruit - parfois doux, plus souvent - rugueux, grattant, peut être ressentie lors du sondage.
Le souffle de frottement péricardique dans la péricardite fibrineuse peut être continu (systolique-diastolique), à deux composants (systole ventriculaire et remplissage rapide du ventricule gauche) ou à trois composants (le soi-disant "rythme locomoteur").
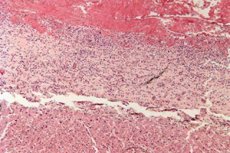
Lors du diagnostic de péricardite fibrineuse, il est nécessaire d'obtenir des micro et macropréparations, ce qui n'est possible que lors de la réalisation d'un examen histologique d'une partie du biomatériau prélevé lors d'une biopsie péricardique.
Micropréparation de péricardite fibrineuse :
- sous un faible grossissement microscopique, des superpositions de fibrine prononcées avec une couleur lilas-rosâtre caractéristique sont visualisées sur la surface épicardique ;
- les leucocytes sont notés entre les fibres fibrineuses;
- les vaisseaux épicardiques sont dilatés, pléthoriques.
Macropréparation de péricardite fibrineuse :
- épaississement de l'épicarde (feuille péricardique viscérale);
- couleur blanchâtre-grisâtre, film fibreux croupeux;
- cœur "poilu" ;
- selon l'évolution de la maladie : clivage de la fibrine et résolution du processus inflammatoire, ou formation d'adhérences (cœur « blindé »).
Le terme péricardite fibrineuse est souvent associé au concept de "cœur poilu", qui est dû au dépôt d'un grand nombre de protéines et de filaments fibrineux sur les feuillets du péricarde, ce qui donne au cœur une sorte de "pilosité".
Les tests de laboratoire (en particulier une formule sanguine complète) sont de nature générale et peuvent aider à déterminer l'origine de la maladie et à évaluer l'intensité de l'inflammation.
Diagnostic différentiel
Le diagnostic différentiel de la péricardite fibrineuse est réalisé:
- avec infarctus du myocarde;
- avec anévrisme disséquant de l'aorte ;
- avec embolie pulmonaire;
- avec pneumothorax spontané ;
- avec angine de poitrine;
- avec myopéricardite;
- avec pleurésie;
- avec zona;
- avec œsophagite, spasme de l'œsophage;
- avec gastrite aiguë, ulcère gastrique.
Signes ECG différentiels :
|
Avec péricardite fibrineuse |
Avec infarctus aigu du myocarde |
|
|
Segment ST |
Les modifications sont diffuses, associées à une onde T positive. Le retour à l'isoligne est noté depuis plusieurs jours. |
Les modifications sont locales, discoordonnées, associées à une onde T négative. Chez les patients dont l'évolution n'est pas compliquée, le segment ST revient à l'isoligne pendant plusieurs heures. |
|
Intervalle PQ ou PR |
Une dépression d'intervalle est notée. |
Il n'y a aucun changement. |
|
Onde Q, complexe QS |
Onde Q atypiquement pathologique. |
L'onde Q pathologique se développe rapidement. |
|
Arythmies auriculaires et ventriculaires |
Pas typique. |
Typique. |
La différence entre la péricardite fibrineuse et le syndrome coronarien aigu :
- Avec le développement de la péricardite fibrineuse, la douleur apparaît souvent brutalement, avec une localisation rétrosternale ou épigastrique. La nature de la douleur est aiguë, constante, sourde, douloureuse, parfois serrante, constante (de plus en plus décroissante). La nitroglycérine est inefficace.
- Dans le syndrome coronarien aigu, la douleur est croissante, irradiant vers l'épaule, l'avant-bras, le membre supérieur, le dos. Les crises de douleur sont caractéristiques : les crises durent environ une demi-heure. La position du corps du patient n'affecte pas la gravité du syndrome douloureux. Après avoir pris de la nitroglycérine, les symptômes disparaissent.
Qui contacter?
Traitement péricardite fibrineuse
Le patient se voit prescrire un repos au lit strict pendant une période allant jusqu'à 7 à 14 jours (ci-après - en fonction de l'évolution de la maladie), tableau diététique n ° 10 (10A).
S'il était possible de déterminer la cause du développement de la péricardite fibrineuse, alors, selon les indications, des antibiotiques, des antiparasitaires, des antifongiques et d'autres agents sont prescrits.
Les antibiotiques sont utilisés pour un facteur infectieux clair - par exemple, avec la septicémie, la pneumonie, la tuberculose, les foyers purulents, etc.
Les médicaments antiviraux sont prescrits avec une origine virale prouvée de la maladie:
- le cytomégalovirus nécessite l'utilisation d'immunoglobulines 1 fois par jour 2-4 ml / kg selon le schéma;
- Le virus Coxsackie nécessite la nomination d'interféron-A;
- pour l'adénovirus et le parvovirus B19, l'immunoglobuline 10 g par voie intraveineuse est utilisée.
Le traitement pathogénétique consiste en l'utilisation des médicaments suivants:
- Anti-inflammatoires non stéroïdiens - ont des effets analgésiques, anti-inflammatoires et légèrement immunosuppresseurs. Il convient d'utiliser de l'acide acétylsalicylique, Voltaren (0,05 g trois fois par jour), Ibuprofen (0,4 g trois fois par jour), Meloxicam (0,015 g deux fois par jour). [14]
- Glucocorticostéroïdes - ont un effet anti-inflammatoire, anti-choc et immunosuppresseur brillant. Ils sont prescrits pour l'inefficacité des anti-inflammatoires non stéroïdiens.
Dans la variante idiopathique de la péricardite fibrineuse et en l'absence de foyers actifs d'inflammation, les antibiotiques ne deviennent pas les médicaments de choix. Le schéma thérapeutique comprend des anti-inflammatoires non stéroïdiens (diclofénac 150 mg/jour, méloxicam 15 mg/jour, ibuprofène 200 mg trois fois par jour), ainsi que de la colchicine (1 mg/jour), des corticoïdes (1 mg/jour). Kg). [15], [16]
Le traitement chirurgical est approprié si le patient développe une péricardite compressive, si la péricardite sérofibrineuse se reproduit ou si le traitement médical échoue. La péricardiocentèse est la méthode de choix pour la tamponnade cardiaque. Si cela se reproduit, une fenêtre péricardique peut être réalisée. Dans la péricardite constrictive, la péricardectomie est le traitement de choix. [17]
La prévention
Il n'y a pas de prévention spécifique du développement de la péricardite fibrineuse. Les médecins suggèrent de suivre les recommandations suivantes qui réduisent le risque de telles complications :
- Éliminer le tabagisme, éviter de fréquenter les fumoirs (inhalation passive de fumée). Il a été prouvé que fumer ne serait-ce que cinq cigarettes par jour augmente le risque de développer des maladies cardiovasculaires de près de 50 %.
- Adhérer à un régime pauvre en cholestérol, réduire la consommation de graisses saturées (viande grasse, le saindoux doit être remplacé par de la viande blanche, des fruits de mer), introduire des céréales, des légumes, des herbes, des fruits, des huiles végétales dans l'alimentation.
- Réduire la consommation de sel à 3-5 g par jour, ce qui réduira de 25 % le risque de développer une maladie cardiovasculaire.
- Introduire dans l'alimentation des aliments riches en magnésium et potassium (algues, fruits secs, abricots, potiron, sarrasin, bananes).
- Surveillez votre poids corporel, mangez équilibré.
- Assurer une activité physique adéquate (marcher, nager, faire du vélo - au moins une demi-heure par jour ou cinq fois par semaine).
- Surveillez régulièrement les indicateurs du métabolisme des graisses, consultez un médecin pour un diagnostic préventif.
- Limitez ou éliminez la consommation de boissons alcoolisées.
- Évitez le stress profond et prolongé.
Même de petits changements dans le mode de vie peuvent ralentir considérablement le développement de pathologies du cœur et des vaisseaux sanguins. En même temps, vous devez comprendre qu'il n'est jamais trop tard pour commencer à adopter un mode de vie sain. Si, néanmoins, des signes de pathologie cardiaque apparaissent, vous devez immédiatement consulter un médecin, empêchant la progression de la maladie et l'aggravation des symptômes.
Prévoir
Il est difficile d'évaluer le pronostic de la maladie, car elle est relativement rarement détectée au cours de la vie du patient. En général, les critères d'un pronostic défavorable sont :
- une augmentation significative de la température (supérieure à 38 degrés);
- début subaigu des symptômes;
- exsudation intense dans le sac péricardique;
- développement de tamponnade cardiaque;
- aucune réponse positive à l'acide acétylsalicylique ou à d'autres anti-inflammatoires non stéroïdiens après au moins 7 jours de traitement.
Si la péricardite fibrineuse n'est pas traitée, les risques de décès augmentent considérablement - principalement en raison du développement de complications et d'une intoxication. [18] Les patients qui ont eu cette maladie doivent être sous la surveillance régulière d'un cardiologue.

