Expert médical de l'article
Nouvelles publications
Travail prématuré
Dernière revue: 12.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Selon l'OMS, une naissance prématurée est la naissance d'un enfant entre la 22e et la 37e semaine complète de grossesse (soit 259 jours après le jour des dernières règles). Les facteurs déclenchants sont la rupture prématurée des membranes, une infection et une pathologie de la grossesse. Le diagnostic repose sur des données cliniques.
Le traitement comprend l'alitement, des tocolytiques (en cas de grossesse prolongée) et des glucocorticoïdes (si l'âge gestationnel est inférieur à 34 semaines). Des antibiotiques antistreptococciques sont administrés sans attendre les résultats négatifs des cultures. Un travail prématuré peut être causé par une rupture prématurée des membranes, une chorioamniotite ou une infection utérine ascendante; la cause la plus fréquente de ces infections est le streptocoque du groupe B. Un travail prématuré peut survenir en cas de grossesses multiples, de prééclampsie ou d'éclampsie, de troubles placentaires, de pyélonéphrite ou de certaines maladies sexuellement transmissibles; la cause est souvent inconnue. Des cultures cervicales sont réalisées pour confirmer les causes identifiées lors de l'examen clinique.
Dans notre pays, on considère comme prématurée la naissance d'un enfant entre la 28e et la 37e semaine de grossesse (du 196e au 259e jour après le début des dernières règles). L'interruption spontanée de grossesse entre la 22e et la 27e semaine est classée dans une catégorie distincte, sans lien avec la prématurité. En cas de décès, les données concernant l'enfant ne sont pas prises en compte dans les indicateurs de mortalité périnatale si l'enfant n'a pas survécu 7 jours après la naissance, ce qui entraîne certaines différences entre les données statistiques des auteurs russes et étrangers.
La prématurité, définie comme une naissance avant 37 semaines de gestation (NG)+0, est un problème central en obstétrique et le principal facteur de risque de morbidité et de mortalité périnatales. En 2011, 9 % des bébés nés en Allemagne l'étaient avant 37 semaines de gestation. Ce taux est élevé par rapport à la plupart des autres pays européens (Fig.); il est resté stable au cours des dix dernières années, mais le taux de prématurité extrême, c'est-à-dire de naissances avant 28 ans de grossesse, a augmenté de 65 %. Bien que les raisons de cette évolution ne soient pas encore totalement élucidées, elle s'explique en grande partie par des facteurs démographiques connus, tels que l'augmentation de l'âge maternel à la grossesse et la prévalence croissante du diabète sucré. [ 1 ]
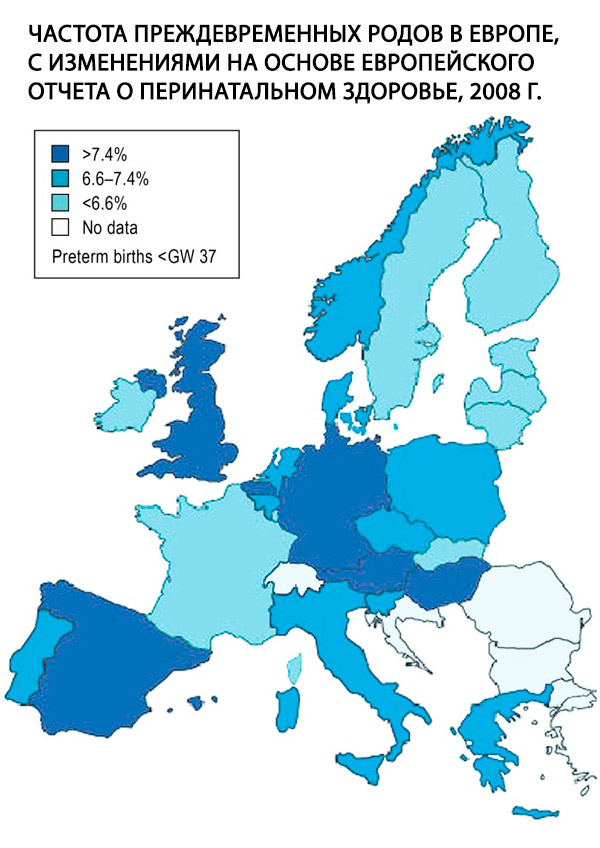
L'incidence des naissances prématurées est de 7 à 10 % de toutes les naissances et, selon les auteurs américains, 9 à 10 % des enfants naissent avant la 37e semaine, 6 % avant la 36e semaine et 2 à 3 % avant la 33e semaine. Les causes de mortalité périnatale dans 50 à 70 % des cas sont des complications dues à une naissance prématurée [4, 53]. Au cours des 30 dernières années, l'incidence des naissances prématurées est restée stable, mais une amélioration du pronostic des nouveau-nés a été constatée grâce au développement de la médecine néonatale.
Dans la littérature étrangère, on distingue des groupes de nouveau-nés:
- avec un poids corporel de 2500 à 1500 g - nourrissons de faible poids à la naissance (FPN);
- avec un poids corporel inférieur à 1 500 g - nourrissons de très faible poids à la naissance (TPPN);
- avec un poids corporel extrêmement faible, qui constituent un groupe à risque de développer une paralysie, des troubles neurologiques graves, la cécité, la surdité, des troubles dysfonctionnels des systèmes respiratoire, digestif, génito-urinaire et sont caractérisés par le taux de mortalité le plus élevé.
Selon des auteurs américains, 50 % des pertes néonatales concernent des nouveau-nés pesant moins de 2 500 g, soit seulement 1,5 % de tous les enfants nés. Selon des auteurs britanniques, le taux de survie des enfants nés pesant moins de 1 500 g, grâce au succès des services néonatals, est d'environ 85 %, mais 25 % d'entre eux présentent des troubles neurologiques graves, 30 % des troubles auditifs et visuels, et 40 à 60 % éprouvent des difficultés d'apprentissage et d'éducation.
Les facteurs de risque d'accouchement prématuré comprennent le faible niveau de vie socio-économique de la femme, son âge (moins de 18 ans et plus de 30 ans), des conditions de travail défavorables, un tabagisme important (plus de 10 cigarettes par jour), la consommation de drogues (en particulier de cocaïne) et les antécédents obstétricaux - un antécédent d'un accouchement prématuré augmente le risque de sa survenue lors d'une grossesse ultérieure de 4 fois, et deux accouchements prématurés - de 6 fois.
Complications qui contribuent au développement d’une naissance prématurée:
- infection intra-utérine (chorioamnionite);
- rupture prématurée des membranes, avec ou sans chorioamnionite;
- insuffisance isthmo-cervicale;
- décollement du placenta normal ou bas-placé;
- facteurs conduisant à une distension excessive de l’utérus (polyhydramnios, grossesse multiple, macrosomie dans le diabète);
- malformations de l'utérus, fibromes utérins (perturbation des relations spatiales, modifications dégénératives ischémiques du ganglion);
- infections des voies urinaires supérieures (pyélonéphrite, bactériurie asymptomatique);
- opérations chirurgicales pendant la grossesse, notamment sur les organes abdominaux;
- blessures;
- maladies extragénitales qui perturbent les processus métaboliques chez la femme enceinte et entraînent des souffrances intra-utérines chez le fœtus (hypertension artérielle, asthme bronchique, hyperthyroïdie, maladie cardiaque, anémie avec un taux d'hémoglobine inférieur à 90 g/l);
- toxicomanie, tabagisme important.
Environ 30 % de tous les cas d'accouchement prématuré spontané sont causés par une infection, et parmi les enfants nés avant 30 semaines de grossesse, une chorioamnionite vérifiée histologiquement est notée dans 80 % des cas.
Naissance prématurée spontanée
En termes de tactiques de gestion du travail, il est important de faire la distinction entre le travail prématuré spontané, qui commence par une activité de travail régulière avec le sac amniotique intact (40 à 50 %), et le travail prématuré, qui commence par la rupture du liquide amniotique en l'absence d'activité de travail (30 à 40 %).
Travail prématuré provoqué (20 %)
Elles surviennent dans des situations nécessitant une interruption de grossesse pour des raisons liées à la santé de la mère ou du fœtus. Les indications de la mère concernent:
- avec une pathologie extragénitale grave, dans laquelle la prolongation de la grossesse est dangereuse pour la santé de la femme;
- avec complications de la grossesse: gestose sévère, hépatose, défaillance multiviscérale, etc.
Indications du fœtus:
- malformations fœtales incompatibles avec la vie;
- mort fœtale prénatale;
- détérioration progressive de l'état du fœtus selon les données du CTG et de l'échographie Doppler, nécessitant un accouchement, des mesures de réanimation et des soins intensifs.
L'examen diagnostique a pour but d'identifier les facteurs prédisposant à un accouchement prématuré (infection ascendante, insuffisance placentaire, modifications du liquide amniotique, etc.), ainsi que d'évaluer objectivement le degré d'accouchement prématuré déjà amorcé (caractéristiques des contractions, effet des contractions sur le col de l'utérus, rupture prématurée des membranes). De plus, il est nécessaire d'évaluer l'état du fœtus afin de déterminer si un accouchement est nécessaire.
Comment reconnaître une naissance prématurée?
 [ 13 ]
[ 13 ]
L'objectif de toute intervention n'est pas simplement de prolonger la grossesse elle-même, mais plutôt d'offrir au nouveau-né les meilleures chances de survie avec le moins de complications possible. Ainsi, selon la situation clinique, la méthode de choix peut être la prolongation de la grossesse ou l'accouchement.
Cependant, en règle générale, l'objectif principal est de prolonger la grossesse d'au moins 48 heures afin de permettre le transfert de la femme enceinte vers un centre périnatal de haut niveau et l'induction de la maturation pulmonaire fœtale par glucocorticoïdes. Ces deux mesures se sont avérées efficaces pour améliorer la survie des nourrissons nés avant 34 ans.
La naissance prématurée est traitée avec les mesures suivantes:
- inhibition des contractions utérines par des médicaments - tocolyse (pour les indications et contre-indications, voir l'encadré)
- administration de glucocorticoïdes pour stimuler la maturation pulmonaire fœtale
- traitement d'une infection locale ou systémique avec des antibiotiques
- évitement de l'activité physique - repos au lit et hospitalisation.
En savoir plus: Naissance prématurée - Traitement
Prévention primaire
L’objectif de la prévention primaire est de réduire l’incidence globale des naissances prématurées en améliorant la santé maternelle globale et en éliminant les facteurs de risque avant ou pendant la grossesse. [ 14 ]
Arrêter de fumer réduit significativement le risque d'accouchement prématuré. En revanche, les mères en sous-poids ou obèses, dont l'indice de masse corporelle (IMC) est supérieur à 35, présentent un risque significativement plus élevé d'accouchement prématuré. Les mères devraient consulter un nutritionniste. Les femmes ayant un travail stressant peuvent se voir conseiller par leur médecin de réduire leur charge de travail, voire d'arrêter temporairement de travailler, afin de réduire le risque d'accouchement prématuré.
L’objectif de la prévention secondaire est l’identification précoce des femmes enceintes présentant un risque accru d’accouchement prématuré afin de les aider à mener leur grossesse à terme.
Principaux facteurs de risque
- Mauvaise alimentation et nutrition inadéquate.
- Grossesse multiple.
- L'âge de la mère.
- Situation de vie défavorable.
- Antécédents d’accouchement prématuré ou de fausse couche.
Mesures de prévention secondaire
Auto-mesure du pH vaginal
Comme décrit à l'origine par E. Saling, le pH vaginal peut être utilisé comme marqueur de la vaginose bactérienne, qui à son tour augmente le risque d'accouchement prématuré de 2,4 fois. [ 15 ] Si le pH est élevé, des antibiotiques sont prescrits.
Mesure de la longueur du col de l'utérus par échographie transvaginale
L'utilité de la mesure transvaginale de la longueur du col de l'utérus pour évaluer le risque d'accouchement prématuré a été bien documentée dans une analyse structurée de 14 études portant sur un total de 2258 femmes enceintes.[ 16 ] La valeur seuil acceptée pour la longueur du col de l'utérus est ≤ 25 à 24 ans de gestation. La valeur prédictive négative d'un test négatif est élevée (92 %), ce qui signifie que les femmes enceintes dont le col de l'utérus est normalement court peuvent être rassurées et que des mesures thérapeutiques inutiles peuvent être évitées.
Cerclage et fermeture complète du canal génital
Le cerclage cervical est une intervention courante visant à stabiliser et à fermer mécaniquement le canal cervical, à la manière d'une suture en bourse. La fermeture prophylactique précoce et complète du canal génital, telle que décrite par Seiling, vise à prévenir une infection ascendante, mais son bénéfice n'a pas été démontré par des essais prospectifs randomisés. Les sociétés d'obstétrique allemandes et étrangères n'ont émis aucune recommandation contraignante concernant les indications et/ou la technique de ces interventions. Une méta-analyse a montré que, du moins pour un certain groupe de femmes enceintes à haut risque ayant des antécédents d'accouchement prématuré et un col utérin court, la morbidité et la mortalité périnatales peuvent être significativement réduites. [ 17 ]
L’objectif de la prévention secondaire est... l’identification précoce des femmes enceintes présentant un risque accru d’accouchement prématuré afin de les aider à mener leur grossesse à terme.
Suppléments de progestérone
L'avancée la plus importante de la dernière décennie a été l'introduction de suppléments de progestérone pour prévenir les accouchements prématurés. Le risque d'accouchement prématuré peut être réduit de plus de 30 %, tant chez les femmes ayant des antécédents d'accouchement prématuré [ 18 ] que chez celles dont le col de l'utérus est raccourci [ 19 ].
La progestérone peut également être utilisée avec succès en prophylaxie secondaire après tocolyse, bien qu'aucun bénéfice n'ait été démontré en cas de grossesse gémellaire. Les données disponibles corroborent la recommandation selon laquelle toutes les femmes enceintes présentant des antécédents de risque accru ou une insuffisance cervicale asymptomatique devraient recevoir une supplémentation en progestérone jusqu'à la fin de leur 34e AG.

