Expert médical de l'article
Nouvelles publications
Étude des réflexes
Dernière revue: 07.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
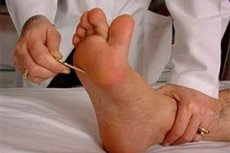
En pratique clinique, les réflexes profonds (étirements musculaires) et superficiels (peau, muqueuses) sont examinés.
Réflexe profond (myotatique) – contraction involontaire d'un muscle en réponse à la stimulation des récepteurs du fuseau neuromusculaire qu'il contient, elle-même provoquée par un étirement passif du muscle. En pratique clinique, cet étirement est généralement obtenu par un coup bref et brutal de marteau neurologique sur le tendon musculaire.
Les caractéristiques des réflexes profonds reflètent l'intégrité de l'arc réflexe dans son ensemble (état des fibres sensitives et motrices du nerf périphérique, des racines postérieures et antérieures des nerfs spinaux, et des segments correspondants de la moelle épinière), ainsi que le rapport entre les influences suprasegmentaires inhibitrices et activatrices. Un réflexe profond est déclenché par un coup léger et rapide sur le tendon d'un muscle détendu et légèrement étiré. Lors de la frappe, la main doit effectuer un mouvement oscillatoire libre au niveau de l'articulation du poignet; le manche du marteau neurologique est tenu de manière lâche afin que le marteau puisse effectuer un mouvement oscillatoire supplémentaire autour de son point de fixation. Les mouvements brusques de la main doivent être évités. Le patient doit être suffisamment détendu et ne pas chercher à maintenir son équilibre; ses membres doivent être positionnés symétriquement. Si le patient contracte le muscle, le réflexe diminue, voire disparaît complètement. Par conséquent, si le réflexe est difficile à obtenir, l'attention du patient est détournée de la zone examinée: par exemple (lors de l'examen des réflexes des jambes), on lui demande de serrer fermement les dents ou de joindre les doigts des deux mains et de tirer avec force ses mains sur les côtés (manœuvre de Jendrasik).
L'intensité des réflexes profonds est parfois évaluée sur une échelle de 4 points: 4 points – réflexe fortement accru; 3 points – réflexe vif, mais dans les limites de la normale; 2 points – intensité normale; 1 point – réflexe diminué; 0 point – réflexe absent. L'intensité des réflexes chez les individus en bonne santé peut varier considérablement.
Normalement, les réflexes des jambes sont généralement plus clairement exprimés et évoqués plus facilement que ceux des bras. Une légère augmentation bilatérale des réflexes profonds n'indique pas toujours une atteinte du système pyramidal; elle peut également être observée chez un certain nombre de personnes en bonne santé présentant une excitabilité accrue du système nerveux. Une forte augmentation des réflexes profonds, souvent associée à une spasticité, indique une atteinte du système pyramidal. Une diminution ou une absence de réflexes doit être alarmante: le patient souffre-t-il d'une neuropathie ou d'une polyneuropathie? L'hyporéflexie et l'hyperréflexie bilatérales ont moins de valeur diagnostique qu'une asymétrie des réflexes, qui indique généralement la présence d'une maladie.
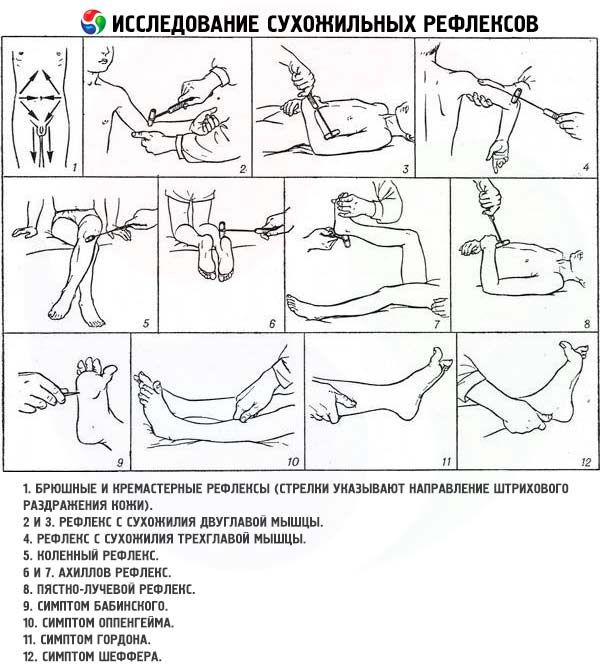
Étude des réflexes profonds
- Le réflexe du tendon du biceps (réflexe bicipital, réflexe de flexion du coude) se ferme au niveau de C5 C6 . Le médecin place le bras du patient, légèrement fléchi au niveau du coude, sur son avant-bras, saisit l'articulation du coude avec quatre doigts par le bas et place le pouce sur le membre supérieur détendu du patient, posé sur le ventre. L'articulation du coude repose sur le tendon du biceps par le haut. Il frappe brièvement et rapidement avec un marteau sur le pouce. Il évalue la contraction du biceps brachial et le degré de flexion du bras du patient.
- Le réflexe du tendon du triceps (réflexe tricipital, réflexe d'extension du coude) se ferme au niveau de C7 C8 . Debout devant le patient, le médecin soutient son bras à moitié fléchi par l'articulation du coude et l'avant-bras (ou soutient l'épaule en abduction du patient directement au-dessus de l'articulation du coude, l'avant-bras pendant librement) et frappe le tendon du triceps avec un marteau à 1-1,5 cm au-dessus de l'olécrâne du cubitus. Le degré d'extension réflexe du bras au niveau de l'articulation du coude est évalué.
- Le réflexe carporadial se ferme au niveau de C5 C8 . Le médecin place librement la main du patient sur son poignet, de manière à ce qu'il soit plié au niveau de l'articulation du coude à un angle d'environ 100°, l'avant-bras étant en position intermédiaire entre pronation et supination. Des coups de marteau sont appliqués sur l'apophyse styloïde du radius, évaluant la flexion du coude et la pronation de l'avant-bras. L'examen est réalisé de la même manière, le patient étant allongé sur le dos, mais les mains, pliées au niveau du coude, sont placées sur le ventre. Si le réflexe est examiné en position debout, la main, à moitié pliée au niveau du coude, est maintenue dans la position requise (semi-prostrée) par la main du médecin. Lors de l'examen des réflexes profonds du bras, une attention particulière doit être portée à la zone de distribution de la réaction réflexe. Par exemple, lors de l'induction d'un réflexe de flexion-ulnaire ou carporadial, les doigts de la main peuvent se plier, ce qui indique une lésion du motoneurone central. Parfois, une inversion (distorsion) du réflexe est observée: par exemple, lors de l'induction d'un réflexe biceps, une contraction du muscle triceps de l'épaule se produit, plutôt que du biceps. Ce trouble s'explique par la propagation de l'excitation aux segments adjacents de la moelle épinière si le patient présente une lésion de la racine antérieure innervant le muscle biceps de l'épaule.
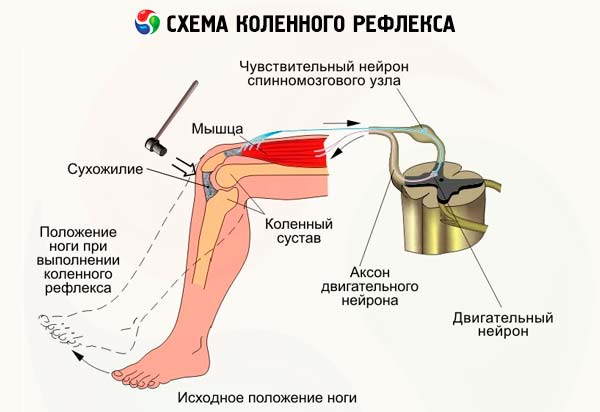
- Le réflexe du genou se ferme au niveau de L3 L4 . Pour tester ce réflexe chez un patient allongé sur le dos, les jambes doivent être en position semi-fléchie et les pieds en contact avec la table. Pour aider le patient à détendre les muscles de la cuisse, le médecin place ses mains sous ses genoux et les soutient. Si la détente est insuffisante, le patient est invité à appuyer fortement avec les pieds sur la table ou à utiliser la manœuvre de Jendrasik. Des coups de marteau sont appliqués sur le tendon du quadriceps fémoral, sous la rotule. Le degré d'extension de l'articulation du genou est évalué, en notant si le réflexe s'étend aux muscles adducteurs de la cuisse. Pour tester ce réflexe chez un patient assis, les talons doivent être en contact libre avec le sol et les jambes doivent être fléchies à angle obtus au niveau des articulations du genou. D'une main, saisissez la partie distale de la cuisse du patient et de l'autre, frappez le tendon du quadriceps fémoral avec un marteau. Ce type d'examen permet non seulement de visualiser la contraction réflexe du muscle, mais aussi de la sentir en posant la main sur la cuisse. Le réflexe du genou peut également être examiné lorsque le patient est assis en position « jambe sur jambe » ou sur une chaise haute, les tibias pendant librement, sans toucher le sol. Ces options permettent d'observer un réflexe du genou faiblement amorti, de type « pendule » (en cas de pathologie cérébelleuse) ou le réflexe de Gordon (en cas de chorée de Huntington ou de chorée mineure), qui consiste en ce qu'après un coup porté au tendon du quadriceps fémoral, le tibia se déplie et reste dans cette position pendant un certain temps.
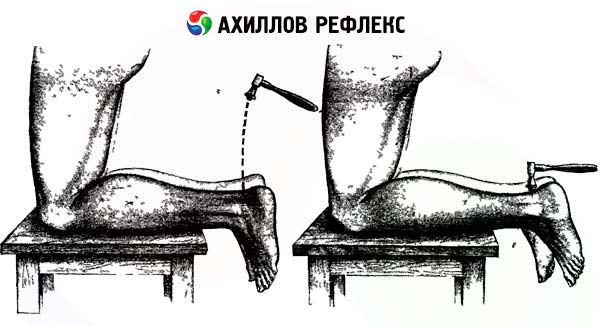
- Le réflexe achilléen se ferme au niveau de S1 S2 . Ce réflexe consiste à allonger le patient sur le dos: saisir d'une main le pied de la jambe examinée, fléchir la jambe au niveau des articulations de la hanche et du genou et étendre simultanément le pied. De l'autre main, frapper le tendon d'Achille avec un marteau. Pour étudier ce réflexe, le patient allongé sur le ventre doit fléchir la jambe à angle droit au niveau des articulations du genou et de la cheville. Maintenir le pied d'une main en le tendant légèrement au niveau de l'articulation de la cheville (flexion dorsale) et, de l'autre, frapper légèrement le tendon d'Achille. On peut également demander au patient de s'agenouiller sur la table, pieds pendant librement; frapper le tendon d'Achille avec un marteau, en évaluant le degré d'extension de la cheville.
Lors de l'examen des réflexes profonds des jambes, on recherche simultanément un clonus du pied ou de la rotule. Le clonus est une contraction rythmique involontaire répétée d'un muscle, provoquée par un étirement passif rapide du muscle lui-même ou de son tendon. Le clonus survient lorsque le motoneurone central (système pyramidal) est endommagé par la perte des influences inhibitrices supraspinales. Une augmentation des réflexes profonds des membres inférieurs est souvent associée à un clonus du pied et de la rotule. Pour induire un clonus du pied chez un patient allongé sur le dos, pliez la jambe au niveau des articulations de la hanche et du genou, en la tenant d'une main par le tiers inférieur de la cuisse, et saisissez le pied de l'autre main. Après une flexion plantaire maximale, redressez brusquement et fortement le pied au niveau de la cheville, puis continuez à appuyer dessus en le maintenant dans cette position. Chez un patient souffrant de parésie musculaire spastique, ce test provoque souvent un clonus du pied: flexion et extension rythmiques du pied dues aux contractions répétées du muscle gastrocnémien, en réponse à l'étirement du tendon d'Achille. Plusieurs mouvements oscillatoires du pied sont possibles chez les personnes en bonne santé, mais un clonus persistant (cinq mouvements de flexion-extension ou plus) est symptomatique d'une pathologie. Le test de détection du clonus de la rotule est réalisé en décubitus dorsal, jambes tendues. Saisir le bord supérieur de la rotule avec le pouce et l'index, le soulever avec la peau, puis le redescendre brusquement en la maintenant dans cette position extrême. Chez les patients présentant une spasticité sévère, ce test provoque des oscillations rythmiques de la rotule de haut en bas, provoquées par l'étirement du tendon du quadriceps fémoral.
Étude des réflexes cutanés (superficiels)
- Les réflexes cutanés abdominaux sont évoqués en caressant la peau abdominale des deux côtés vers la ligne médiane. Pour évoquer le réflexe abdominal supérieur, la caresse est appliquée directement sous les arcs costaux (l'arc réflexe se ferme au niveau de T7 T8 ). Pour évoquer le réflexe abdominal moyen (T9 T10 ), une stimulation est appliquée horizontalement au niveau du nombril, et le réflexe abdominal inférieur (T11 T12 ) est appliqué au-dessus du ligament inguinal. La stimulation est provoquée par un bâtonnet en bois émoussé. La réponse est une contraction des muscles abdominaux. Suite à des stimulations répétées, les réflexes abdominaux diminuent (« s'épuisent »). Les réflexes abdominaux sont souvent absents chez les personnes obèses, les personnes âgées, les femmes multipares et les patients ayant subi une chirurgie abdominale. L'asymétrie des réflexes abdominaux peut avoir une valeur diagnostique. Leur perte unilatérale peut indiquer une lésion médullaire ipsilatérale (interruption du faisceau pyramidal dans les funicules latéraux de la moelle épinière au-dessus du niveau de T6 T8 ) ou une lésion cérébrale controlatérale impliquant les aires motrices du cortex cérébral ou le système pyramidal au niveau des formations sous-corticales ou du tronc cérébral.
- Le réflexe plantaire (fermé au niveau de L5 S2 ) est provoqué par un effleurement du bord externe de la plante du pied, du talon vers le petit orteil, puis transversalement vers la base du premier orteil. L'irritation cutanée doit être suffisamment intense et durer environ 1 seconde. Normalement, chez l'adulte et l'enfant de plus de 1,5 à 2 ans, la flexion plantaire des orteils se produit en réponse à l'irritation.
- Le réflexe crémastérien (fermé au niveau de L1 L2 ) est provoqué par un effleurement de la peau de la face interne de la cuisse, dirigé de bas en haut. Normalement, cela provoque la contraction du muscle qui soulève le testicule.
- Le réflexe anal (fermé au niveau de S4 S5 ) est provoqué par une irritation de la peau autour de l'anus. On demande au patient de s'allonger sur le côté, les genoux pliés, et on effleure légèrement le bord de l'anus avec un bâtonnet de bois fin. La réaction est généralement une contraction du sphincter anal externe, et parfois des muscles fessiers.
Les réflexes pathologiques apparaissent lorsque le motoneurone central (système pyramidal) est endommagé. Les réflexes évoqués aux extrémités se divisent en réflexes d'extension (extenseur) et de flexion (fléchisseur). Les réflexes d'automatisme oral sont également considérés comme pathologiques (chez l'adulte).
Réflexes extenseurs pathologiques
- Le réflexe de Babinski (réflexe plantaire extenseur) est le symptôme diagnostique le plus important indiquant une atteinte du motoneurone central. Il se manifeste par une réponse anormale à la stimulation du bord externe de la plante du pied: au lieu de la flexion plantaire habituelle des orteils, on observe une extension tonique lente du premier orteil et une légère divergence en éventail des autres orteils. Parallèlement, une légère flexion de la jambe au niveau des articulations du genou et de la hanche est parfois observée. Il convient de noter que si le symptôme de Babinski est faible, les tentatives répétées pour le provoquer ne font souvent qu'aggraver le réflexe. Par conséquent, en cas de doute, il est nécessaire d'attendre quelques minutes avant de tenter à nouveau d'identifier le réflexe plantaire extenseur. Chez les enfants de moins de 2 à 2,5 ans, le réflexe plantaire extenseur n'est pas pathologique, mais à un âge plus avancé, sa présence est toujours un signe pathologique. Il est important de rappeler que l'absence de réflexe de Babinski n'exclut pas une atteinte du motoneurone central. Par exemple, elle peut être absente chez un patient atteint de parésie centrale avec faiblesse musculaire sévère des jambes (impossibilité de redressement du gros orteil) ou avec interruption concomitante de la partie afférente de l'arc réflexe correspondant. Chez ces patients, la stimulation du bord de la plante du pied par un coup ne provoque aucune réponse: ni le réflexe plantaire normal, ni le symptôme de Babinski.
- Réflexe d'Oppenheim: le patient étant allongé sur le dos, le test est réalisé en appuyant la pulpe du pouce sur la face antérieure du tibia (le long du bord interne du tibia) vers le bas, du genou vers la cheville. La réponse pathologique est l'extension du premier orteil du patient.
- Réflexe de Gordon: le muscle gastrocnémien du patient est comprimé avec les mains. Le réflexe pathologique est l'extension du premier orteil ou de tous les orteils.
- Réflexe de Chaddock: une caresse cutanée est appliquée sur le bord latéral du pied, juste sous la malléole externe, du talon vers le dos du pied. La réponse pathologique est l'extension du premier orteil.
- Réflexe de Schaeffer: le tendon d'Achille du patient est comprimé par les doigts. Le réflexe pathologique est l'extension du premier orteil.
Réflexes de flexion pathologiques
- Réflexe de Rossolimo supérieur (réflexe de Tromner). Le patient relâche son bras et sa main. Le médecin saisit la main du patient de manière à ce que ses doigts pendent librement et, d'un mouvement rapide et saccadé, frappe la surface palmaire de l'extrémité des doigts fléchis en direction de la paume. En cas de réaction pathologique, le patient fléchit la phalange distale du pouce et fléchit excessivement les phalanges distales des doigts. Une modernisation qualitative de la préhension de la main pour étudier ce réflexe a été proposée par E.L. Venderovich (réflexe de Rossolimo-Venderovich): la main du patient étant en supination, le coup est appliqué sur les phalanges distales des doigts II à V légèrement fléchies au niveau des articulations interphalangiennes.
- Réflexe de Rossolimo. Le patient étant allongé sur le dos, les doigts de la main frappent rapidement et brusquement la face plantaire des phalanges distales des orteils en direction de l'arrière. Le réflexe pathologique se manifeste par une flexion plantaire rapide de tous les orteils.
- Réflexe de Bekhterev-Mendel inférieur. Le patient est allongé sur le dos et reçoit une tape sur l'arrière du pied, au niveau des métatarsiens III-IV. Le réflexe pathologique consiste en une flexion plantaire rapide des orteils II-V.
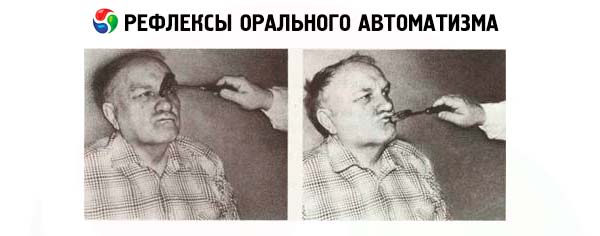
Réflexes d'automatisme oral
Certains de ces réflexes (par exemple, la succion) sont observés chez les enfants au cours de leur première année de vie, mais disparaissent avec la maturation cérébrale. Leur présence chez l'adulte indique une atteinte bilatérale des voies corticonucléaires et une diminution de l'effet inhibiteur du lobe frontal.
- Le réflexe proboscis est provoqué par un tapotement des lèvres du patient. On lui demande de fermer les yeux et on lui tapote légèrement les lèvres avec un marteau. Si le réflexe est positif, le muscle orbiculaire des lèvres se contracte et les lèvres sont tirées vers l'avant. La même réaction, qui se produit lorsqu'un doigt s'approche des lèvres du patient, est appelée réflexe oral distant de Karchikyan.
- Le réflexe de succion se manifeste par des mouvements involontaires de succion ou de déglutition en réponse à une irritation par caresse des lèvres fermées du patient.
- Le réflexe nasogénien d'Astvatsaturov s'exprime par l'extension des lèvres vers l'avant en réponse à un léger tapotement avec un marteau sur l'arête du nez.
- Le réflexe palmomental de Marinescu-Radovic est provoqué par un frottement (avec une allumette ou le manche d'un marteau) de la peau de la paume au-dessus de l'éminence du pouce; il se manifeste par une traction de la peau du menton vers le haut (contraction du muscle mentonnier homolatéral). Ce réflexe est parfois détecté même en l'absence de toute pathologie.
- Le réflexe glabellaire (du latin glabella, l'arête du nez) est provoqué par une percussion au niveau de l'arête du nez, c'est-à-dire par de légers coups de marteau sur un point situé au milieu, entre les bords internes des sourcils. Normalement, en réponse aux premiers coups, le patient cligne des yeux, puis s'arrête. Une réaction où le patient continue de fermer les paupières à chaque coup de marteau est considérée comme pathologique. Un réflexe glabellaire positif est observé en cas de lésion du lobe frontal, ainsi que dans certains troubles extrapyramidaux.
Les réflexes de protection se produisent en cas de paralysie centrale et sont des mouvements involontaires du membre paralysé, en réponse à une irritation intense de la peau ou du tissu sous-cutané. Un exemple de réflexe de protection est le réflexe de raccourcissement de Bekhterev-Marie-Foix, qui consiste en une flexion de la jambe au niveau des articulations de la hanche et du genou, combinée à une flexion dorsale du pied au niveau de la cheville (« triple raccourcissement » de la jambe) en réponse à une forte flexion plantaire passive des orteils de la jambe paralysée (ou à une autre irritation importante).
Le réflexe de préhension est observé en cas de lésion étendue du lobe frontal. Il est déclenché par une irritation imperceptible de la paume de la main, à la base des doigts (au-dessus des articulations métacarpophalangiennes), ou par un contact avec le manche d'un marteau ou d'un autre objet. Il se manifeste par une préhension involontaire de l'objet irritant. Dans les cas extrêmes, le simple contact de la paume de la main peut provoquer un mouvement de préhension.

