Expert médical de l'article
Nouvelles publications
Orchipexy
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
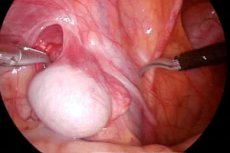
L'orchiopexie est une chirurgie reconstructive chez les patients de sexe masculin présentant une anomalie congénitale dans laquelle un ou les deux testicules (simplement appelés testicules) ne sont pas détectés dans le scrotum, c'est-à-dire avec un diagnostic de cryptorchidie.
La pathologie est diagnostiquée dans la grande majorité des cas (4/5) dès la naissance, et il est recommandé de pratiquer l'opération dès la petite enfance. Selon le protocole international, le patient peut être opéré dès l'âge de 6 à 8 mois. La plupart des opérations sont réalisées avant l'âge de deux ans. Une telle intervention précoce est conseillée, d'une part, afin de préserver la fertilité potentielle, d'autre part, car le risque de développer une oncopathologie du testicule non descendu ou sa torsion est considérablement réduit. Enfin, plus le patient est petit, plus le scrotum est proche, c'est-à-dire que le testicule doit être légèrement déplacé. L'opération n'est pas pratiquée avant l'âge de six mois, car chez la plupart des bébés (environ 66 % des cas de cryptorchidie diagnostiquée), les testicules descendent spontanément dans le scrotum. Cela se produit généralement au cours des quatre premiers mois de vie, mais parfois plus tard, jusqu'à 6 à 8 mois. Après un an, la descente spontanée des testicules est considérée comme impossible. La cryptorchidie isolée est l’anomalie congénitale la plus courante des organes génitaux masculins, touchant près de 1 % des nourrissons nés à terme à l’âge d’un an. [ 1 ]
Ainsi, la plupart des cas de cryptorchidie sont diagnostiqués dès la petite enfance et une orchidopexie est pratiquée à ce moment-là. Cependant, l'opération est parfois pratiquée sur des enfants plus âgés, voire des adultes. Cela peut être dû à la lenteur des parents, mais le plus souvent pour une raison objective. Chez un cinquième des patients, présentant généralement une ectopie du ligament guide du testicule, ou des deux, celle-ci est palpée dans le scrotum dès le plus jeune âge, mais remonte ensuite avec la croissance, car elle est attachée plus haut, ce qui l'empêche de descendre normalement en place. Dans ce cas, la cryptorchidie est souvent détectée au début de l'adolescence, après une croissance rapide pendant la puberté, et l'opération est pratiquée à l'âge adulte. [ 2 ]
Préparation
L'orchiopexie est une intervention programmée. Le patient bénéficie d'une préparation préopératoire générale visant à réduire les risques potentiels pendant et immédiatement après l'intervention. La préparation générale à une intervention programmée peut être réalisée en ambulatoire et comprend tous les examens nécessaires au diagnostic de l'affection nécessitant une intervention chirurgicale, ainsi qu'une évaluation de l'état de santé général du patient. La taille et le poids du patient sont mesurés, des analyses de sang et d'urine sont effectuées, et les selles sont examinées à la recherche d'helminthes. De plus, le groupe sanguin et le facteur Rh, la coagulation sanguine et la glycémie sont déterminés, et des maladies infectieuses dangereuses sont exclues chez le patient: syphilis, tuberculose, sida. L'examen permet de rechercher d'éventuelles réactions allergiques. Des examens complémentaires peuvent être prescrits à la discrétion du médecin traitant. [ 3 ]
L'orchiopexie est le plus souvent pratiquée dans l'enfance, il faut donc obtenir une autorisation écrite des parents pour que l'intervention chirurgicale soit réalisée sous anesthésie, ainsi que pour une orchidectomie, si un tel besoin survient pendant l'opération.
L'orchiopexie étant réalisée sous anesthésie générale, il est nécessaire de suivre un régime alimentaire pendant les trois à quatre jours précédant l'opération, en consommant des aliments faciles à digérer et en excluant ceux qui provoquent des ballonnements et des flatulences. La veille et le matin de l'intervention, il est interdit de manger, il est nécessaire d'aller à la selle et, juste avant l'opération, il est nécessaire d'uriner pour vider sa vessie.
Technique orchipexies
L'orchiopexie est le plus souvent pratiquée sur les jeunes enfants, de préférence avant l'âge d'un an. On peut vivre longtemps avec des testicules non descendus, et certains parviennent même à devenir pères, mais il existe une forte probabilité que l'homme ne conserve pas sa fonction reproductive et soit stérile. Le scrotum crée des conditions optimales pour le fonctionnement des testicules, très sensibles aux variations de température. Les études histologiques des testicules situés hors du scrotum révèlent des modifications significatives de l'épithélium spermatogène, même chez les enfants de la première année; à la fin de la quatrième année, il est déjà remplacé par d'importantes excroissances de tissu conjonctif; à six ans, une fibrose prononcée est observée. À la fin du développement sexuel, le patient souffre souvent d'infertilité.
Il est donc recommandé d'éliminer la cryptorchidie entre six mois et deux ans. Une orchidopexie préventive pratiquée dès la petite enfance, consistant à introduire le testicule dans le scrotum et à le suturer, permet son développement normal. De plus, une intervention chirurgicale précoce permet d'éviter une pathologie chirurgicale aiguë (torsion testiculaire), fréquente chez les personnes atteintes de cryptorchidie, et réduit également le risque de développement tumoral ultérieur.
La technique consiste à séparer le cordon spermatique et le testicule non descendu (mobilisation) du processus vaginal du péritoine, où ils se trouvent habituellement. Dans ce cas, tous les brins de tissu conjonctif accompagnant les vaisseaux sont retirés. La mobilisation est réalisée jusqu'à ce que le testicule atteigne le scrotum. Cette étape est pratiquement identique pour toutes les méthodes, la principale différence résidant dans le passage, le placement du testicule dans le scrotum et sa fixation. [ 4 ]
De plus, ces interventions se divisent en interventions réalisées en une ou deux étapes. L'orchiopexie en une étape est actuellement considérée comme préférable, lorsque toutes les étapes, de la mobilisation à la fixation, sont réalisées en une seule fois.
Les chirurgies ouvertes en deux temps se divisent également en deux types. Autrefois très répandue (et encore pratiquée dans certaines cliniques), la méthode Keatley-Baile-Torek-Hertsen est utilisée lorsque la longueur du cordon spermatique permet de remettre immédiatement le testicule en place. Au premier stade, une anastomose fémoroscrotale est réalisée et le testicule, placé dans celle-ci, est fixé au ligament large du fémur. Après trois à six mois, le testicule est séparé chirurgicalement du fascia et le scrotum de la cuisse. Cette méthode est aujourd'hui quasiment inexistante, car, outre l'inconfort important pour le patient entre les deux interventions, le cordon spermatique se plie au niveau de l'anneau inguinal, ce qui perturbe la circulation sanguine dans les vaisseaux du testicule. De plus, dans ce cas, sa longueur permet une intervention en un temps. [ 5 ]
Un autre type de chirurgie en deux temps est utilisé si le testicule ne peut être immédiatement descendu dans le scrotum en raison d'une longueur insuffisante du cordon. Il est fixé à l'endroit le plus libre possible (sans tension excessive) (généralement au niveau du tubercule pubien), et après environ six mois à un an, le testicule est déjà placé dans le scrotum.
L'inconvénient général de toute méthode en deux étapes est un processus d'adhésion prononcé après la première étape de l'opération, se développant dans la zone d'implantation intermédiaire du testicule, ce qui provoque des changements morphofonctionnels négatifs dans celui-ci.
Une technique chirurgicale en un temps est préférable. Par exemple, la méthode de Shumaker-Petrivalsky, largement répandue dans le monde entier, permet un accès libre au canal inguinal par dissection couche par couche des tissus mous au scalpel. L'apophyse péritonéale, le testicule non descendu et le cordon spermatique sont alors isolés et traités selon le schéma standard. La technique utilisée pour guider et fixer le testicule vers le scrotum est unique. Un tunnel est creusé avec l'index pour guider le testicule jusqu'à son point d'attache. Il est ensuite inséré dans le coin inférieur de l'incision chirurgicale et délicatement acheminé jusqu'au fond du scrotum. Approximativement au milieu du fond du scrotum, une incision transversale d'environ 2 cm de long est pratiquée jusqu'à la membrane charnue, sous la peau (pour permettre le passage du testicule). À l'aide d'une pince de Mosquito, une cavité de volume approprié est créée, dans laquelle le testicule sera descendu, séparant ainsi la membrane charnue du scrotum de la peau. À l'aide d'un doigt, la même pince est introduite par l'incision inférieure jusqu'à l'ouverture chirurgicale du canal inguinal. La membrane du testicule ainsi extraite est saisie et tirée à travers le tunnel par l'incision inférieure du scrotum. Lors de cette manipulation, il faut s'assurer que tous les composants du cordon spermatique (vaisseaux, nerfs et canal lui-même) passent librement par cette ouverture. Le testicule est placé dans la cavité préparée et est maintenu par plusieurs points de suture sur la membrane charnue par les restes du processus vaginal. Ensuite, les sutures nécessaires des tissus scrotaux sont réalisées et les points de suture sont appliqués couche par couche sur la plaie chirurgicale du canal inguinal. [ 6 ]
L'orchiopexie en une étape de Sokolov est également populaire, dont la principale caractéristique est le passage de fils chirurgicaux à travers la peau du scrotum lors de la fixation du testicule.
Il existe de nombreuses méthodes chirurgicales, qui diffèrent principalement par la manière de fixer le testicule dans le scrotum. La funiculopexie, notamment, est récemment devenue populaire. Le testicule est fixé en suturant le cordon spermatique sur toute sa longueur dans le canal inguinal. Quelle que soit la méthode de fixation, les éléments structurels du cordon spermatique ne doivent pas être trop étirés et, de plus, toutes les méthodes doivent éviter toute courbure.
En cas de position haute du testicule non descendu ou de vaisseaux courts, on a recours à l'autotransplantation: un nouveau pédicule artérioveineux est formé, reliant les vaisseaux à une nouvelle source d'apport sanguin (généralement les vaisseaux épigastriques inférieurs). Cette nouvelle technique microvasculaire est devenue une bonne alternative à l'abaissement progressif du testicule.
L'orchiopexie laparoscopique est une méthode moderne. Cette intervention peu traumatisante est plus rapide et nécessite une rééducation plus courte. Elle peut être réalisée en plusieurs étapes (position haute du testicule dans le péritoine ou cordon spermatique court). L'orchiopexie laparoscopique convient aux patients de tout âge. [ 7 ]
Contre-indications à la procédure
Les opérations ne sont pas pratiquées sur les enfants et les adultes atteints de maladies systémiques graves, de troubles de la coagulation sanguine, ni en cas de maladie aiguë ou d'exacerbation de pathologies chroniques. Si l'état du patient peut être stabilisé, il est autorisé à subir une intervention chirurgicale.
Conséquences après la procédure
Si l'orchiopexie est réalisée à temps, c'est-à-dire avant l'âge de deux ans, les résultats de l'opération sont optimaux. Le testicule placé dans le scrotum se développe correctement, ce qui favorise le maintien de la fertilité. Plus le patient est âgé, plus le pronostic est sombre et plus la rééducation est longue. Il est possible que les fonctions du testicule ne soient pas complètement restaurées. Cependant, les jeunes patients après une orchidopexie sont examinés et suivent un traitement qui peut être efficace. L'issue est individuelle.
L'orchiopexie est une intervention chirurgicale, généralement ouverte. Des complications postopératoires sont donc toujours possibles. Après toute intervention chirurgicale, le site opératoire est enflammé et gonflé, des saignements peuvent survenir et le patient ressent des douleurs. Pendant l'intervention, le cordon spermatique, les vaisseaux sanguins et le testicule peuvent être endommagés. Les complications ultérieures incluent l'ischémie et l'atrophie du testicule, ainsi que son mauvais positionnement dans le scrotum.
Soins après la procédure
Après une opération ouverte, le patient passe entre une semaine et dix jours à l'hôpital chirurgical. Durant cette période, il est suivi par un personnel médical qualifié. Les pansements, le traitement des plaies et le traitement médicamenteux postopératoire sont prescrits par le médecin traitant et sont administrés sous la supervision d'infirmières. Le patient est autorisé à se lever le lendemain d'une opération classique. Il sort de l'hôpital après le retrait des points de suture, dans un état satisfaisant. La période de rééducation est de trois mois, durant laquelle le patient doit limiter son activité physique, éviter la natation en eau libre, les piscines et s'abstenir de saunas et de hammams.
L'orchiopexie laparoscopique réduit la durée d'hospitalisation et la période de rééducation. Les orifices cutanés sont obturés avec du ruban adhésif, une agrafe ou un ou deux points de suture. Aucun pansement professionnel n'est requis. Le patient sort le lendemain de l'opération. La durée des restrictions mentionnées ci-dessus est réduite à un mois. [ 8 ]
Avis
La plupart des mères de jeunes enfants ayant subi une chirurgie ouverte classique écrivent. En général, tout se passe bien pour elles, sans complications. On note une difficulté à récupérer après une anesthésie générale, la peur des médecins qui se blessent lors du changement des pansements, ce qui est naturel étant donné la petite taille des enfants.
Souvent, l'enfant, au réveil après une opération, se sent bien et commence à comprendre que la douleur ne se fait sentir que lors du changement de pansement le lendemain.
Selon les avis, les enfants sortent le lendemain d'une intervention chirurgicale ouverte. Ils viennent ensuite en ambulatoire pour les pansements et le retrait des points de suture.
En principe, tout le monde écrit immédiatement après l'opération, sous impression.
Les résultats à long terme sont rarement décrits, par exemple, trois ans après la chirurgie (il y avait un testicule hypertrophié), il n'a pas été retiré, il a été descendu dans le scrotum et maintenant il se développe normalement.
Certains se sont vu prescrire une hormonothérapie après l'opération, au cours de laquelle l'enfant a pris beaucoup de poids, mais après l'arrêt des médicaments, tout a été rétabli et le développement était normal.
Il n’existe aucun avis d’hommes adultes ayant subi une intervention chirurgicale dans leur petite enfance.