Expert médical de l'article
Nouvelles publications
névrite trigéminale
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Selon les recherches, la véritable névrite est en réalité un phénomène rare; même les lésions post-infectieuses sont davantage liées à des lésions neuroallergiques. Le terme « neuropathie » est un terme plus juste et plus moderne pour cette pathologie, de plus en plus utilisé aujourd'hui, car le mécanisme de développement de la maladie et la présence d'un processus inflammatoire ne sont généralement pas clairement établis. Cependant, la distinction entre « névrite et neuropathie » n'ayant pas encore été établie, le terme « névrite du nerf trijumeau » reste assez courant pour diagnostiquer cette lésion.
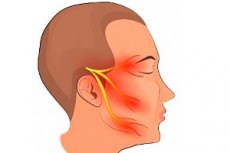
Un peu d'anatomie: le nerf trijumeau est également appelé mixte, car il possède des fibres sensitives et motrices. Ses trois branches principales (ophtalmique, maxillaire et mandibulaire) naissent du ganglion trijumeau, situé dans la région temporale, et se divisent en branches de plus en plus fines pour atteindre les récepteurs sensoriels de la peau, des muqueuses, des muscles et d'autres structures anatomiques du tiers antérieur supérieur de la tête et du visage. Les nerfs ophtalmique et maxillaire ne contiennent que des fibres sensitives; le nerf mandibulaire contient également des fibres motrices, assurant le mouvement des muscles masticateurs du même nom. La névrite du trijumeau est une inflammation d'un ou plusieurs processus périphériques de ses branches, c'est-à-dire externes, situés hors du cerveau. Elle se manifeste par une douleur atroce perturbant le rythme vital et parfois invalidante, une atteinte de l'innervation autonome avec perte de sensibilité de la zone affectée, une parésie et des modifications structurelles des fibres nerveuses.
Épidémiologie
Les statistiques de morbidité classent les lésions du nerf trijumeau comme une pathologie assez fréquente: de 40 à 50 personnes sur 100 000 souffrent de névralgie du trijumeau, dont deux femmes pour un homme. Cette affection est prédominante parmi les névralgies. Chaque année, deux à cinq personnes sur dix mille consultent pour la première fois un médecin en raison de douleurs le long du nerf trijumeau.
La pathologie secondaire représente environ 4/5 de tous les cas, le principal contingent de patients ayant plus de 50 ans. [ 1 ]
Causes névrite trigéminale
Le terme « névrite » désigne une inflammation des fibres nerveuses. Celles-ci présentent déjà des modifications anatomiques de la couche de myéline, du tissu conjonctif (interstitium) et des cylindres axiaux (prolongements des cellules nerveuses). Les agents infectieux – virus, bactéries, champignons – jouent généralement un rôle majeur dans le développement du processus inflammatoire. Chacun de nous souffre de maladies infectieuses aiguës, et presque tout le monde souffre d'infections chroniques latentes (caries, amygdalites, sinusites, herpès, etc.). L'inflammation du nerf trijumeau peut survenir secondairement à une maladie aiguë ou à l'exacerbation d'une infection chronique. Mais le plus souvent, on parle de ganglionévrite herpétique, probablement due à une irritation des neurones du ganglion de Gasser touchés par le virus de l'herpès.
Cependant, bien plus souvent, la douleur le long du nerf est causée par des processus inflammatoires et destructeurs, non pas tant au niveau des tissus des fibres nerveuses, mais plutôt au niveau des structures anatomiques adjacentes. La douleur est alors causée par la compression et l'irritation des fibres nerveuses par des vaisseaux et des tumeurs altérés à proximité, des lésions et des pathologies congénitales des structures crâniennes, qui, avec le temps, entraînent l'apparition de modifications dégénératives-dystrophiques du nerf (neuropathie). [ 2 ]
La névrite traumatique des parties périphériques du nerf trijumeau est assez fréquente. Les facteurs de risque sont assez banals. Un traumatisme direct du nerf et des tissus environnants peut survenir non seulement lors de fractures accidentelles des os de la face, mais aussi au cabinet dentaire. L'atteinte à l'intégrité des fibres nerveuses peut résulter d'extractions dentaires complexes, de la pénétration de matériau d'obturation au-delà de la racine de la dent lors du remplissage canalaire, de manipulations chirurgicales, d'anesthésies ou de prothèses.
Facteurs de risque
Les facteurs de risque de compression du nerf trijumeau sont les anomalies anatomiques liées aux canaux, aux ouvertures et aux vaisseaux le long de ses branches; les kystes, les néoplasmes bénins et malins; les blessures; les troubles métaboliques causés par des troubles digestifs, les pathologies endocriniennes et cardiovasculaires; la sclérose en plaques ou l'athérosclérose des artères cérébrales avec formation de plaques localisées à l'entrée de la racine du nerf trijumeau, l'hémorragie dans le bassin du tronc cérébral.
Parfois, les crises de douleur spécifiques, appelées tics douloureux, sont précédées d'une hypothermie sévère et d'un rhume.
Une névralgie chronique peut être le symptôme d'une inflammation nerveuse. Dans les cas avancés, avec troubles structurels et perte de sensibilité, on parle de stade névralgique.
Si l'examen diagnostique ne révèle aucune pathologie, la névralgie du trijumeau est considérée comme une maladie essentielle ou primaire, indépendante. En cas de pathologie vasculaire, de tumeur, de troubles métaboliques, de processus inflammatoire ou de traumatisme, la lésion nerveuse est interprétée comme secondaire (symptomatique).
Les névrites des petites branches périphériques du nerf trijumeau-alvéolaire sont plus fréquentes que les lésions inflammatoires des branches principales. Elles peuvent être provoquées par des maladies infectieuses, comme l'ostéomyélite, le rhume, des blessures accidentelles des os de la mâchoire, et sont aussi souvent la conséquence d'interventions dentaires.
Le nerf alvéolaire inférieur peut être endommagé lors de l'extraction des troisièmes molaires inférieures, lors du traitement d'une pulpite des prémolaires et des molaires de la mâchoire inférieure (lors du remplissage canalaire, une quantité excessive de matériau d'obturation peut se loger derrière l'apex de la dent), et parfois lors d'une anesthésie de conduction. Le nerf alvéolaire supérieur est endommagé suite à une sinusite chronique et à des interventions chirurgicales, une inflammation parodontale, une pulpite, des prothèses, une anesthésie, des blocages, une extraction dentaire (les branches alvéolaires innervant les canines et les deuxièmes prémolaires sont le plus souvent endommagées), etc. Une sensibilité alvéolaire alvéolaire supérieure est difficile à traiter, prend plusieurs mois et peut parfois être irrécupérable.
Les extractions complexes de dents dans la mâchoire supérieure peuvent entraîner une névrite du processus palatin antérieur du nerf, et dans la mâchoire inférieure – une neuropathie du nerf lingual ou buccal.
Pathogénèse
La pathogenèse de la névrite est multifactorielle. L'intégrité des structures nerveuses est affectée non seulement par un facteur mécanique dommageable direct, mais aussi par une intoxication, des troubles métaboliques et des transformations vasculaires. Si tout est clair concernant les lésions traumatiques des branches du nerf trijumeau, les autres théories restent hypothétiques. Plusieurs hypothèses, fondées sur des données cliniques, existent quant à sa nature, mais elles ne sont pas confirmées de manière fiable. L'une des versions les plus courantes est l'hypothèse selon laquelle une lésion d'une branche du nerf à un endroit précis entraîne une lésion locale des gaines de myéline. Les fibres nerveuses sont « exposées », générant des ondes d'excitation ectopiques (influx) à cet endroit, provoquant des crises de douleur (théorie périphérique). Une situation prolongée entraîne des lésions plus profondes, la formation d'un foyer douloureux et des troubles de la sensibilité.
Une autre hypothèse, basée sur le fait que le médicament de choix pour le traitement de la névralgie est l'anticonvulsivant carbamazépine, considère l'origine centrale de la douleur et de la névralgie elle-même comme une maladie similaire à l'épilepsie partielle.
Symptômes névrite trigéminale
Les symptômes de la névrite du trijumeau comprennent une douleur d'intensité variable, souvent moins aiguë que celle d'une névralgie pure, mais persistante. Ils peuvent être paroxystiques et persistants. On observe toujours un affaiblissement ou une perte de sensibilité dans les zones affectées, et si les fibres motrices de la troisième branche sont atteintes, on observe également des troubles moteurs.
La douleur dans la névrite du trijumeau est ressentie dans la grande majorité des cas d'un seul côté. Les lésions du côté droit sont 2,5 fois plus fréquentes, bien que le nerf soit apparié et situé symétriquement à gauche et à droite. Une douleur bilatérale n'est pas typique, mais un tel cas ne peut être exclu. Parfois, les patients se plaignent que l'influx douloureux est transmis à l'index de la main gauche. En général, une seule branche du nerf trijumeau est touchée: la douleur est ressentie dans la zone de son innervation autonome, et la sensibilité profonde et superficielle peut être altérée.
Au plus fort d'une crise de douleur, certains patients remarquent des contractions des muscles du visage (tic) ou des muscles masticateurs (trismus).
La névrite de la première branche du nerf trijumeau, la branche ophtalmique, est beaucoup moins fréquente que celle des deux autres branches. Elle émerge du ganglion temporal vers le haut, se situe dans l'épaisseur de la paroi latérale du sinus caverneux (au-dessus des sourcils) et pénètre dans l'orbite, après avoir bifurqué en la branche ophtalmique elle-même et la branche tentorielle, qui rejoint la tente du cervelet. Dans l'orbite, une partie du nerf se divise en trois autres branches: la branche frontale, la branche lacrymale et la branche nasociliaire, qui se ramifient ensuite. La première branche du nerf trijumeau innerve la peau du front et environ un tiers de la surface frontale de la tête sous la ligne des cheveux, les méninges correspondantes, la peau et la muqueuse de la paupière supérieure, le globe oculaire, les glandes lacrymales, le sommet de l'arête du nez et la muqueuse du plafond nasal, ainsi que les sinus frontaux et ethmoïdaux. Le syndrome douloureux se manifeste le long de la branche, à tout point d'innervation où le nerf est affecté. Selon la localisation de la lésion, la partie supérieure de la tête, le sommet du crâne et le visage, la région oculaire, le dos et les fosses nasales peuvent être douloureux. On peut également observer un larmoiement, un écoulement nasal muqueux, une perte de l'odorat et une sensation d'engourdissement. Le patient peut présenter une altération du réflexe de fermeture des paupières: lorsqu'il frappe le bord interne de l'arcade sourcilière avec un marteau (réflexe orbiculaire) et/ou lorsqu'il touche la surface de la cornée (réflexe cornéen). [ 3 ]
La névrite de la deuxième branche du nerf trijumeau, le maxillaire, se manifeste par une douleur dans la partie triangulaire de la joue, située sous l'œil. Les apex du triangle conditionnel de localisation de la douleur se situent au niveau des tempes, de la partie supérieure de l'aile du nez et sous le milieu de la lèvre supérieure. Les branches de ce nerf sont nombreuses: les plus importantes sont méningées, infra-orbitaires et zygomatiques, elles-mêmes divisées en branches plus petites qui innervent la dure-mère au niveau de la fosse crânienne moyenne, du coin externe de l'œil, de la peau et des muqueuses de la paupière inférieure, du nez, du sinus maxillaire, de la partie supérieure de la joue, de la lèvre supérieure, de la mâchoire et des dents. La sortie externe de la deuxième branche du nerf trijumeau est le canal infra-orbitaire. La branche maxillaire est la plus souvent touchée. La douleur et l'hypoesthésie (paresthésie) peuvent s'accompagner de larmoiement, d'écoulement nasal et de salivation.
La névrite de la branche inférieure du nerf trijumeau se manifeste par une douleur localisée au niveau des tempes, le long de l'arrière du visage, de la partie inférieure des joues et de la partie frontale (le menton). La douleur peut être ressentie dans l'oreille, la langue et la mâchoire inférieure. Cette branche sort du crâne par l'ouverture mentonnière de la mâchoire inférieure, puis, par le centre, sous les quatrième et cinquième dents inférieures. La troisième branche inférieure contient des fibres nerveuses sensitives qui innervent la surface cutanée de l'arrière du visage, de la partie inférieure des joues et de la partie antérieure du menton, les muqueuses correspondantes, les structures de la mâchoire inférieure (gencives, dents), les deux tiers de la langue à partir de son extrémité, et des fibres motrices qui innervent les muscles masticateurs, dont la lésion entraîne une paralysie partielle. Elle se manifeste par un affaiblissement des muscles lors de la mastication, une asymétrie de l'ovale facial, un affaissement unilatéral de la mâchoire inférieure et une altération du réflexe mentonnier (fermeture réflexe des lèvres lors d'un coup de marteau). Une parésie (paralysie) du muscle temporal est associée à une dépression visuellement perceptible de la fosse temporale. [ 4 ]
Outre les neuropathies des trois branches principales du nerf trijumeau, les lésions de ses branches plus petites innervant les dents et l'inflammation des nerfs alvéolaires, inférieurs et supérieurs, sont importantes sur le plan clinique. Les principales manifestations cliniques de ces lésions sont la douleur et une diminution (absence totale) de toute sensibilité de la gencive correspondante, de la muqueuse adjacente de la joue et de la lèvre. L'excitabilité électrique de la pulpe dentaire dans la zone affectée est sensiblement réduite, voire totalement absente. Au stade aigu, une parésie et un trismus des muscles masticateurs du côté atteint peuvent être observés.
La névrite du nerf mentonnier, branche terminale du nerf alvéolaire inférieur, est assez rare. La zone de localisation du trouble de la sensibilité couvre la lèvre inférieure et le menton.
La névrite du nerf lingual a une importance pratique. Les sensations altérées (diminution de la sensibilité tactile et absence de douleur, brûlures, picotements, douleurs) sont localisées dans la région des deux tiers antérieurs de la moitié correspondante de la langue. Elle peut être isolée ou associée à une neuropathie du processus alvéolaire inférieur du nerf.
La névrite du nerf buccal est indolore; seule une hypo- ou une anesthésie est observée au niveau de la face interne de la joue et du coin correspondant de la bouche. Les lésions isolées sont presque rares; en règle générale, le processus alvéolaire inférieur du nerf est également touché.
La névrite herpétique du nerf trijumeau se développe en cas de lésions du ganglion trijumeau (Gasserov, trijumeau) causées par le virus de l'herpès simplex de type 1, ainsi que par le virus varicelle-zona. La ganglionévrite, lésion des cellules nerveuses du ganglion trijumeau (nœud), se manifeste par une douleur aiguë et une éruption herpétique caractéristique au niveau de la zone d'innervation, le plus souvent d'une branche du nerf trijumeau, beaucoup plus rarement simultanément. Elle s'accompagne d'un gonflement du côté affecté du visage et de douleurs localisées à trois points de sortie du nerf trijumeau.
Si le virus de l'herpès s'est propagé à la branche maxillaire ou mandibulaire, l'éruption herpétique apparaît, lors de l'exacerbation, non seulement à la surface de la peau du visage, mais aussi à l'intérieur, sur les muqueuses de la moitié correspondante du palais dur et mou, du palais mou, des gencives et des joues. La muqueuse des voies nasales peut souvent être exempte d'éruptions cutanées, mais ce n'est pas obligatoire. Les branches qui assurent l'innervation des muqueuses peuvent être plus touchées que la peau. L'éruption est alors plus abondante sur les surfaces internes. L'inverse peut également se produire.
On distingue la forme oculaire de la ganglionévrite du trijumeau (4 % des cas): l'infection se propage à la première branche du nerf trijumeau. Cette forme se manifeste par une conjonctivite et une kératite herpétiques, généralement accompagnées d'ulcérations. Le symptôme de Hutchinson, lorsque des vésicules herpétiques sont observées sur les ailes ou le bout du nez, indique l'apparition de complications: inflammation de la cornée, de l'iris, de l'épisclère ou du nerf optique, suivie d'une atrophie.
Une douleur dans la zone d’innervation de toutes les branches à la fois peut également indiquer une lésion des racines sensorielles du nerf trijumeau à l’entrée du tronc cérébral.
Formes
Il n'existe pas de classification spécifique de la névrite du trijumeau. On distingue les lésions périphériques lorsque la sensibilité, profonde ou superficielle, est altérée le long d'une ou de plusieurs branches plus petites (névrite des nerfs alvéolaires). On parle également de névrite typique.
Et une pathologie totale (atypique), lorsque toute la moitié de la tête et du cou sont douloureuses. Une pathologie bilatérale est extrêmement rare.
La localisation et la nature de la douleur varient d'un patient à l'autre, car l'emplacement des branches peut varier d'une personne à l'autre. De plus, les zones d'innervation des branches du nerf trijumeau se chevauchent.
Selon l'origine de la pathologie, on distingue une maladie indépendante - névralgie essentielle (primaire, idiopathique), lorsque la cause de la douleur ne peut être déterminée, et symptomatique (secondaire).
Complications et conséquences
Le stade névritique de la névralgie est déjà une complication en soi, car les crises de douleur s'accompagnent d'une perte de sensibilité et d'une parésie, indiquant des lésions des fibres nerveuses.
De plus, un patient souffrant de douleurs chroniques et cherchant à éviter une crise développe un comportement dit protecteur. Par exemple, il mastique principalement avec la partie saine de sa bouche, évite certains mouvements et certaines postures, ce qui affecte les muscles du côté douloureux et entraîne des modifications dégénératives.
Dans ce contexte, non seulement des changements physiques apparaissent, mais aussi des pathologies mentales: une phobie se développe souvent. Le patient, constamment en attente d'une attaque, devient anxieux et irritable, et préfère souvent l'isolement volontaire, ce qui conduit à la progression du trouble mental.
Des complications peuvent survenir au niveau des vaisseaux voisins (troubles trophiques), des nerfs facial, optique et auditif. La maladie devient chronique et sa guérison complète est déjà problématique. Une consultation tardive peut entraîner une paralysie partielle des muscles faciaux, par exemple un affaissement du coin de la bouche ou de la paupière du côté atteint (ptosis), un appauvrissement des expressions faciales, une incoordination des mouvements de différents groupes de muscles faciaux (ataxie) et une baisse de la vision et/ou de l'audition.
En cas d'évolution prolongée de la névrite du trijumeau, celle-ci peut se compliquer d'un hématome cérébelleux.
Bien que la maladie ne représente pas une menace immédiate pour la vie, sa qualité en souffre grandement.
Diagnostics névrite trigéminale
Les plaintes de douleurs faciales intenses, de perte de sensibilité et de dysfonctionnement des muscles de la mâchoire nécessitent un examen complet du patient. Outre un examen physique et un interrogatoire, le médecin prescrit un bilan sanguin clinique et biochimique, ainsi que des tests de dépistage du virus de l'herpès. Il s'agit généralement d'une réaction en chaîne par polymérase, d'un dosage immunoenzymatique ou d'une réaction d'immunofluorescence. Selon la maladie sous-jacente suspectée, des analyses de glycémie, des dosages d'auto-anticorps, etc., peuvent être prescrites.
Le patient est nécessairement examiné pour la présence de maladies odontogènes, de pathologies des organes visuels et ORL, et une consultation avec un neurochirurgien, un chirurgien maxillo-facial et d'autres spécialistes est prescrite si nécessaire.
Diagnostic instrumental classique: la radiographie et l’imagerie par résonance magnétique sont les méthodes les plus instructives pour visualiser les structures osseuses et les tissus mous. Des examens complémentaires peuvent inclure l’électroencéphalographie, l’électroneuromyographie, la tomodensitométrie, l’échographie, la ponction rachidienne et d’autres examens selon le facteur étiologique suspecté de la névrite. [ 5 ]
Diagnostic différentiel
Le diagnostic différentiel est effectué avec le glaucome (avec cette maladie, une douleur aiguë est ressentie dans la zone d'innervation de la branche ophtalmique du nerf trijumeau); la sinusite; la sinusite maxillaire; les formations calculeuses dans les glandes salivaires; la subluxation de l'articulation temporo-mandibulaire; les néoplasmes dans la zone du ganglion trijumeau et le long des branches nerveuses; la tendinite temporale; les trigéminismes - douleur reflétée dans les maladies des organes internes; processus pathologiques affectant les dents et la mâchoire.
La névrite et la névralgie du trijumeau font partie du même processus. Lorsqu'on parle de névralgie « pure », on parle de douleur paroxystique aiguë d'origine neurogène, non soulagée par les analgésiques disponibles. Les accès douloureux sont généralement brefs, de quelques secondes à deux minutes, avec un début et une fin bien définis. Entre ces accès, dits réfractaires, le patient se sent comme d'habitude, sans symptômes neurologiques. Les crises douloureuses typiques surviennent soudainement et se répètent fréquemment (30 à 40 fois par jour), empêchant parfois le patient de reprendre ses esprits. Une crise douloureuse est souvent déclenchée par une irritation de la zone affectée (facteur déclenchant): mastication, toux, palpation, changement de température ambiante, par exemple, le passage du patient d'une rue en hiver à une pièce chauffée. Ces douleurs sont appelées « douleurs déclenchantes ». De plus, une crise de névralgie du trijumeau chez certaines personnes survient à la suite d'une forte anxiété, du stress, de la consommation d'aliments et de boissons stimulants: aliments épicés, alcool, café et autres stimulants du système nerveux.
Les zones gâchettes (algogéniques) les plus fréquentes sont la zone située au-dessus du sourcil, le coin interne de l'œil, l'arête et le dessous du nez, la pointe externe de l'aile du nez, la commissure des lèvres, la face interne des joues et les gencives. Un léger contact sur l'une de ces zones peut provoquer une crise de douleur. Généralement, une irritation aiguë et intense de la zone gâchette peut faire cesser la crise. La période aiguë peut s'accompagner d'hypersalivation, d'une transpiration accrue, d'un écoulement nasal et de larmoiements. Il est réconfortant de constater que la nuit, pendant le sommeil, la névralgie du trijumeau ne gêne généralement pas, mais de nombreuses personnes ne peuvent pas dormir du côté douloureux.
Des caractéristiques comportementales spécifiques sont observées chez les personnes atteintes de névralgie du trijumeau: lors d'une crise, le patient se fige en silence, frottant souvent la zone douloureuse de son visage avec sa main. Il ne crie pas, ne se plaint pas et ne pleure pas, malgré une douleur intense et atroce. Il est accessible et répond aux questions par monosyllabes.
Névralgie: la douleur le long du nerf peut être la manifestation d'un processus inflammatoire du tissu nerveux, de modifications structurelles du tronc nerveux. On parle alors de névrite. L'inflammation du nerf se manifeste cliniquement non seulement par des douleurs, mais aussi par des symptômes de dysfonctionnement: diminution du volume musculaire, diminution de la force musculaire, hypoesthésie ou anesthésie, diminution ou perte des réflexes. La nature de la douleur au stade névritique change également: elle devient lancinante et souvent constante. Cela indique une négligence du processus et des difficultés thérapeutiques à venir.
Qui contacter?
Traitement névrite trigéminale
Le traitement de la névrite du trijumeau est complexe. L'assainissement de la cavité buccale et l'élimination de l'inflammation des fosses nasales, si détectée, sont obligatoires, et toute pathologie somatique doit être corrigée si elle est présente. Le traitement direct se limite à la suppression des crises douloureuses, à la prévention de leurs récidives et, si possible, à la restauration de la sensibilité et de la structure des fibres nerveuses. [ 6 ]
En cas de lésion du ganglion trijumeau et des branches principales du nerf trijumeau, l'effet analgésique est assuré par des anticonvulsivants. Le médicament de choix est la carbamazépine. Son efficacité est observée chez 70 % des patients souffrant de névralgie du trijumeau. La douleur disparaît généralement le deuxième ou le troisième jour suivant le début du traitement. Le traitement par carbamazépine est débuté à faible dose. Le premier jour, une double dose de 100 à 200 mg est prescrite. Chaque jour, le patient prend 100 mg de plus. La dose quotidienne est augmentée jusqu'à disparition de la douleur grâce à une administration plus fréquente. La dose maximale quotidienne est de trois à quatre fois 200 mg. Une fois la douleur soulagée, la dose est progressivement réduite de 100 mg par jour, jusqu'à la dose minimale efficace. La durée moyenne du traitement est de trois à quatre semaines.
Certains patients bénéficient de l'acide valproïque. Le traitement débute par une dose quotidienne de 3 à 15 mg, répartie en deux prises. On suppose que la dose peut être augmentée de 5 à 10 mg par kilogramme de poids corporel par semaine, sans dépasser 3 g par jour.
Les médicaments de deuxième intention comprennent les relaxants musculaires à action centrale, le baclofène et la tizanidine, ainsi que les antidépresseurs tels que l’amitriptyline.
Les doses de myorelaxants sont choisies de manière empirique afin d'éviter une baisse du tonus musculaire au point d'entraîner des troubles moteurs. Le baclofène est administré à raison de 2 à 5 mg trois fois par jour, puis progressivement augmenté tous les trois jours jusqu'à la dose minimale efficace. La dose quotidienne ne doit pas dépasser 60 à 75 mg. Le baclofène est ensuite arrêté et la dose progressivement réduite.
La tizanidine est administrée à raison d'une gélule par jour. En règle générale, deux gélules suffisent pour soulager la douleur. La dose est augmentée tous les trois à sept jours. Dans certains cas, quatre gélules sont nécessaires.
L'amitriptyline est initialement prise à raison de 25 à 50 mg avant le coucher, puis la fréquence d'administration est augmentée à trois et la dose du médicament elle-même jusqu'à 150 mg sur cinq à six jours. Si l'effet thérapeutique ne se manifeste pas dans les deux semaines, la dose est alors augmentée à 300 mg/jour, la majeure partie étant prise avant le coucher. Une fois la douleur disparue, revenez progressivement à la posologie d'entretien initiale. Le traitement peut être prolongé, mais ne doit pas dépasser huit mois.
Dans les cas graves, lors du traitement hospitalier, des anticonvulsivants, des relaxants musculaires et des antidépresseurs peuvent être prescrits par voie intraveineuse ou par perfusion.
En cas d'infections bactériennes (sinusite, sinusite maxillaire, ostéomyélite, infections dentaires), des perfusions intraveineuses d'hécaméthylènetétramine, qui possède le spectre d'activité antibactérienne nécessaire, sont recommandées.
Des antihistaminiques sont également prescrits, de préférence sédatifs (diphenhydramine, suprastine). Ils renforcent l'effet des analgésiques et des antidépresseurs. Des agents biotoniques sont prescrits: extrait d'aloès; en cas d'atrophie musculaire sévère, acide adénosine triphosphorique, blocages alcool-novocaïne, et autres médicaments selon les symptômes.
En cas de récidive de névralgie du trijumeau, des injections uniques de phénytoïne sont efficaces. La dose est calculée à raison de 15 mg par kilogramme de poids du patient. L'intervention dure deux heures.
Les analgésiques non narcotiques n'ont pas l'effet escompté, sauf en cas de névrite neurostomatologique (atteinte des nerfs alvéolaires). De plus, la volonté de soulager rapidement une crise douloureuse avec une dose importante de médicament peut entraîner l'apparition d'un effet secondaire tel qu'un syndrome de toxicomanie. Ceci s'applique également à la prise de comprimés. L'utilisation locale d'un médicament du même groupe, le diméthylsulfoxyde, plus connu sous le nom de dimexide, pour la névrite du trijumeau, s'est avérée efficace. Ce traitement est très simple et peut être réalisé à domicile. De plus, comparé aux médicaments mentionnés ci-dessus, il est absolument sûr, car les effets secondaires de l'application locale sont minimes.
Des compresses contenant du dimexide pour la névrite du nerf trijumeau sont appliquées sur la peau du visage aux points de sortie des branches affectées - appliquez simplement une serviette imbibée d'une solution préparée à partir d'un mélange de dimexide avec de la lidocaïne ou de la novocaïne sur cette zone pendant 20 à 30 minutes.
Pour préparer une solution pour compresse, vous devez acheter en pharmacie un flacon d'une solution standard de diméthylsulfoxyde à 98 % et une solution à 2 % d'un anesthésique (lidocaïne ou novocaïne). Avant de commencer le traitement, il est nécessaire de tester la sensibilité à chacun des ingrédients: humidifiez un tampon avec la solution et appliquez-le sur la peau. L'apparition d'une éruption cutanée, de rougeurs et de démangeaisons au point d'application indiquera l'impossibilité d'utiliser cette méthode. De plus, le dimexide est un conducteur important. Cinq minutes après le début de l'application, il est détecté dans le sérum sanguin. Par conséquent, les femmes enceintes, les personnes atteintes de glaucome, de cataracte, de dysfonctionnement hépatique, rénal ou cardiaque grave, ou de pathologies vasculaires, doivent éviter tout traitement par compresses de dimexide. En règle générale, il est préférable de consulter un médecin avant tout traitement. [ 7 ]
En l'absence de contre-indications, préparez une solution, c'est-à-dire mélangez du dimexide avec l'un des anesthésiques selon les proportions suivantes: 1:9 (une part de dimexide pour neuf parts d'anesthésique), 1:5 ou 3:10. Choisissez le ratio des ingrédients en fonction de l'intensité de la douleur: plus la douleur est intense, plus la solution sera concentrée. Prenez une compresse de gaze, trempez-la dans la solution préparée et essorez-la, sans la sécher, mais en évitant qu'elle ne coule. Appliquez-la au point de sortie de la branche affectée sur la surface du visage: la première est l'échancrure supra-orbitaire, située juste au-dessus du sourcil, à environ un centimètre de son origine; la deuxième est le canal infra-orbitaire; la troisième est l'ouverture mentonnière de la mâchoire inférieure, située sous les quatrième et cinquième dents inférieures à partir du centre. Couvrez d'un film alimentaire et d'une petite serviette éponge par-dessus. Allongez-vous avec une compresse pendant environ une demi-heure. L'intervention doit être effectuée deux à trois fois par jour (selon l'intensité de la douleur). La durée du traitement est de 10 à 15 jours.
La vitaminothérapie est indiquée dans le cadre d'un traitement complexe des névralgies essentielles et symptomatiques. Dès les premiers jours de traitement, on prescrit principalement des vitamines B, connues pour leur effet neuroprotecteur, ainsi que de l'acide ascorbique et de la vitamine D.
Les vitamines du groupe B (B1, B2, B3, B6, B12) sont des catalyseurs des réactions du métabolisme intermédiaire des fibres nerveuses et possèdent une activité analgésique, notamment la vitamine B12 (cyanocobalamine). Sa carence entraîne une démyélinisation des fibres nerveuses. Selon les observations des cliniciens, une série d'injections intramusculaires de cette vitamine soulage significativement la douleur et améliore l'état général du patient.
Des études cliniques ont démontré le rôle des vitamines B dans la normalisation du système nerveux à tous les niveaux, réduisant l'inflammation et la douleur. Elles participent aux processus métaboliques, contribuent au renforcement des gaines de myéline des fibres nerveuses, des cylindres axiaux et des tissus conjonctifs, préservent leur intégrité et peuvent ainsi contribuer à restaurer l'innervation altérée et à normaliser la transmission de l'influx nerveux. Les médicaments complexes en comprimés sont privilégiés, mais des formes injectables et une électrophorèse vitaminée peuvent également être prescrites.
La physiothérapie est indiquée aussi bien en période aiguë de névrite que pour prévenir les rechutes. En cas de crise, des traitements thermiques sont prescrits. L'irradiation ultraviolette de la moitié affectée du visage et la luminothérapie par rayons infrarouges (lampe Sollux) sont indiquées. Une exposition thermique modérée à l'aide d'une compresse chauffante électrique peut être utile. [ 8 ]
La thérapie diadynamique est largement utilisée. Le traitement par impulsions de courant continu a un effet analgésique et anti-inflammatoire prononcé. En période aiguë, des procédures quotidiennes sont prescrites; deux ou trois cures de dix jours espacées d'une semaine sont recommandées. Grâce aux courants diadynamiques, des médicaments sont administrés: un anesthésique local, la procaïne ou la tétracaïne, et de l'adrénaline, qui contribue à un soulagement rapide de la douleur.
On utilise également des ultrasons et des faisceaux laser sur les points de sortie des branches du nerf trijumeau, des courants sinusoïdaux modulés et l'électrophorèse médicamenteuse (pour les douleurs de déclenchement, par la méthode endonasale avec procaïne et vitamine B1). Le traitement de la névrite du nerf trijumeau est réalisé par des effets ponctuels sur la moitié affectée du visage, aux points de sortie de ses branches, sous le lobe de l'oreille, au niveau du col cervical et sur la face palmaire de la phalange du pouce de la main correspondante.
La thérapie par l'exercice pour la névrite du trijumeau consiste en des exercices faciaux et permet de restaurer la mobilité de la partie affectée de la mâchoire, d'améliorer le trophisme et de normaliser les réflexes. Le massage est prescrit dans le même but.
Dans les traitements complexes, la réflexologie occupe une place particulière. Chez certains patients, l'acupuncture permet une guérison complète sans médicament.
En outre, comme méthodes de traitement supplémentaires et dans le but de prévenir les rechutes, on prescrit la fangothérapie, les applications d'ozokérite et de paraffine, les bains de radon, de mer et de sulfure.
Remèdes populaires
La médecine officielle nie la possibilité de guérir l'inflammation du nerf trijumeau par des méthodes traditionnelles. Bien sûr, s'il est nécessaire de resceller un canal dentaire, un tel traitement a peu de chances d'être efficace. Dans d'autres cas, lorsque des interventions radicales ne sont pas nécessaires, selon les patients eux-mêmes, les remèdes traditionnels sont plus rapides et plus efficaces. De plus, ils n'entraînent pas d'effets secondaires graves. Cette maladie n'est pas de celles où tout retard est fatal; vous pouvez donc commencer à vous soigner presque immédiatement grâce aux remèdes traditionnels, ce qui n'exclut pas une consultation médicale. Après tout, les douleurs faciales peuvent avoir diverses causes.
Commençons par les recettes les plus simples pour soulager la douleur. Selon ceux qui les ont essayées, elles soulagent la douleur immédiatement, et non au deuxième ou troisième jour comme la carbamazépine.
- Prenez une vieille théière, mettez-y cinq gousses d'ail coupées en gros morceaux (2-3). Versez de l'eau bouillante et respirez par le nez du côté affecté jusqu'à ce que la douleur disparaisse. Au début, plusieurs interventions de ce type sont efficaces. La douleur disparaît et ne revient pas. Ces interventions sont pratiquées lorsque cela est nécessaire pour soulager la douleur.
- Prenez un œuf dur fraîchement cuit, épluchez-le, coupez-le en deux et appliquez-le sur les points douloureux les plus intenses. Une fois les moitiés d'œuf refroidies sur votre visage, la douleur disparaîtra pour longtemps.
- Appliquez une feuille fraîchement cueillie de géranium domestique sur la zone où la douleur survient (elle a un effet anti-inflammatoire). [ 9 ]
- Vous pouvez appliquer du jus de radis noir sur les zones douloureuses de votre visage ou appliquer du raifort râpé enveloppé dans une compresse. Ces substances ont un effet irritant local, c'est-à-dire qu'elles stimulent la circulation sanguine à la surface de la peau. Activer le flux sanguin dans la bonne direction, comme le montre la pratique, permet de normaliser l'état.
- Il est également conseillé de lubrifier la peau du visage avec de l'huile de sapin, au besoin, au niveau des zones douloureuses. Trois jours de traitement suffiront à soulager durablement la douleur.
- Procédure de contraste: frottez les zones douloureuses avec un morceau de glace, puis massez-les jusqu'à ce qu'elles soient chaudes. Au cours d'une même procédure, vous devez effectuer trois frottements puis massages.
Les plantes médicinales jouent un rôle important en médecine traditionnelle. Une décoction de menthe soulage la douleur: versez une cuillère à soupe de menthe dans un verre d'eau bouillante et laissez mijoter au bain-marie pendant 10 minutes. Laissez infuser jusqu'à environ 40 °C, filtrez, divisez en deux et buvez matin et soir. La deuxième portion doit être légèrement réchauffée.
Une infusion d'achillée millefeuille est préparée dans la même proportion et bue tout au long de la journée en trois à cinq prises.
Il est recommandé de se rincer la bouche avec une infusion de camomille (une cuillère à café d'herbe sèche écrasée par verre d'eau) pour les problèmes neurodentaires.
Homéopathie
Le traitement homéopathique est souvent efficace lorsque la médecine conventionnelle échoue. Il doit être réalisé par un homéopathe professionnel, son succès est alors garanti. La pharmacie homéopathique dispose d'un vaste arsenal pour traiter les névrites.
En cas de lésion des deuxième et troisième branches du nerf trijumeau, des processus alvéolo-mandibulaires et du nerf buccal, l'utilisation d'Aconit peut être efficace. Elle se caractérise par une douleur intense, provoquant anxiété et peur chez le patient, une parésie, des contractions convulsives des muscles de la zone affectée et une perte de sensibilité. L'Aconit soulage efficacement les douleurs d'origine inflammatoire. En cas d'hyperémie de la partie affectée du visage, il est pris en alternance avec de la Belladone, en cas de traumatisme, avec de l'Arnica. Les problèmes neurostomatologiques sont bien soulagés par une association avec de la Bryonia. Ces mêmes médicaments conviennent dans certains cas en monothérapie de la névrite du trijumeau.
En cas de lésion droite de la première branche, on utilise du Chelidonium. En cas de complications touchant les organes de la vision, quel que soit le côté, le Quininum sulphuricum peut être efficace.
On utilise également du Coffea, du Hypericum, de l'Ignatia et d'autres médicaments. Seul un médecin peut prescrire un traitement précis après avoir étudié les antécédents médicaux et les préférences du patient. Dans ce cas, le succès est garanti, et ce, assez rapidement.
Traitement chirurgical
Si le traitement conservateur est inefficace, s’il existe une intolérance aux médicaments ou leurs effets secondaires graves, la question de l’intervention chirurgicale se pose.
La neurochirurgie moderne dispose de nombreuses méthodes de traitement chirurgical doux. Actuellement, les suivantes sont utilisées:
- à la libération microchirurgicale de la section nerveuse sortant du tronc cérébral;
- opérations de destruction par perforation;
- section partielle d'un nerf sensoriel ou son blocage périphérique en enlevant une partie et en le remplaçant par du muscle ou du tissu fascial.
La neuroectomie est réalisée à l’aide de méthodes douces utilisant des températures ultra-basses (cryodestruction), des températures ultra-élevées (diathermocoagulation) et des radiations à haute fréquence.
Le traitement au laser de la névrite du trijumeau est une voie prometteuse. La dissection ou l'ablation d'une partie de la racine nerveuse au laser garantit l'absence de contact direct avec le sang, ainsi qu'une cicatrisation et une récupération rapides.
La prévention
La principale mesure préventive est l'assainissement rapide de la cavité buccale, pour lequel il est nécessaire de consulter régulièrement (une fois tous les six mois) le dentiste afin de prévenir le développement de pulpite et l'ablation des nerfs.
Il est également recommandé de ne pas négliger les autres maladies chroniques, de bien manger, d'essayer d'éviter les blessures accidentelles au visage et l'hypothermie, de mener une vie saine et de renforcer le système immunitaire.
Si vous ressentez une douleur au niveau du visage, vous devez vous faire examiner et en découvrir la cause, plutôt que de prendre des analgésiques et d’espérer que la douleur disparaisse d’elle-même.
Prévoir
Avec un diagnostic et un traitement précoces, le pronostic est favorable. Il est généralement possible de guérir la névrite par des méthodes conservatrices. Cependant, chaque cas est particulier.

