Expert médical de l'article
Nouvelles publications
Dermatillomania
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
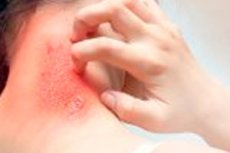
La dermatillomanie, également appelée déchirure trophique de la peau ou trouble exfoliatif, est un trouble mental dans lequel une personne frotte, gratte ou arrache la peau de son corps, consciemment ou non. Ce comportement peut entraîner des lésions cutanées, voire des ulcères et des infections. Ce trouble appartient à un groupe de troubles appelés troubles corporels (ou troubles dysmorphiques corporels), où la personne est très préoccupée par son apparence physique et s'attache à repérer et à éliminer la moindre imperfection cutanée.
Les personnes souffrant de dermatillomanie peuvent ressentir une anxiété intense, de la honte et des étourdissements liés à leur comportement. Ce trouble nécessite souvent une aide professionnelle, comme une psychothérapie, pour aider la personne à gérer ses actes et à faire face aux aspects psychologiques du trouble.
Le traitement peut inclure une thérapie cognitivo-comportementale (TCC), des médicaments et le soutien de professionnels de la santé mentale.
Causes ng dermatillomania
Les causes de la dermatillomanie peuvent être multiples et inclure des facteurs physiologiques et psychologiques. Voici quelques causes possibles:
- Stress et anxiété: La dermatillomanie peut être associée à une augmentation du stress et de l’anxiété. Les activités ciblant les lésions cutanées peuvent être un moyen de soulager le stress ou d’atténuer l’anxiété.
- Perfectionnisme: Les personnes enclines au perfectionnisme peuvent s’inquiéter des moindres imperfections de leur peau et ressentir un fort désir de les éliminer.
- Habitude: La dermatillomanie peut devenir une habitude, comme d’autres comportements compulsifs. Les comportements répétitifs peuvent s’aggraver avec le temps.
- Facteurs génétiques: Dans certains cas, la dermatillomanie peut avoir une prédisposition génétique si les membres de la famille ont également des antécédents de problèmes similaires.
- Facteurs neurochimiques: Certaines études ont établi un lien entre la dermatillomanie et des changements neurochimiques dans le cerveau, notamment des changements dans les niveaux de neurotransmetteurs tels que la sérotonine.
- Assurance en soi: Les personnes atteintes de dermatillomanie peuvent ressentir de la satisfaction ou du soulagement après avoir gratté ou tiré la peau, même si cela provoque une douleur physique.
- Estime de soi et image corporelle: Une faible estime de soi et des perceptions négatives de son propre corps peuvent être associées à la dermatillomanie, car les personnes peuvent se sentir mieux dans leur peau lorsque leur peau est « meilleure ».
- Événements traumatiques: Parfois, la dermatillomanie peut être liée à des événements traumatiques passés ou à un traumatisme psychologique.
- Troubles psychiatriques: La dermatillomanie peut être accompagnée d’autres troubles psychiatriques tels que la dépression, l’anxiété ou les troubles du contrôle perturbateur.
Symptômes ng dermatillomania
Les symptômes de la dermatillomanie peuvent inclure les suivants:
- Grattage, raclage, traction, déchirure ou autres actions excessives visant à endommager la peau.
- Tentatives répétées et incontrôlées pour éliminer les moindres imperfections de la peau telles que l'acné, les cicatrices, les desquamations ou les imperfections.
- Dépendance à l’acte de gratter ou de donner des coups de pied, qui peut être similaire à la dépendance aux drogues ou à l’alcool.
- Exécuter ces actions consciemment ou inconsciemment, même en présence de douleur physique ou psychologique.
- Augmentation de l’anxiété et du stress associés à la dermatillomanie.
- Dommages à la peau, pouvant entraîner des ulcères, des infections, des cicatrices et d’autres problèmes.
- La tendance à cacher les lésions cutanées aux autres par honte.
- Aucune satisfaction à l’acte de se gratter ou de donner des coups de pied, mais plutôt un sentiment de soulagement par la suite.
- L’impact de la dermatillomanie sur la vie quotidienne, les relations sociales et le bien-être psychologique.
Formes
La dermatillomanie peut prendre différentes formes et manifestations selon les caractéristiques individuelles du patient. Voici quelques exemples:
- Grattage cutané: Le patient se gratte la peau de manière répétée avec ses ongles ou des objets pointus. Cela peut entraîner des lésions cutanées, des abrasions et des ulcères.
- Abrasion cutanée: le patient enlève la couche superficielle de la peau en l'abrasant avec ses ongles ou d'autres objets pointus. Cela peut entraîner la formation de plaies profondes.
- Pression cutanée: le patient appuie ou frotte la peau à plusieurs reprises pour tenter de la « nettoyer » de défauts imaginaires.
- Manipulation des cheveux: Certaines personnes atteintes de dermatillomanie peuvent également manipuler leurs cheveux en les arrachant, en les enroulant autour de leurs doigts ou en les grignotant.
- Sucer ou mâcher la peau: Dans de rares cas, la dermatillomanie peut se manifester en suçant ou en mâchant la peau, ce qui peut également provoquer des lésions.
- Utilisation d’outils: Certaines personnes peuvent utiliser des outils, tels que des pinces ou des ciseaux, pour effectuer des manipulations cutanées.
- Épilation des boutons et des points noirs: les personnes atteintes de dermatillomanie peuvent s'épiler de manière incontrôlable les boutons, les points noirs et autres éruptions cutanées, ce qui peut aggraver la maladie.
- Manipulation des muqueuses: Dans de rares cas, la dermatillomanie peut également toucher les muqueuses comme les lèvres ou l'intérieur des joues, par succion ou grattage, ce qui peut provoquer des lésions.
Diagnostics ng dermatillomania
Le diagnostic de dermatillomanie peut être posé par un psychiatre ou un psychologue spécialisé en psychothérapie et en troubles mentaux. Les méthodes et critères suivants sont couramment utilisés pour établir un diagnostic:
- Évaluation clinique: Le clinicien interroge le patient afin d'identifier les caractéristiques et les symptômes de la dermatillomanie. Le patient peut évoquer ses habitudes de manipulation cutanée et leur impact sur sa vie.
- Critères diagnostiques: Le diagnostic de dermatillomanie repose sur les critères établis par le Manuel diagnostique et statistique des troubles mentaux (DSM-5). Selon ces critères, la dermatillomanie fait partie des troubles du contrôle des impulsions.
- Élimination d’autres causes: Le médecin peut également exclure d’autres causes physiques ou mentales qui pourraient expliquer les symptômes du patient.
- Anamnèse: Un examen des antécédents et des antécédents médicaux du patient est important, notamment la durée des symptômes et leur impact sur la vie quotidienne.
- Auto-évaluation: Le clinicien peut utiliser des questionnaires et des échelles spécifiques pour évaluer la gravité de la dermatillomanie et son impact sur le patient.
Le diagnostic repose généralement sur le tableau clinique et les critères du DSM-5. Une fois le diagnostic posé, le patient peut être orienté vers un traitement, qui comprend souvent une psychothérapie, telle qu'une thérapie cognitivo-comportementale (TCC), et, dans certains cas, un traitement médicamenteux.
Traitement ng dermatillomania
Le traitement de la dermatillomanie comprend généralement une psychothérapie et, dans certains cas, des médicaments. Voici quelques approches thérapeutiques:
- Thérapie cognitivo-comportementale (TCC): La TCC est l'un des traitements les plus efficaces contre la dermatillomanie. Grâce à cette thérapie, les patients apprennent à reconnaître et à maîtriser leurs techniques de manipulation cutanée, à identifier les déclencheurs et les situations stressantes susceptibles de provoquer la maladie, et à développer des stratégies d'adaptation et des réponses comportementales alternatives.
- Soutien de groupe: Participer à des séances de soutien de groupe peut être bénéfique pour les patients atteints de ce trouble. Partager son expérience avec d’autres personnes souffrant du même trouble peut contribuer à réduire le sentiment d’isolement et apporter un soutien supplémentaire.
- Médicaments: Dans certains cas où la dermatillomanie est associée à des troubles psychiatriques concomitants, un médecin peut prescrire des médicaments tels que des antidépresseurs ou des médicaments pour réduire l’anxiété.
- Auto-assistance: Les patients peuvent également utiliser diverses techniques d’auto-assistance telles que la pleine conscience (méditation et relaxation) pour gérer le stress et l’anxiété, ce qui peut réduire le désir de manipuler la peau.
- Adhésion au régime de soins de la peau: Il est important que les patients accordent une attention particulière aux soins de la peau sur les sites de blessure pour éviter les infections et accélérer le processus de guérison.
Le traitement doit être individualisé pour chaque patient.
La prévention
La prévention de la dermatillomanie peut inclure les mesures suivantes:
- Soutien psychologique: Si vous êtes prédisposé à la dermatillomanie ou si vous remarquez les premiers signes de ce trouble, il est important de consulter un psychologue ou un psychiatre. Consulter un professionnel rapidement peut contribuer à prévenir l'apparition de la maladie.
- Maîtrise de soi: Soyez attentif aux moments où vous commencez à manipuler votre peau ou à vous arracher les poils. Essayez de développer des stratégies d'adaptation pour gérer le stress ou des moyens alternatifs de vous détendre pour remplacer les comportements destructeurs.
- Techniques de réduction du stress: Apprenez et pratiquez des techniques de réduction du stress comme la méditation, le yoga, la respiration profonde et la relaxation. Ces techniques peuvent vous aider à mieux gérer vos tensions émotionnelles.
- Exercice: Une activité physique régulière peut aider à réduire le stress et l’anxiété, ce qui peut être utile pour prévenir cette condition.
- Soutien des autres: Parlez de votre douleur et de votre anxiété à vos proches. Ils peuvent vous apporter soutien et compréhension, ce qui peut réduire le sentiment d’isolement.
- Soins de la peau: des soins appropriés de la peau et des cheveux et la réduction des irritants (tels que les produits chimiques agressifs) peuvent aider à prévenir l’irritation et les rougeurs qui peuvent déclencher la maladie.
- Évitez la solitude: Évitez de rester seul avec vous-même dans les situations où vous pensez que vous pourriez commencer à manipuler votre peau ou vos cheveux. Socialiser avec d'autres personnes peut vous distraire de ces actions.
Prévoir
Le pronostic peut varier en fonction de divers facteurs, notamment la gravité et la durée du trouble, la disponibilité des traitements et la motivation du patient à suivre les recommandations du spécialiste. Il est important de noter que ce trouble, comme d'autres troubles dysmorphiques corporels, peut être chronique. Cependant, avec une aide et un soutien appropriés, la plupart des personnes peuvent améliorer leur état et apprendre à contrôler leurs symptômes.
Le pronostic peut être le suivant:
- Guérison complète: Certains patients parviennent à surmonter complètement la dermatillomanie grâce à la psychothérapie, aux médicaments et à la maîtrise de soi.
- Amélioration partielle: Pour d’autres patients, une amélioration partielle est obtenue avec une réduction de la fréquence et de l’intensité des manipulations de la peau ou des cheveux.
- Chronique: Chez certaines personnes, la maladie peut être chronique et des rechutes peuvent persister malgré le traitement. Cependant, même dans ce cas, il est possible de gérer les symptômes et d'améliorer la qualité de vie grâce au traitement et au soutien.
Il est important de consulter régulièrement un thérapeute afin de suivre l'évolution du traitement et de suivre les recommandations et prescriptions du spécialiste. Plus le traitement et le soutien sont précoces, meilleurs sont le pronostic et les chances d'amélioration de la dermatillomanie.
Littérature utilisée
Neznanov, Aleksandrovsky, Abritalin: Psychiatrie. Manuel national. GEOTAR-Media, 2022.

