Expert médical de l'article
Nouvelles publications
Verrue virale : causes, traitement
Dernière revue: 07.06.2024

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
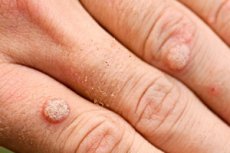
Les néoplasmes bénins sous forme de petites croissances arrondis avec une surface plane, des nodules sur les jambes ou avec une pointe nette, de couleur chair, apparaissant sur la peau ou les muqueuses sont appelées différemment, selon l'apparence, les verrues, les papillomas, les condylomes. Une telle formation est une verrue virale. Et le processus de prolifération épithéliale commence par une infection par une infection par papillomavirus.
Épidémiologie
Les statistiques montrent que les verrues virales peuvent être trouvées sur la peau de chaque tiers à quatrième membre de la population mondiale, indépendamment du genre et de la race. Les manifestations cliniques de l'infection par le VPH sont plus fréquentes chez les adultes (environ 30%) que chez les enfants et les adolescents (de 3 à 9%). On constate que les enfants ont des verrues vulgaires, des adultes - des verrues anogénitales et la prévalence des condylomes aiguës vénériennes augmente dans le monde.
La papillomatose de la cavité buccale est assez courante. Les grandes masses uniques sont caractéristiques des adultes, les femmes sont plus sensibles à cette pathologie (60% des cas). Les enfants et les adolescents se caractérisent par plusieurs formations. Une cinquième des verrues virales de la cavité buccale est détectée dans cette population, plus souvent dans des écoliers de 7 à 12 ans, avec des filles souffrant de papillomatose de cette localisation presque deux fois plus souvent que les garçons. [ 1]
Causes verrue virale
L'abréviation HPV est probablement connue de tout le monde de nos jours. Il signifie papillomavirus humain. Différentes souches de ce virus ont déjà été découvertes beaucoup, environ deux cents. Ils sont classés en cinq genres - α, β, γ, μ et η-----------------------papaphavirus et 27 espèces. On suppose que les virus de différentes affiliations d'espèces sont caractérisés par une certaine capacité à affecter des types spécifiques de tissus, la spécificité dite des tissus. Par exemple, le μ-----Papillomavirus-1, l'α-poillomavirus-2 ou le γ-------Papillomavirus-4 sont détectés lorsque des verrues vulgaires apparaissent sur les semelles des pieds. Les deux derniers types sont détectés dans une autre localisation des verrues communes (dos de mains, pieds, visage), en outre, ils peuvent être causés par les types de VPH 26, 27, 29, 57. [ 2] Cependant, généralement chez ceux infectés par du papillomavirus se trouvent des fragments d'ADN de plusieurs agents pathogènes à la fois. [ 3]
La cause de l'infection est le contact direct de la peau ou des muqueuses d'une personne en bonne santé avec des zones infectées par le virus de l'épithélium d'une personne infectée. Et l'infection se produit lorsque les virions montent sur la surface épithéliale endommagée. Il ne doit pas nécessairement être des blessures ou des abrasions, il suffit d'une petite inflammation, d'une irritation, d'une microfrasse imperceptible. Les virus introduits se multiplient et se manifestent par une prolifération excessive de l'épithélium près du site d'introduction. Ils ne migrent pas à travers le corps vers des parties éloignées du corps. Si plusieurs foyers d'infection apparaissent à différents endroits, cela est plus susceptible d'indiquer l'auto-infection, ce qui est également possible lorsque des zones saines et infectées entrent en contact entre elles chez la même personne.
En dehors des kératinocytes, le virion reste viable pendant une courte période, jusqu'à trois heures, puis sur des serviettes et des sous-vêtements mouillés. Par conséquent, la voie d'infection des ménages n'est pas exclue, mais elle est très rare.
Les HPV en général sont très courants et il semble que nous devons les rencontrer souvent, mais selon les chercheurs, dans la grande majorité de ces rencontres (ils disent que les chiffres dépassent 90%), le corps fait face à l'infection elle-même et nous ne sommes peut-être même pas conscients de l'infection. De nombreux cas disent que parfois, apparaissant soudainement des verrues simples disparaissent soudainement par eux-mêmes.
Facteurs de risque
Les facteurs de risque d'infection et de développement de la maladie, en plus de l'épithélium endommagé, comprennent la charge virale (le nombre de virus qui ont pénétré la couche basale de l'épithélium), la fréquence et la nature du contact avec un porte-papillomavirus et l'état de l'état immunitaire de la personne infectée.
Pathogénèse
La pathogenèse des changements morphologiques dans l'épithélium peut déclencher toute diminution des défenses du corps, comme un rhume. Le papillomavirus humain est dans le corps pendant longtemps (souvent des années) sans se manifester et est activé, commençant à se multiplier intensément, en cas d'immunité hôte réduite. Dans la cellule infectée, le virus peut être sous différentes formes: extrachromosomal (épisomal) et incorporé dans l'ADN de la cellule (intrasomal). La première option est considérée comme plus favorable.
Dans des conditions favorables à la réplication du virus dans le macroorganisme, l'hyperprolifération des kératinocytes se produit sous son influence et les provisions cutanées apparaissent. Fondamentalement, de telles conditions sont: une charge virale élevée (contacts réguliers avec les porteurs de virus; pénétration dans le liquide physiologique de la plaie ou les échelles cutanées, abondamment contaminée par des virions) et / ou une infection d'une personne avec un système immunitaire affaibli. Dans le deuxième cas, l'introduction de virions uniques est suffisant pour l'apparition de symptômes cliniques sur la peau sous forme de verrues virales. La réplication du virus se produit au niveau de la couche basale de l'épithélium de revêtement. [ 4]
Dans ces cas, les symptômes cliniques d'infection - les verrues virales - peuvent apparaître assez rapidement. Ils sont le plus souvent causés par des types α-popillomavirus 2, 27, 57; γ-Papillomavirus-4 et μ-Papillomavirus-1. Beaucoup moins fréquemment chez les patients atteints de verrues virales sont les types α-Papillomavirus 3, 7, 10, 28; Types de γ-Papillomavirus 65, 88, 95; et η-Papillomavirus-41. [ 5]
La réponse du système immunitaire aux papillomavirus est mal comprise. Il est connu qu'en réponse, les patients infectés produisent des anticorps - les immunoglobulines de la classe IgM et IgG, spécifiques aux maladies virales. On pense également qu'un processus pathologique plus étendu se développe chez les patients ayant un faible statut immunitaire. [ 6]
Symptômes verrue virale
Les verrues virales sur les mains, les doigts ont généralement l'apparence de petites élévations arrondies au-dessus de la surface de la peau avec une surface fissurée rugueuse et parfois sèche. Ils sont indolores, la couleur ne diffère pas de la peau environnante ou légèrement plus foncée qu'elle. Peut fusionner en plaques assez grandes. Souvent, une verrue mère impressionnante est visible sur la peau, entourée de verrues de filles plus petites. Dans la plupart des cas, de tels symptômes indiquent que nous avons affaire à des verrues virales ordinaires (simples, vulgaires). Un signe caractéristique, mais pas obligatoire, est leur emplacement symétrique par rapport au pli cutané ou aux lignes de flexion d'extension. Ils sont également appelés les verrues "baiser".
La localisation des proliférations cutanées est diversifiée. Ils apparaissent non seulement sur la peau mince des mains, des jambes, du visage, mais aussi de la peau épaisse des paumes et des semelles. [ 7]
Une verrue virale sur la jambe, le pied apparaît lorsque les virions d'une surface infectée entrent dans la peau endommagée. Sur la peau mince du membre inférieur, ils se ressemblent exactement comme à l'arrière des mains.
Si la peau épaisse couvrant les semelles ou les paumes a été infectée, des verrues plantaires virales se produisent. Ces formations sont douloureuses, alors que des touffes de papilles en forme de fil poussent à l'intérieur de la peau, durcissent, ressemblant à un cal en apparence. Apparaissent souvent dans des endroits qui subissent la pression des chaussures. Les verrues de paume et de plantaire ne s'élèvent pas au-dessus de la peau, ont une surface sèche granulaire recouverte de petites écailles. Parfois, un point noir est perceptible au centre de la verrue plantaire. Il s'agit d'un vaisseau sanguin obstrué qui peut saigner s'il est endommagé.
Une verrue virale peut se former sous l'ongle ou autour du lit de l'ongle. Ces formations sont caractéristiques des personnes qui ont l'habitude de se mordre les ongles. Les hangnails et les fissures sur les doigts augmentent le risque de verrues virales. Le plus souvent, selon les experts, des suincharmes de sous-nail sont observées sur les mains. La formation croissante conduit au fait que l'ongle est levé au-dessus du lit, en décoant. [ 8]
Par exemple, une bosse sous l'ongle est probablement une verrue virale, mais s'il y a un gonflement et une hyperémie, une infection bactérienne est plus probable, ce qui aurait pu être causé par une blessure ou une manucure de couteau.
Les verrues virales peuvent apparaître dans la cavité orale. Ce sont des masses douces indolores, muqueuses de couleur muqueuse ou blanchâtres sur une tige (papillomas) qui peuvent être détectées visuellement. Dans la moitié des cas connus de verrues virales dans la cavité orale, se trouvaient sur la langue. Une autre localisation préférée est le palatin, moins souvent des papillomes se trouvent sur la surface intérieure de la joue, sur le sol de la bouche ou sur les gencives. Si vous mordez accidentellement la verrue, elle saigne.
Les condylomes virales anogénitales (verrues aiguës) se produisent chez les personnes sexuellement actives. Ils sont répartis par tous les types de contacts sexuels, sont indolores et sont souvent découverts lors des examens pour d'autres raisons, car les masses uniques dans des endroits difficiles à atteindre peuvent être non détectées pendant longtemps.
Les verrues virales chez les enfants et les adolescents appartiennent généralement aux variétés de verrues vulgaires. À cet âge, ils apparaissent souvent sur la peau mince des mains, la papillomatose de la cavité buccale est rencontrée, des verrues de palmier et de plantaires apparaissent, des formations sur le visage. Ils sont parfois beaucoup. Les parents associent souvent l'apparition de proliférations aux arvi, la grippe, le mal de gorge de la veille, c'est-à-dire - une diminution temporaire de l'immunité. Dans la plupart des cas chez les enfants et les jeunes, les verrues virales disparaissent tout aussi soudainement qu'elles sont apparues.
Complications et conséquences
Ces croissances sont le plus souvent des démangeaisons et les rayures involontaires peuvent provoquer des lésions et des saignements. Les croissances palmaires et plantaires peuvent provoquer une gêne et une douleur. Formation sous l'ongle - son détachement de son lit (onycholyse). Parfois, bien que dans de rares cas, lorsqu'une verrue est endommagée, une autre infection - mycose ou infection bactérienne - peut rejoindre la verrue.
De grands grappes de verrues génitales peuvent bloquer le canal de naissance d'une femme.
Il est également assez rarement rarement avec une traumatisation constante de la formation, une dégénérescence maligne des kératinocytes. [ 9]
Diagnostics verrue virale
Une verrue virale a une apparence plutôt caractéristique et lorsqu'elle est située sur des surfaces visibles, la conclusion diagnostique est faite sur la base de données anamnestiques et d'examen externe.
Si des excroissances atypiques sont détectées, un grattage, une biopsie et une analyse du matériel biologique pour confirmer la présence de fragments d'ADN de papillomavirus par réaction en chaîne par polymérase sont effectués.
Le diagnostic instrumental n'est pas utilisé, sauf pour différencier le diagnostic (dermatoscopie), en prenant des échantillons de biopsie à partir de zones inaccessibles, telles que la colposcopie, ou pour évaluer l'état général du patient à la discrétion du médecin.
Diagnostic différentiel
Le diagnostic différentiel est effectué avec d'autres maladies de l'épiderme - syphilis, néoplasmes, infections cutanées mixtes, polypes fibreux, changements hyperplasiques causés par les maladies somatiques chroniques.
Qui contacter?
Traitement verrue virale
Les remèdes contre l'infection par papillomavirus et les verrues doivent être prescrits par un médecin après avoir examiné le patient et établi l'origine des croissances sur la peau. L'auto-reménage des verrues ne doit pas être supprimée, car en présence de néoplasme, il y a une possibilité de dégénérescence maligne. [ 10]
Les méthodes conservatrices de traitement des verrues virales sont actuellement privilégiées.
Par exemple, dans le traitement de divers types de verrues sur une peau mince et épaisse, le traitement local est utilisé en frottant les pommades avec des composants caustiques antimitotiques, antiviraux, kératolytiques dans les formations. [ 11]
Selon la taille, la localisation et le nombre de proliférations, la sensibilité individuelle du patient, le médecin peut prescrire une variété de onguents provenant de verrues virales.
Pommade du fluorouracile 5% (crème). Son fluorouracile d'ingrédient actif est un cytostatique qui inhibe l'activité enzymatique de la thymidylate synthétase, qui catalyse le processus de division cellulaire. Lorsque la pommade est appliquée à la verrue, la séquence de prolifération cellulaire dans la croissance est perturbée en bloquant la synthèse de l'ADN viral. Les métabolites actifs s'accumulent dans les tissus de la verrue, bloquant la division cellulaire dans les croissances, à la suite de laquelle ils disparaissent. Le remède est également efficace pour prévenir les récidives et la malignité.
Le médicament est très toxique, donc même lorsqu'il est appliqué par voie topique, il est nécessaire d'adhérer clairement aux prescriptions du médecin. Il est strictement contre-indiqué chez les femmes enceintes et allaitantes. Même l'utilisation externe peut provoquer une faiblesse, des étourdissements, des troubles dyspeptiques, une anorexie, des troubles cardiaques. La calvitie de l'utilisation locale à court terme de la crème est peu probable, mais les sites d'application du soleil doivent être protégés. Le médicament appartient à des médicaments sur ordonnance.
Pour les verrues virales, la crème est appliquée avec une spatule (coton-tige) dans une fine couche directement sur le néoplasme avant le coucher tous les jours pendant sept jours. Une autre pommade à un schéma plus douce peut être appliquée une fois par semaine pendant dix semaines. Dans tous les cas, il est nécessaire de gratter périodiquement les particules mortes de la verrue.
Pour traiter la localisation génitale ou anale de condylomes aiguës, la pommade est appliquée directement aux procréations ou à des tampons insérés par voie intravaginale trempés dans la pommade.
La pommade de Colchamine 0,5%. Son principal composant antitumoral est Colchamine, un alcaloïde d'origine végétale. Il a une activité cytostatique. La pommade contient également du thymol, un antiseptique et un conservateur, ainsi qu'une syntomycine, un composant avec une activité antibactérienne à large spectre. Les contre-indications et les précautions lors de l'utilisation de la pommade sont similaires à la précédente. Il n'est pas recommandé d'appliquer la pommade en kolhamin sur des muqueuses, il contient également de l'alcool éthylique.
La pommade est appliquée pendant 7 à 10 jours aux croissances cutanées avec une spatule une fois par jour, recouverte de gaze et scellée avec un plâtre. Les pansements sont fabriqués quotidiennement, en supprimant en même temps les particules de verrue nécrosantes.
Lorsque vous utilisez des pommades avec une activité antimitotique, il est recommandé de surveiller périodiquement la numération sanguine, car ils peuvent provoquer la leucopénie.
Pommade de Viferon. Ce produit est un stimulateur de l'immunité locale, inhibe la transcription de l'ADN viral et en raison de cette action empêche la reproduction des virus, aidant le corps à faire face aux verrues de toute localisation. L'acétate de tocophérol, inclus dans la pommade, en raison de sa capacité à stabiliser les membranes cellulaires et à se lier aux radicaux libres, augmente à plusieurs reprises l'efficacité de l'interféron.
La pommade est traitée avec la peau affectée et les muqueuses toutes les 12 heures, c'est-à-dire deux fois par jour. Il convient à une utilisation à long terme. La pommade est appliquée dans une fine couche avec une spatule, laissez-la absorber et sécher. Il n'est pas nécessaire de retirer le résidu de la pommade.
La pommade à l'oxoline 0,25% a également une activité antivirale, elle produit une action douce, qui vous permet de l'utiliser pour les verrues de toute localisation, même sur la peau délicate du visage et des muqueuses. Cependant, son efficacité est remise en question par de nombreux experts. La pommade est appliquée aux croissances et à la peau qui les entoure de deux à trois fois par jour. Le processus de traitement est long - de deux semaines à deux mois.
Contre-indications Ces onguents antiviraux n'ont pratiquement aucune contre-indication, à l'exception de l'hypersensibilité. Les réactions sont généralement limitées à une sensation de brûlure sur le site d'application. On pense qu'ils peuvent être utilisés par les femmes enceintes et les enfants de tout âge.
Pommade salicylique: pour une peau plus délicate - 2%, pour une peau plus rugueuse (sur les semelles) - 5%. Le produit fonctionne en raison des propriétés kératolytiques (exfoliants) de l'acide salicylique. Il n'est pas recommandé pour une utilisation par les femmes enceintes et allaitantes et les enfants de moins de douze ans. La pommade peut provoquer des brûlures, alors utilisez-la attentivement.
L'élimination des verrues est effectuée comme suit. Le membre sur lequel il y a des verrues est cuit à la vapeur dans un bain chaud. Cela est particulièrement vrai pour les excroissances négligées par les palmiers et les grandes verrues sèches. Séchez et appliquez une petite couche de pommade salicylique avec une spatule. Les petites formations sur la peau mince sont simplement maculées de pommade sans vapeur.
Appliquer un bandage de gaze. Après environ 12 heures, retirez le bandage et décollez soigneusement la couche supérieure exfoliée de la verrue, puis réappliquez la pommade et couvrez avec un bandage (peut être sous un bandage) pendant les 12 heures suivantes.
Le processus de suppression des verrues, en particulier les grands, est assez long, environ un mois et nécessite des efforts quotidiens.
Pour accélérer le processus, vous pouvez combiner l'utilisation de 5% de pommade salicylique avec du tébrofène (3%). Le schéma de traitement est le même, seul la pommade salicylique exfoliante est appliquée à la verrue, puis, après avoir attendu environ un quart d'heure, en haut - tebrofenova, qui a une activité antivirale. En soi, il est utilisé pour éliminer les verrues virales chez les enfants.
La crème de trétinoïne à 0,05% basée sur les rétinoïdes est utilisée pour éliminer les verrues sur le visage. Avant le traitement, la zone cutanée avec des verrues est soigneusement lavée avec du savon et de l'eau, bien séché, puis appliquez une quantité de crème de la taille d'un pois sur chaque verrue. La procédure est effectuée quotidiennement avant de se coucher. En sortant à l'extérieur, protégez la peau traitée de la lumière directe du soleil. En général, cette précaution doit toujours être observée, même si elle n'est pas spécifiée dans les instructions.
Pour éliminer les verrues virales sont utilisées non seulement des onguents, mais aussi des solutions de substances caustiques: le solcoderme (nitrique, acétique, oxalique, acide lactique et trihydraté de cuivre), la bétadine (contient de l'iode), l'acide trichloroacétique, le verrukacide. Solution de congélation cryopharm. L'action destructrice des solutions est plus efficace, cependant, les brûlures et les cicatrices sont également plus susceptibles si elles sont utilisées avec négligence.
Il y a des patchs et des crayons pour le traitement des verrues, la phonophorèse avec l'interféron est utilisée.
Dans un établissement médical, des injections de sulfate de bléomycine sont utilisées pour traiter les grandes verrues. Il s'agit d'un médicament avec une activité cytostatique prononcée. Les injections sont effectuées directement dans la verrue. Souvent, une procédure suffit, il est parfois nécessaire de faire plusieurs injections à des intervalles de trois à quatre semaines. Les cytostatiques sont des médicaments très toxiques, même leur utilisation locale peut entraîner un certain nombre de complications. Par conséquent, la possibilité de ce traitement, dont l'efficacité est élevée (estimée à 92%), devrait être discutée avec votre médecin.
Dans le traitement des verrues virales, applique également des moyens d'action systémique, augmentant l'immunité du corps, par exemple, les complexes de vitamines et minéraux, immunaux, échinacés-ratiopharm, immunoplus.
Traitement populaire
Les verrues virales ont provoqué un inconfort physique et moral chez les personnes à tout moment. Par conséquent, il existe de nombreux remèdes populaires pour leur retrait. Les opinions sur leur efficacité varient considérablement, cependant, beaucoup de gens se débarrassent très rapidement des verrues.
Fondamentalement, un traitement avec des herbes est appliqué. Cependant, il convient de tenir compte du fait que les herbes-herbes qui peuvent éliminer les verrues sont toxiques. Par conséquent, le traitement doit être effectué sous la supervision d'un médecin-phytothérapeute et observer toutes les précautions recommandées.
Le remède le plus connu et le plus facile pour les verrues est peut-être le jus de célandine frais. En été, vous devez cueillir un brin de plante, la coupe montrera un liquide jaune vif. Il est enduit sur la verrue. Ce traitement doit être effectué quotidiennement, cependant, il n'est possible qu'en été et dans des lieux d'accès direct à l'usine, par exemple, au chalet ou à la campagne.
Vous pouvez serrer le jus de la célandine et le diluer avec une petite quantité d'alcool comme conservateur. Cette solution peut également être appliquée aux croissances cutanées.
La pomme et le vinaigre ordinaire ont non seulement des propriétés exfoliantes mais aussi des propriétés virucides.
L'essence du vinaigre est encore plus efficace. Il peut être utilisé pour brûler une verrue dans une application, cependant, vous devez être très prudent. La peau environnante doit être lubrifiée avec de la gelée de pétrole et laisser tomber l'essence strictement sur le néoplasme. Il deviendra blanc, desserrera, puis se rétrécira, s'assombrit et tombera.
Beaucoup de gens affirment que si vous couvrez la verrue avec un pansement régulier, il disparaîtra également.
En médecine folklorique pour lutter contre les verrues, utilisez cette pommade: deux parties de noix vertes, soigneusement hachées, frottées avec une partie du kérosène. Infuser pendant un mois, presser le liquide résultant. Son régulièrement au moins deux fois par jour lubrifie les verrues. Ils devraient passer environ une semaine.
A également fait des applications quotidiennes de bouillie d'ail, qui est appliquée aux croissances sous un bandage avant le coucher.
De plus, l'utilisation de fruits et légumes, de jus fraîchement pressés d'eux, de thés vitamines des hanches de rose, de feuilles et de pousses de framboises et de groseilles, d'agrumes, de grains germés de sarrasin, de blé et d'autres céréales aideront à renforcer le système immunitaire et les verrages seliminant.
Les traitements populaires ont aidé beaucoup à se débarrasser des proliférations cutanées, cependant, avant de recourir à un tel traitement, vous devez vous assurer que vous avez une verrue virale et non un néoplasme malin.
Homéopathie
Les verrues de paume dure et plantaires, les verrues sèches et kératinisées nécessitent la prescription de sulfure d'antimoine (antimonium crudum). Ce médicament peut également être prescrit pour les croissances d'autres localisations - dans la zone anogénitale nasopharynx.
Dans la papillomatose de la cavité orale et de la gorge, le nitrate d'argent (argentum nitricum) est prescrit; Condylome anale - chanvre (cannabis), genévrier de Cossack (Sabina); génital: pour les hommes - le plus souvent Plaunus (Lycopodium).
Chanvre (cannabis), genévrier cosaque (Sabina); génital: hommes - le plus souvent Plaunus (lycopodium), le sulfure de mercure rouge (Cinnabaris), les femmes - Juniper Cossack (Sabina), Gonorrrhea Nosode (Medorrhinum).
En cas de verrues juvéniles plates, la coriandre (chélidonium), les Pâques (dulcamara), le fer (Ferrum métallicum) sont indiquées, en cas de verrues de démangeaisons et de démangeaisons - acide nitrique (Nitricum acidum), thuja (thuja).
Acide nitrique (Nitricum acidum), thuja (thuja).
Dans le traitement des verrues virales, il est utilisé de nombreux médicaments, le rendez-vous correct doit être pris par un médecin qui prendra en compte non seulement son type et leur localisation, mais aussi de nombreux autres symptômes et caractéristiques du patient, ainsi que - déterminer la dose nécessaire. Ensuite, le traitement réussira et rapidement.
Élimination des verrues virales
La méthode la plus efficace et la plus rapide est la thérapie destructrice. L'élimination chirurgicale des verrues virales avec un scalpel est généralement recours uniquement à des formations atypiques qui nécessitent un examen histologique. [ 12]
Si l'origine de la croissance n'est pas en doute, alors des méthodes radicales pour éliminer les néoplasmes, non liées aux interventions chirurgicales, sont recommandées.
Électrocoagulation - élimination des verrues avec une électrode à aiguille au moyen de courants à haute fréquence, simplement - cautérisation. Vous permet d'éliminer plusieurs excroissances pas trop grandes en une seule session. La durée de la procédure est de 15 à 20 minutes. À la place des verrues enlevées, des croûtes sèches, tombant le deuxième ou le troisième jour après la procédure. Il est considéré comme une méthode assez douce, utilisée sur le visage et tout autre endroit disponible.
Cryodéstruction (congélation avec de l'azote liquide) - Une cryoprobe avec une buse du diamètre requise est étroitement pressée contre le néoplasme pendant une période d'une à cinq minutes. Si nécessaire, par exemple, la grande taille de la croissance, l'élimination des verrues virales avec de l'azote liquide est répétée une semaine ou dix jours après la procédure précédente. [ 13], [ 14]
Les méthodes plus modernes sont l'élimination des verrues virales par laser, c'est-à-dire leur vaporisation couche par couche. Le temps de la procédure, comme, en fait, dans d'autres cas, dépend de la taille et du nombre de verrues. Il est possible de se débarrasser de toutes les formations en une seule session.
Une autre méthode moderne est la destruction radiosurgicale utilisant des ondes électromagnétiques haute puissance qui provoquent une destruction tissulaire au point de contact avec l'électrode de radionucteur. [ 15]
Les deux dernières méthodes peuvent entraîner des cicatrices où de grandes verrues ont été supprimées.
Après le retrait, le patient est prescrit un cure de médicament antiviral pour prévenir la récidive de la maladie.
Aucune méthode ne garantit que les verrues ne réapparaîtront pas. Premièrement, il est possible de redevenir infecté, et deuxièmement, le tissu environnant peut être infecté.
La prévention
La meilleure façon de prévenir l'infection par le VPH est de renforcer le système immunitaire, alors même si les verrues apparaissent, elles seront isolées et après un certain temps disparaîtront elles-mêmes.
Mode de vie sain, alimentation nutritive, conformité aux normes sanitaires et hygiéniques bien connues - il n'y a pas d'autre prévention aujourd'hui.
Prévoir
Notre système immunitaire gère seul le papillomavirus humain dans la plupart des cas.
Si les verrues ne disparaissent pas et que leur nombre augmente, il est nécessaire de consulter un médecin avec ce problème. Bien que la médecine moderne ne garantit pas une éradication complète du virus, elle a un arsenal complet de moyens d'assistance en cas d'infection.

