Expert médical de l'article
Nouvelles publications
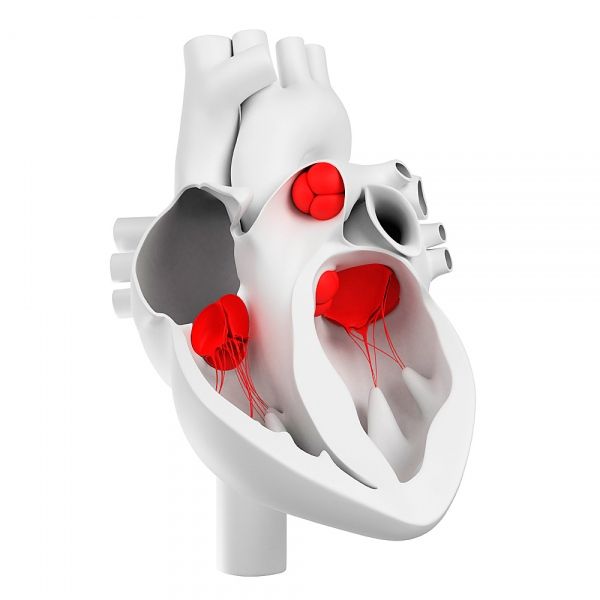
Valves cardiaques
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
On pensait auparavant que toutes les valvules cardiaques étaient des structures simples dont la contribution au flux sanguin unidirectionnel se résumait à un simple mouvement passif en réponse à un gradient de pression appliqué. Cette compréhension des « structures passives » a conduit au développement de substituts valvulaires mécaniques et biologiques « passifs ».
Il apparaît désormais évident que les valves cardiaques ont une structure et une fonction plus complexes. Par conséquent, la création d'un substitut valvulaire cardiaque « actif » suppose une similitude structurelle et fonctionnelle significative avec la valve cardiaque naturelle, ce qui est tout à fait envisageable à l'avenir grâce aux progrès de l'ingénierie tissulaire.
Les valvules cardiaques se développent à partir de rudiments embryonnaires de tissu mésenchymateux lors de la formation de l'endocarde. Au cours de la morphogenèse, le canal auriculo-ventriculaire (valvules cardiaques tricuspide et mitrale) et la voie d'éjection ventriculaire (valvules cardiaques aortique et pulmonaire) se forment.
Comment sont disposées les valves cardiaques?
L'étude de l'apport sanguin aux valvules a été initiée par N. Luschka (1852), qui a injecté une masse de contraste dans les vaisseaux cardiaques. Il a découvert de nombreux vaisseaux sanguins dans les cuspides des valvules auriculo-ventriculaires et semi-lunaires de l'aorte et de l'artère pulmonaire. Parallèlement, plusieurs manuels d'anatomie pathologique et d'histologie indiquaient que les valvules cardiaques humaines inchangées ne contiennent pas de vaisseaux sanguins, ces derniers n'apparaissant dans les valvules que dans divers processus pathologiques – athérosclérose et endocardite d'étiologies diverses. Les informations concernant l'absence de vaisseaux sanguins reposaient principalement sur des études histologiques. On supposait qu'en l'absence de vaisseaux sanguins dans la partie libre des cuspides, leur nutrition se faisait par filtration du liquide du plasma sanguin qui les lavait. La pénétration de quelques vaisseaux, accompagnés de fibres de tissu musculaire strié, dans les bases des valvules et les cordes tendineuses a été constatée.
Cependant, lors de l'injection de divers colorants dans les vaisseaux cardiaques (encre de Chine dans la gélatine, bismuth dans la gélatine, suspension aqueuse d'encre de Chine noire, solutions de carmin ou de bleu trypan), on a constaté que les vaisseaux pénètrent dans les valves cardiaques auriculo-ventriculaires, les valves aortiques et l'artère pulmonaire ainsi que dans le tissu musculaire cardiaque, légèrement avant d'atteindre le bord libre de la valve.
Dans le tissu conjonctif fibreux lâche des cuspides de la valve auriculo-ventriculaire, des vaisseaux principaux individuels ont été trouvés qui s'anastomosaient avec des vaisseaux dans les zones adjacentes du tissu musculaire strié cardiaque.
Le plus grand nombre de vaisseaux sanguins se trouvait à la base et un nombre comparativement plus petit dans la partie libre de ces valves.
Selon KI Kulchitsky et al. (1990), la valve mitrale présente un diamètre plus important de vaisseaux artériels et veineux. À la base des cuspides de cette valve se trouvent principalement les vaisseaux principaux, avec un réseau capillaire en boucle étroite, pénétrant dans la partie basale de la cuspide et occupant 10 % de sa surface. Dans la valve tricuspide, les vaisseaux artériels ont un diamètre plus petit que dans la valve mitrale. Dans les cuspides de cette valve, on trouve principalement des vaisseaux dispersés et des boucles capillaires sanguines relativement larges. Dans la valve mitrale, la cuspide antérieure est irriguée plus intensément, tandis que dans la valve tricuspide, ce sont les cuspides antérieure et postérieure qui assurent la principale fonction de fermeture. Le rapport des diamètres des vaisseaux artériels et veineux dans les valves auriculo-ventriculaires du cœur des personnes matures est de 1:1,5. Les boucles capillaires sont polygonales et situées perpendiculairement à la base des cuspides valvulaires. Les vaisseaux forment un réseau plan situé sous l'endothélium du côté auriculaire. On trouve également des vaisseaux sanguins dans les cordes tendineuses, où ils pénètrent depuis les muscles papillaires des ventricules droit et gauche jusqu'à une distance de 30 % de la longueur des cordes tendineuses. De nombreux vaisseaux sanguins forment des boucles arquées à la base des cordes tendineuses. Les valves cardiaques de l'aorte et du tronc pulmonaire diffèrent sensiblement des valves auriculo-ventriculaires en termes d'apport sanguin. Les vaisseaux principaux, de diamètre relativement plus petit, se rapprochent de la base des cuspides semi-lunaires de l'aorte et des valves du tronc pulmonaire. Les branches courtes de ces vaisseaux se terminent par des boucles capillaires de forme ovale et polygonale irrégulière. Elles sont principalement situées près de la base des cuspides semi-lunaires. Les vaisseaux veineux à la base des valves aortiques et pulmonaires ont également un diamètre plus petit que ceux à la base des valves auriculo-ventriculaires. Le rapport des diamètres des vaisseaux artériels et veineux des valves aortiques et pulmonaires du cœur des personnes matures est de 1:1,4. De courtes branches latérales partent des vaisseaux plus gros et se terminent par des boucles de capillaires de formes ovales et polygonales irrégulières.

Avec l'âge, on observe un épaississement des fibres du tissu conjonctif, collagène et élastique, ainsi qu'une diminution de la quantité de tissu conjonctif lâche, fibreux et non formé. Une sclérose du tissu des cuspides des valves auriculo-ventriculaires et des cuspides semi-lunaires des valves aortiques et pulmonaires se développe. La longueur des fibres musculaires striées cardiaques diminue, et par conséquent, leur nombre et le nombre de vaisseaux sanguins pénétrant dans les valves cardiaques diminuent. Ces modifications entraînent une perte d'élasticité et de résilience des valves cardiaques, ce qui affecte le mécanisme de fermeture valvulaire et l'hémodynamique.
Les valvules cardiaques possèdent des réseaux de capillaires lymphatiques et un petit nombre de vaisseaux lymphatiques valvulaires. Les capillaires lymphatiques des cuspides présentent un aspect caractéristique: leur lumière est très irrégulière, et un même capillaire présente des diamètres différents selon les zones. Aux points de fusion de plusieurs capillaires, des dilatations se forment, des lacunes de formes diverses. Les boucles des réseaux sont souvent polygonales irrégulières, plus rarement ovales ou rondes. Souvent, les boucles des réseaux lymphatiques ne sont pas fermées et les capillaires lymphatiques se terminent en aveugle. Les boucles des capillaires lymphatiques sont le plus souvent orientées du bord libre de la cuspide vers sa base. Dans certains cas, un réseau de capillaires lymphatiques à deux couches a été observé dans les cuspides de la valve auriculo-ventriculaire.
Les plexus nerveux endocardiques sont situés dans ses différentes couches, principalement sous l'endothélium. Au bord libre des cuspides valvulaires, les fibres nerveuses sont principalement situées radialement, se connectant à celles des cordages tendineux. Plus près de la base des cuspides, un plexus nerveux à larges mailles se forme, se connectant au plexus situé autour des anneaux fibreux. Sur les cuspides semi-lunaires, le réseau nerveux endocardique est plus clairsemé. Au point d'insertion des valvules, il devient dense et multicouche.
Structure cellulaire des valves cardiaques
Les cellules interstitielles valvulaires, responsables du maintien de la structure de la valve, sont de forme allongée et présentent de nombreux prolongements fins qui s'étendent sur toute la matrice valvulaire. Il existe deux populations de cellules interstitielles valvulaires, morphologiques et structurelles différentes: l'une possède des propriétés contractiles et se caractérise par la présence de fibrilles contractiles; l'autre possède des propriétés sécrétoires et possède un réticulum endoplasmique et un appareil de Golgi bien développés. La fonction contractile résiste à la pression hémodynamique et est également soutenue par la production de protéines contractiles cardiaques et squelettiques, dont les chaînes lourdes d'alpha- et de bêta-myosine et diverses isoformes de troponine. La contraction du feuillet valvulaire cardiaque a été démontrée en réponse à plusieurs agents vasoactifs, suggérant un stimulus biologique coordonné pour le bon fonctionnement de la valve.
Les cellules interstitielles sont également des composants essentiels du système de réparation de structures telles que les valves cardiaques. Le mouvement constant des feuillets valvulaires et la déformation du tissu conjonctif associée provoquent des lésions auxquelles les cellules interstitielles valvulaires réagissent afin de maintenir l'intégrité de la valve. Le processus de réparation semble vital pour le fonctionnement normal de la valve, et l'absence de ces cellules dans les modèles de valves artificielles actuels contribue probablement aux dommages structurels des bioprothèses.
Un domaine de recherche important sur les cellules interstitielles est l'étude des interactions entre elles et la matrice environnante, médiées par les molécules d'adhésion focale. Les adhésions focales sont des sites d'interaction cellule-matrice spécialisés qui lient le cytosquelette cellulaire aux protéines de la matrice via les intégrines. Elles agissent également comme sites de transduction du signal, relayant l'information mécanique de la matrice extracellulaire, susceptible de déclencher des réponses telles que l'adhésion, la migration, la croissance et la différenciation cellulaires. Comprendre la biologie cellulaire des cellules interstitielles valvulaires est essentiel pour élucider les mécanismes par lesquels ces cellules interagissent entre elles et avec leur environnement, afin que cette fonction puisse être reproduite dans des valves artificielles.
Dans le cadre du développement d'une voie prometteuse en ingénierie tissulaire des valves cardiaques, des études sur les cellules interstitielles sont menées à l'aide d'un large éventail de techniques. La présence du cytosquelette cellulaire est confirmée par la coloration de la vimentine, de la desmine, de la troponine, de l'alpha-actine et de la myosine musculaire lisse, des chaînes lourdes d'alpha- et bêta-myosine, des chaînes légères-2 de la myosine cardiaque, de l'alpha- et bêta-tubuline. La contractilité cellulaire est confirmée par une réponse positive à l'épinéphrine, à l'angiotensine II, à la bradykinine, au carbachol, au chlorure de potassium et à l'endothélium I. Les interrelations cellulaires sont déterminées par les interactions fonctionnelles et vérifiées par des microinjections de carboxyfluorescéine. La sécrétion matricielle est établie par la coloration de la prolyl-4-hydroxylase/collagène de type II, de la fibronectine, du sulfate de chondroïtine et de la laminine. L'innervation est assurée par la proximité des terminaisons nerveuses motrices, ce qui se traduit par l'activité du neuropeptide Y tyrosine hydroxylase, de l'acétylcholinestérase, du polypeptide intestinal vasoactif, de la substance P et du peptide lié au gène du capsicum. Les facteurs mitogéniques sont évalués par le facteur de croissance dérivé des plaquettes, le facteur de croissance fibroblastique basique et la sérotonine (5-HT). Les fibroblastes des cellules interstitielles étudiés se caractérisent par une membrane basale incomplète, des prolongements cytoplasmiques longs et fins, une connexion étroite avec la matrice, un réticulum endoplasmique irrégulier et un appareil de Golgi bien développés, une richesse en microfilaments et la formation de liaisons adhésives.
Les cellules endocardiques valvulaires forment une gaine athrombogénique fonctionnelle autour de chaque valvule cardiaque, similaire à l'endothélium vasculaire. La méthode de remplacement valvulaire, largement utilisée, supprime la fonction protectrice de l'endocarde, ce qui peut entraîner un dépôt de plaquettes et de fibrine sur les valvules artificielles, le développement d'infections bactériennes et la calcification des tissus. Une autre fonction probable de ces cellules est la régulation des cellules interstitielles valvulaires sous-jacentes, similaire à la régulation des cellules musculaires lisses par l'endothélium. Des interactions complexes existent entre l'endothélium et les cellules adjacentes, médiées en partie par des facteurs solubles sécrétés par les cellules endothéliales. Ces cellules forment une vaste surface recouverte de microprotubérances du côté luminal, augmentant ainsi l'exposition et les interactions possibles avec les substances métaboliques présentes dans le sang circulant.
L'endothélium présente souvent des différences morphologiques et fonctionnelles causées par les contraintes de cisaillement exercées sur la paroi vasculaire par le flux sanguin. Ceci s'applique également aux cellules endocardiques valvulaires, qui adoptent une forme allongée ou polygonale. Des modifications de la structure cellulaire peuvent survenir sous l'effet de l'hémodynamique locale sur les composants du cytosquelette cellulaire ou par des effets secondaires causés par des modifications de la matrice extracellulaire sous-jacente. Au niveau ultrastructural, les cellules endocardiques valvulaires possèdent des connexions intercellulaires, des vésicules plasmatiques, un réticulum endoplasmique rugueux et un appareil de Golgi. Bien qu'elles produisent du facteur de von Willebrand in vivo et in vitro, elles sont dépourvues de corps de Weibel-Palade (granules spécifiques contenant du facteur de von Willebrand), organites caractéristiques de l'endothélium vasculaire. Les cellules endocardiques valvulaires sont caractérisées par des jonctions fortes, des interactions fonctionnelles et des plis marginaux chevauchants.
Les cellules endocardiques conservent leur activité métabolique même in vitro: elles produisent du facteur de von Willebrand, de la prostacycline et de l'oxyde nitrique synthase, présentent une activité d'enzyme de conversion de l'angiotensine et sécrètent intensément les molécules d'adhésion ICAM-1 et ELAM-1, essentielles à la liaison des cellules mononucléaires lors du développement d'une réponse immunitaire. Tous ces marqueurs doivent être pris en compte lors de la mise en place d'une culture cellulaire idéale pour la création d'une valve artificielle par ingénierie tissulaire, mais le potentiel immunostimulant des cellules endocardiques valvulaires elles-mêmes peut limiter leur utilisation.
La matrice extracellulaire des valvules cardiaques est constituée de macromolécules de collagène fibreux et d'élastine, de protéoglycanes et de glycoprotéines. Le collagène représente 60 % du poids sec de la valvule, l'élastine 10 % et les protéoglycanes 20 %. Le collagène assure la principale stabilité mécanique de la valvule et est représenté par les collagènes de types I (74 %), II (24 %) et V (2 %). Les faisceaux de filaments de collagène sont entourés d'une gaine d'élastine, qui assure les interactions entre eux. Les chaînes latérales glycosaminoglycanes des molécules de protéoglycanes tendent à former une substance gélatineuse dans laquelle d'autres molécules de la matrice interagissent pour former des liaisons permanentes et d'autres composants se déposent. Les glycosaminoglycanes des valvules cardiaques humaines sont principalement constitués d'acide hyaluronique, dans une moindre mesure de sulfate de dermatane, de sulfate de chondroïtine-4 et de sulfate de chondroïtine-6, avec une quantité minime de sulfate d'héparane. Le remodelage et le renouvellement du tissu matriciel sont régulés par les métalloprotéinases matricielles (MMP) et leurs inhibiteurs tissulaires (IT). Ces molécules interviennent également dans un plus large éventail de processus physiologiques et pathologiques. Certaines métalloprotéinases, notamment les collagénases interstitielles (MMP-1, MMP-13) et les gélatinases (MMP-2, MMP-9) et leurs inhibiteurs tissulaires (IT-1, IT-2, IT-3), sont présentes dans toutes les valvules cardiaques. Une production excessive de métalloprotéinases est caractéristique des pathologies valvulaires cardiaques.
 [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Les valves cardiaques et leur structure morphologique
Les valves cardiaques sont constituées de trois couches morphologiquement différentes et fonctionnellement significatives de la matrice des feuillets: fibreuse, spongieuse et ventriculaire.
La couche fibreuse forme une structure résistante à la charge pour le feuillet valvulaire, constituée de couches de fibres de collagène. Ces fibres sont disposées radialement en plis pour permettre aux valvules artérielles de s'étirer lors de leur fermeture. La couche fibreuse se situe près de la surface externe de sortie de ces valvules. La couche fibreuse des valvules auriculo-ventriculaires prolonge les faisceaux de collagène des cordages tendineux. Elle est située entre les couches spongieuse (entrée) et ventriculaire (sortie).
Entre les couches fibreuse et ventriculaire se trouve la couche spongieuse (spongiosa). Cette couche est constituée de tissu conjonctif mal organisé en milieu visqueux. Les principaux composants de la matrice de cette couche sont des protéoglycanes contenant du collagène orienté de manière aléatoire et de fines couches d'élastine. Les chaînes latérales des molécules de protéoglycanes portent une forte charge négative, ce qui affecte leur forte capacité à lier l'eau et à former un gel matriciel poreux. La couche spongieuse de la matrice réduit les contraintes mécaniques dans les feuillets des valves cardiaques et préserve leur flexibilité.
La couche ventriculaire est beaucoup plus fine que les autres et riche en fibres élastiques qui permettent au tissu de résister à une déformation constante. L'élastine possède une structure spongieuse qui entoure et relie les fibres de collagène et les maintient dans un état plié neutre. La couche d'entrée de la valve (ventriculaire pour les valves artérielles et spongieuse pour les valves auriculo-ventriculaires) contient plus d'élastine que la couche de sortie, ce qui permet d'atténuer le choc hydraulique lors de la fermeture des cuspides. Cette relation entre collagène et élastine permet aux cuspides de s'étirer jusqu'à 40 % sans déformation stable. Sous une faible charge, les structures de collagène de cette couche s'orientent dans le sens de la charge, ce qui augmente sa résistance à une charge supplémentaire.
Ainsi, l'idée que les valvules cardiaques sont de simples duplications endocardiques est non seulement simplifiée, mais aussi fondamentalement erronée. Les valvules cardiaques sont des organes complexes comprenant des fibres musculaires striées, des vaisseaux sanguins et lymphatiques, ainsi que des éléments nerveux. Tant par leur structure que par leur fonctionnement, les valvules font partie intégrante de toutes les structures cardiaques. L'analyse de la fonction valvulaire normale doit prendre en compte son organisation cellulaire, ainsi que l'interaction des cellules entre elles et avec la matrice. Les connaissances acquises grâce à ces études sont à la pointe de la conception et du développement de prothèses valvulaires par ingénierie tissulaire.

