Expert médical de l'article
Nouvelles publications
Traitement du sepsis sévère et du choc septique
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Un traitement efficace du sepsis n'est possible qu'avec une désinfection chirurgicale complète du site infectieux et un traitement antimicrobien adéquat. Un traitement antimicrobien initial inadéquat constitue un facteur de risque de décès chez les patients atteints de sepsis. Maintenir la vie du patient, prévenir et éliminer les dysfonctionnements organiques ne sont possibles que grâce à des soins intensifs ciblés.
Son objectif principal est d'optimiser le transport d'O₂ dans des conditions de consommation accrue, typiques du sepsis sévère et du choc septique. Ce traitement repose sur une assistance hémodynamique et respiratoire.
Support hémodynamique
Thérapie par perfusion
La perfusion est l'une des premières mesures visant à maintenir l'hémodynamique et, surtout, le débit cardiaque. Chez les patients atteints de sepsis, ses principales fonctions sont:
- restauration d'une perfusion tissulaire adéquate,
- correction des troubles de l'homéostasie,
- normalisation du métabolisme cellulaire,
- réduction de la concentration des médiateurs de la cascade septique et des métabolites toxiques.
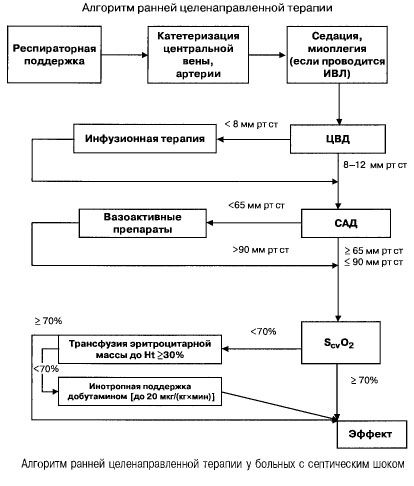
En cas de septicémie avec défaillance multiviscérale et de choc septique, on essaie d'atteindre rapidement (dans les 6 premières heures) les valeurs suivantes des indicateurs importants:
- hématocrite > 30 %,
- diurèse 0,5 ml/(kgh),
- saturation sanguine dans la veine cave supérieure ou l'oreillette droite > 70 %,
- pression artérielle moyenne > 65 mm Hg,
- CVP 8-12 mm Hg
Le maintien de ces valeurs au niveau spécifié améliore la survie des patients (catégorie de preuve B). La surveillance hémodynamique par cathéter Swan-Ganz et technologie PICCO (thermodilution transpulmonaire et analyse de l'onde de pouls) élargit les possibilités de surveillance et d'évaluation de l'efficacité du traitement hémodynamique, mais rien ne prouve qu'elle améliore la survie.
La valeur optimale de précharge est choisie individuellement, car il est nécessaire de prendre en compte le degré de lésion endothéliale et l'état du drainage lymphatique pulmonaire, la fonction diastolique des ventricules et les variations de la pression intrathoracique. Le volume de perfusion est choisi de manière à ce que la PCP ne dépasse pas la COP plasmatique (prévention de l'OL) et qu'il n'y ait pas d'augmentation du CO. De plus, les paramètres caractérisant la fonction des échanges gazeux pulmonaires (paO₂ et paO₂ / FiO₂ ) et les variations de l'image radiographique sont pris en compte.
Pour la thérapie par perfusion dans le cadre du traitement ciblé du sepsis et du choc septique, des solutions cristalloïdes et colloïdales sont utilisées avec des résultats pratiquement identiques.
Tous les milieux de perfusion présentent des avantages et des inconvénients. Aujourd'hui, compte tenu des résultats des études expérimentales et cliniques, il n'y a aucune raison de privilégier un type particulier.
- Par exemple, pour une correction adéquate du retour veineux et du niveau de précharge, il est nécessaire d'administrer un volume de cristalloïdes 2 à 4 fois supérieur à celui des colloïdes, ce qui est lié aux particularités de la distribution de la solution dans l'organisme. De plus, la perfusion de cristalloïdes est associée à un risque accru d'œdème tissulaire et leur effet hémodynamique est plus court que celui des colloïdes. De plus, les cristalloïdes sont moins chers, n'affectent pas le potentiel de coagulation et ne provoquent pas de réactions anaphylactoïdes. Sur la base de ce qui précède, la composition qualitative du programme de perfusion est déterminée en fonction des caractéristiques du patient, en tenant compte du degré d'hypovolémie, de la phase de CIVD, de la présence d'œdème périphérique, de la concentration d'albumine sérique et de la gravité de l'atteinte pulmonaire aiguë.
- Les substituts plasmatiques (dextranes, préparations à base de gélatine, hydroxyéthylamidon) sont indiqués en cas de déficit sévère en BCC. Les hydroxyéthylamidons avec un degré de substitution de 200/0,5, 130/0,4 et 130/0,42 présentent un avantage potentiel par rapport aux dextranes en raison d'un risque moindre d'échappement membranaire et de l'absence d'effet cliniquement significatif sur l'hémostase.
- L'introduction d'albumine dans des conditions critiques peut augmenter le risque de décès. L'augmentation du COP pendant la perfusion est transitoire, puis, en cas d'augmentation de la perméabilité du lit capillaire (syndrome de « fuite capillaire »), une extravasation supplémentaire d'albumine se produit. Il est possible que la transfusion d'albumine ne soit utile que si sa concentration sérique est inférieure à 20 g/l et qu'il n'y ait aucun signe de « fuite » dans l'interstitium.
- L'utilisation du cryoplasme est indiquée en cas de coagulopathie de consommation et de diminution du potentiel de coagulation du sang.
- L'utilisation généralisée des globules rouges de donneurs doit être limitée en raison du risque élevé de complications diverses (APL, réactions anaphylactiques, etc.). Selon la plupart des experts, la concentration minimale d'hémoglobine chez les patients atteints de sepsis sévère est de 90 à 100 g/l.
Correction de l'hypotension
Une faible pression de perfusion nécessite l'activation immédiate de médicaments augmentant le tonus vasculaire et/ou la fonction inotrope cardiaque. La dopamine ou la noradrénaline sont les médicaments de première intention pour corriger l'hypotension chez les patients présentant un choc septique.
La dopamine (dopmin) à une dose inférieure à 10 µg/(kg x min) augmente la PA, principalement en augmentant le DC, et a un effet minime sur la résistance vasculaire systémique. À fortes doses, son effet α-adrénergique prédomine, entraînant une vasoconstriction artérielle. À une dose inférieure à 5 µg/(kg x min), la dopamine stimule les récepteurs dopaminergiques des vaisseaux rénaux, mésentériques et coronaires, entraînant une vasodilatation, une augmentation de la filtration glomérulaire et de l'excrétion de Na+.
La noradrénaline augmente la pression artérielle moyenne et la filtration glomérulaire. L'optimisation de l'hémodynamique systémique sous son action conduit à une amélioration de la fonction rénale sans recours à de faibles doses de dopamine. Des études menées ces dernières années ont montré que son utilisation isolée, comparée à une association avec de fortes doses de dopamine, entraîne une diminution statistiquement significative de la mortalité.
L'adrénaline est un médicament adrénergique présentant les effets secondaires hémodynamiques les plus prononcés. Son effet est dose-dépendant sur la fréquence cardiaque, la pression artérielle moyenne, le débit cardiaque, la fonction ventriculaire gauche, ainsi que l'apport et la consommation d'O₂ . Cependant, des tachyarythmies, une détérioration du débit sanguin organique et une hyperlactatémie surviennent simultanément. Par conséquent, son utilisation est limitée aux cas de réfractarité complète aux autres catécholamines.
La dobutamine est le médicament de choix pour augmenter l'apport et la consommation de CO2 et d'O2 en précharge normale ou élevée. Grâce à son action prédominante sur les récepteurs bêta1-adrénergiques, elle est plus efficace que la dopamine pour augmenter ces paramètres.
Des études expérimentales ont montré que les catécholamines, en plus de favoriser la circulation sanguine, peuvent réguler l'évolution de l'inflammation systémique en influençant la synthèse de médiateurs clés à distance. Sous l'influence de l'adrénaline, de la dopamine, de la noradrénaline et de la dobutamine, les macrophages activés réduisent la synthèse et la sécrétion de TNF-α.
La sélection des agents adrénergiques s'effectue selon l'algorithme suivant:
- index cardiaque 3,5-4 l/(min x m 2 ), SvO 2 > 70 % - dopamine ou noradrénaline,
- index cardiaque < 3,5 l/(min x m 2 ), SvO 2 < 70 % - dobutamine (si pression artérielle systolique < 70 mm Hg - avec noradrénaline ou dopamine).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Assistance respiratoire
Les poumons sont parmi les premiers organes cibles impliqués dans le processus pathologique du sepsis. L'insuffisance respiratoire aiguë est l'une des principales composantes du dysfonctionnement multiviscéral. Ses manifestations cliniques et biologiques correspondent à une ALI et, avec la progression du processus pathologique, à un SDRA. Les indications de ventilation mécanique en cas de sepsis sévère sont déterminées en fonction de la gravité de l'insuffisance respiratoire parenchymateuse (IRA ou SDRA). Son critère est l'index respiratoire:
- <200 - une intubation trachéale et une assistance respiratoire sont indiquées,
- >200 - les lectures sont déterminées individuellement.
Si le patient est conscient lors de la respiration spontanée avec assistance respiratoire, qu'il n'y a pas de surmenage respiratoire et qu'il présente une tachycardie prononcée (FC < 120 par minute), et que la valeur normale du SO₂ de retour veineux est > 90 %, il est alors possible de renoncer à la ventilation artificielle. Cependant, il est nécessaire de surveiller attentivement l'état du patient. La valeur optimale de SO₂ est d'environ 90 %. Elle peut être maintenue par différentes méthodes d'administration de gaz (masques faciaux, sondes nasales) à des concentrations non toxiques (FiO₂ < 0,6). La ventilation artificielle non invasive est contre-indiquée en cas de sepsis (catégorie de preuve B).
La ventilation mécanique à haut débit (VMM) (VO = 12 ml/kg) doit être évitée, car dans ce cas, la sécrétion pulmonaire de cytokines augmente, ce qui aggrave la dysfonction érectile. Il est nécessaire de respecter le principe de ventilation mécanique sûre, ce qui est possible si les conditions suivantes sont réunies (catégorie de preuve A):
- DO <10 ml/kg,
- rapport non inversé entre l'inspiration et l'expiration,
- pression maximale des voies respiratoires < 35 cm H2O,
- FiO2 < 0,6.
La sélection des paramètres du cycle respiratoire est effectuée jusqu'à ce qu'une ventilation mécanique adéquate soit obtenue, ses critères sont paO2 > 60 mm Hg, SpO2 > 88-93%, pvO2 35-45 mm Hg, SvO2 > 55%.
L'une des méthodes efficaces pour optimiser les échanges gazeux est la ventilation artificielle en décubitus ventral (catégorie de preuve B). Cette position est efficace chez les patients les plus sévèrement atteints, bien que son effet sur la réduction de la mortalité à long terme soit statistiquement insignifiant.
Soutien nutritionnel
La mise en place d'un soutien nutritionnel artificiel est un élément important du traitement, une mesure obligatoire, car le développement du syndrome de défaillance multiviscérale dans le sepsis s'accompagne généralement de manifestations d'hypermétabolisme. Dans une telle situation, les besoins énergétiques sont satisfaits par la destruction des propres structures cellulaires (autocannibalisme), ce qui aggrave le dysfonctionnement organique et augmente l'endotoxicose.
Le soutien nutritionnel est considéré comme une méthode de prévention de l'épuisement sévère (carence protéino-énergétique) dans un contexte d'augmentation marquée du métabolisme catalytique et métabolique. L'inclusion de la nutrition entérale dans le cadre d'un traitement intensif prévient la migration de la microflore intestinale et la dysbactériose, augmente l'activité fonctionnelle des entérocytes et les propriétés protectrices de la muqueuse intestinale. Ces facteurs réduisent le degré d'endotoxicose et le risque de complications infectieuses secondaires.
Calcul du soutien nutritionnel:
- valeur énergétique - 25-35 kcal/(kg de poids corporel x jour),
- quantité de protéines - 1,3-2,0 g/(kg de poids corporel x jour),
- quantité de glucides (glucose) - moins de 6 g/kg/jour,
- quantité de graisse - 0,5-1 g/kg/jour,
- dipeptides de glutamine 0,3-0,4 g/kg/jour,
- vitamines - dose journalière standard + vitamine K (10 mg/jour) + vitamines B 1 et B 6 (100 mg/jour) + vitamines A, C, E,
- microéléments - apport quotidien standard + Zn (15-20 mg/jour + 10 mg/jour en présence de selles molles),
- électrolytes - Na+, K+, Ca2+ selon les calculs d'équilibre et la concentration dans le plasma.
L'initiation précoce du soutien nutritionnel (24 à 36 h) est plus efficace qu'au 3e ou 4e jour de traitement intensif (catégorie de preuve B), en particulier avec l'alimentation par sonde entérale.
En cas de sepsis sévère, la nutrition entérale ou parentérale ne présente aucun avantage; la durée du dysfonctionnement organique, la durée de l'assistance respiratoire et inotrope sont identiques, et les taux de mortalité sont identiques. Compte tenu de ce qui précède, la nutrition entérale précoce constitue une alternative moins coûteuse à la nutrition parentérale. L'utilisation de mélanges enrichis en fibres alimentaires (prébiotiques) pour l'alimentation par sonde réduit significativement l'incidence de diarrhée chez les patients atteints de sepsis sévère.
Pour une synthèse protéique efficace, il est important de maintenir le rapport métabolique « azote total (g) – calories non protéiques (kcal) » = 1 – (110 – 130). La dose maximale de glucides est de 6 g/kg de poids corporel par jour, car l'administration de doses importantes risque d'hyperglycémie et d'activation du catabolisme musculaire. Il est recommandé d'administrer des émulsions lipidiques 24 h/24.
Contre-indications au soutien nutritionnel:
- acidose métabolique décompensée,
- intolérance individuelle aux milieux de soutien nutritionnel,
- hypovolémie sévère non récupérée,
- choc réfractaire - dose de dopamine > 15 mcg/(kg x min) et pression artérielle systolique < 90 mm Hg,
- hypoxémie artérielle sévère et réfractaire.
Contrôle glycémique
Un aspect important du traitement complexe du sepsis sévère est la surveillance constante de la glycémie et l'insulinothérapie. Une glycémie élevée et la nécessité de la corriger sont des facteurs d'évolution défavorable du sepsis. Dans ces conditions, une glycémie normale (4,5-6,1 mmol/l) est maintenue chez les patients. Lorsque la glycémie dépasse les valeurs acceptables, une perfusion d'insuline (0,5-1 U/h) est alors réalisée. Selon la situation clinique, la glycémie est surveillée toutes les 1 à 4 heures. La mise en œuvre de cet algorithme a permis d'observer une augmentation statistiquement significative de la survie des patients.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
Glucocorticoïdes
Les résultats des études modernes concernant l’efficacité de l’utilisation des glucocorticoïdes chez les patients souffrant de choc septique sont résumés dans les déclarations suivantes:
- il est inapproprié d'utiliser des hormones à fortes doses [méthylprednisolone 30-120 mg/(kg x jour) une fois ou pendant 9 jours, dexaméthasone 2 mg/(kg x jour) pendant 2 jours, bétaméthasone 1 mg/(kg x jour) pendant 3 jours] - risque accru d'infections nosocomiales, aucun effet sur la survie,
- L'utilisation d'hydrocortisone à une dose de 240 à 300 mg par jour pendant 5 à 7 jours accélère la stabilisation des paramètres hémodynamiques, permet le retrait du support vasculaire et améliore la survie des patients présentant une insuffisance surrénalienne relative concomitante (catégorie de preuve B).
Il est nécessaire d'abandonner la prescription empirique et chaotique de prednisolone et de dexaméthasone; il n'y a aucune raison d'extrapoler de nouvelles données à leur sujet. En l'absence de preuve biologique d'insuffisance surrénalienne relative, l'hydrocortisone est administrée à la dose de 300 mg par jour (en 3 à 6 injections).
- en cas de choc réfractaire,
- si des doses élevées de vasopresseurs sont nécessaires pour maintenir une hémodynamique efficace.
Il est possible que, dans les conditions d'inflammation systémique du choc septique, l'efficacité de l'hydrocortisone soit associée à l'activation de l'inhibiteur du facteur nucléaire kB (NF-kB-a) et à la correction de l'insuffisance surrénalienne relative. À son tour, l'inhibition de l'activité du facteur nucléaire de transcription (NF-kB) entraîne une diminution de la formation de NO synthétase inductible (le NO est le vasodilatateur endogène le plus puissant), de cytokines pro-inflammatoires, de COX et de molécules d'adhésion.
Protéine C activée
L'une des manifestations caractéristiques du sepsis est une perturbation de la coagulation systémique (activation de la cascade de coagulation et inhibition de la fibrinolyse), qui conduit à terme à une hypoperfusion et à un dysfonctionnement organique. L'effet de la protéine C activée sur le système inflammatoire se manifeste de plusieurs manières:
- réduction de l'attachement de la sélectine aux leucocytes, qui protège l'endothélium des dommages, ce qui joue un rôle clé dans le développement de l'inflammation systémique,
- diminution de la libération de cytokines par les monocytes,
- bloquer la libération de TNF-a par les leucocytes,
- inhibition de la production de thrombine (elle potentialise la réponse inflammatoire).
Action anticoagulante, profibrinolytique et anti-inflammatoire
- la protéine C activée est due à
- dégradation des facteurs Va et VIIIa - suppression de la formation de thrombus,
- suppression de l'inhibiteur de l'activateur du plasminogène - activation de la fibrinolyse,
- effet anti-inflammatoire direct sur les cellules endothéliales et les neutrophiles,
- protection de l'endothélium contre l'apoptose
L'administration de protéine C activée [drotrécogine alfa (activée)] à 24 mcg/(kg·h) pendant 96 h réduit le risque de décès de 19,4 %. Indications d'administration: sepsis avec MOF aiguë et risque élevé de décès (APACHE II > 25 points, dysfonctionnement de 2 organes ou plus, catégorie de preuve B).
La protéine C activée ne réduit pas la mortalité chez les enfants, les patients présentant un dysfonctionnement d'un seul organe, APACHE II < 25 points, chez les patients atteints de sepsis non chirurgical.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
Immunoglobulines
L'administration intraveineuse d'immunoglobulines (IgG et IgG+IgM) est recommandée car elles limitent l'action excessive des cytokines pro-inflammatoires, augmentent la clairance des endotoxines et du superantigène staphylococcique, éliminent l'anergie et renforcent l'effet des antibiotiques ß-lactamines. Leur utilisation dans le traitement du sepsis sévère et du choc septique est la seule méthode d'immunocorrection qui augmente la survie. Le meilleur effet a été observé avec l'utilisation d'une association d'IgG et d'IgM [RR = 0,48 (0,35-0,75), catégorie de preuve A]. La posologie standard est de 3 à 5 ml/(kg x jour) pendant 3 jours consécutifs. Les meilleurs résultats obtenus avec les immunoglobulines ont été obtenus en phase précoce de choc (« choc chaud ») et chez les patients atteints de sepsis sévère (score APACHE II de 20 à 25 points).
Prévention de la thrombose veineuse profonde
La prévention de la TVP des membres inférieurs influence significativement les résultats du traitement chez les patients atteints de sepsis (catégorie de preuve A). Les héparines non fractionnées et les HBPM sont toutes deux utilisées à cette fin. Les principaux avantages des héparines de bas poids moléculaire sont une incidence moindre de complications hémorragiques, un effet plus faible sur la fonction plaquettaire et un effet durable (administration possible une fois par jour).
Prévention de la formation d'ulcères de stress du tractus gastro-intestinal
Cette orientation joue un rôle important dans l'évolution favorable du traitement des patients atteints de sepsis sévère et de choc septique, le taux de mortalité des hémorragies dues aux ulcères de stress du tractus gastro-intestinal étant de 64 à 87 %. Sans mesures préventives, des ulcères de stress surviennent chez 52,8 % des patients gravement malades. Cependant, l'utilisation d'inhibiteurs de la pompe à protons et d'antagonistes des récepteurs H2 de l'histamine réduit le risque de plus de deux fois (le premier groupe de médicaments étant plus efficace que le second). La principale orientation de la prévention et du traitement consiste à maintenir un pH compris entre 3,5 et 6,0. Il convient de souligner qu'en plus des médicaments mentionnés ci-dessus, la nutrition entérale joue un rôle important dans la prévention de la formation d'ulcères de stress.
Purification extracorporelle du sang
Diverses substances biologiquement actives et produits métaboliques impliqués dans le développement de l'inflammation généralisée sont des cibles pour les méthodes de détoxification, ce qui est particulièrement important en l'absence de clairance hépatorénale naturelle en cas de défaillance multiviscérale. Les méthodes de suppléance rénale sont considérées comme prometteuses, car elles peuvent non seulement agir sur les troubles urémiques chez les patients insuffisants rénaux, mais aussi avoir un effet positif sur d'autres modifications de l'homéostasie et les dysfonctionnements organiques survenant en cas de sepsis, de choc et de défaillance multiviscérale.
À ce jour, aucune donnée ne confirme la nécessité d'utiliser des méthodes d'épuration extracorporelle du sang comme l'une des principales orientations du traitement pathogénique du sepsis et du choc septique. Leur utilisation est justifiée en cas de défaillance multiviscérale à prédominance rénale.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
Hémodialyse
L'essence de cette méthode réside dans la diffusion de substances de faible poids moléculaire (jusqu'à 5 x 10 3 Da) à travers une membrane semi-perméable et l'élimination de l'excès de liquide de l'organisme selon un gradient de pression. L'hémodialyse est largement utilisée pour traiter les patients souffrant d'insuffisance rénale chronique et aiguë. La vitesse de diffusion des substances dépend exponentiellement de leur poids moléculaire. Par exemple, l'élimination des oligopeptides est plus lente que leur synthèse.
Hémofiltration
L'hémofiltration est une méthode efficace pour éliminer les substances d'un poids moléculaire de 5 x 10 3 à 5 x 10 4 Da et constitue le seul moyen d'éliminer de l'organisme un large éventail de substances biologiquement actives et de métabolites. Cette méthode repose sur la méthode de transfert de masse par convection. Outre une correction adéquate de l'azotémie, l'hémofiltration élimine efficacement les anaphylatoxines C3a et C5a, les cytokines pro-inflammatoires (TNF-a, IL-1b, 6 et 8), la ß2-microglobuline, la myoglobine, l'hormone parathyroïdienne, le lysozyme (poids moléculaire: 6 000 Da), l'α-amylase (poids moléculaire: 36 000 à 51 000 Da), la créatine phosphokinase, la phosphatase alcaline, les transaminases et d'autres substances. L'hémofiltration élimine également les acides aminés et les protéines plasmatiques (y compris les immunoglobulines et les complexes immuns circulants).
Hémodiafiltration
L'hémodiafiltration est la méthode la plus puissante de purification du sang, combinant diffusion et convection (c.-à-d. GD et GF). La sorption des substances pathogènes sur la membrane filtrante contribue également au processus de détoxification.
Plasmaphérèse
La plasmaphérèse (échange plasmatique, filtration plasmatique) est également envisagée comme une méthode possible pour corriger l'inflammation généralisée chez les patients atteints de sepsis et de choc septique. La méthode optimale est l'échange plasmatique en mode continu, avec le prélèvement de 3 à 5 volumes de plasma et son remplacement simultané par des solutions fraîches congelées, d'albumine, colloïdales et cristalloïdes. Avec un coefficient de tamisage de 1, la filtration plasmatique assure une bonne élimination de la protéine C-réactive, de l'haptoglobine, du fragment C3 du complément, de l'1-antitrypsine, de l'IL-6, du thromboxane B2, du facteur de stimulation des granulocytes et du TNF. L'utilisation de sorbants pour purifier le plasma du patient réduit le risque d'infection et le coût de la procédure, car elle évite l'utilisation de protéines étrangères.
L'utilisation d'une perfusion prolongée de sélénite de sodium (sélénase) 1000 mcg/jour dans le sepsis sévère conduit à une diminution de la mortalité.
Le sélénium est un microélément essentiel, dont l'importance est liée à son rôle clé dans les systèmes antioxydants des cellules. Le taux de sélénium dans le sang est maintenu entre 1,9 et 3,17 μM/l. Les besoins en sélénium sont de 50 à 200 μg par jour et dépendent de la disponibilité d'autres antioxydants et microéléments.
Le sélénium est un puissant antioxydant, composant de la glutathion peroxydase, de la phospholine glutathion peroxydase, d'autres oxydoréductases et de certaines transférases. La glutathion peroxydase est le maillon le plus important du système antioxydant endogène.
L'efficacité du sélénium dans les situations critiques a été étudiée ces dernières années. Ces études ont montré que les principaux mécanismes d'action du sélénium sont les suivants:
- suppression de l'hyperactivation de NF-kB;
- diminution de l'activation du complément;
- son action comme agent immunomodulateur, antioxydant et anti-inflammatoire
- maintenir l’utilisation du peroxyde;
- suppression de l'adhésion endothéliale (expression réduite de ICAM-1, VCAM-2,
- E - sélectine, P - sélectine);
- protection de l'endothélium contre les oxyradicaux (en utilisant la sélénoprotéine P, qui empêche la formation de peroxynitrite à partir de O2 et NO).
Pour résumer ce qui précède, nous pouvons définir les tâches spécifiques des soins intensifs pour le sepsis sévère:
- Support hémodynamique: CVP 8-12 mm Hg, PA moyenne > 65 mm Hg, diurèse 0,5 ml/(kg h), hématocrite > 30 %, saturation du sang veineux mixte > 70 %.
- Pression maximale des voies aériennes d'assistance respiratoire < 35 cm H2O, fraction inspiratoire d'oxygène < 60 %, volume courant < 10 ml/kg, rapport inspiratoire/expiratoire non inversé.
- Glucocorticoïdes - « faibles doses » (hydrocortisone 240-300 mg par jour).
- Protéine C activée 24 mcg/(kg·h) pendant 4 jours en cas de sepsis sévère (APACHE II >25).
- Thérapie de remplacement immunocorrectrice par pentaglobine.
- Prévention de la thrombose veineuse profonde des membres inférieurs.
- Prévention de la formation d'ulcères de stress du tractus gastro-intestinal: utilisation d'inhibiteurs de la pompe à protons et de bloqueurs des récepteurs H2-histaminique.
- Traitement de substitution de l'insuffisance rénale aiguë.
- Soutien nutritionnel: valeur énergétique des aliments 25-30 kcal/kg de poids corporel x jour), protéines 1,3-2,0 g/(kg de poids corporel x jour), dipeptides de glutamine 0,3-0,4 g/(kg x jour), glucose - 30-70 % des calories non protéiques, à condition que la glycémie soit maintenue < 6,1 mmol/l, graisses - 15-50 % des calories non protéiques.

