Expert médical de l'article
Nouvelles publications
Talamak na odontogenic osteomyelitis
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
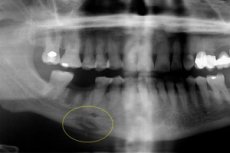
Une ostéomyélite aiguë compliquée peut entraîner une ostéomyélite odontogène chronique, une pathologie dentaire grave caractérisée par une réaction inflammatoire purulente et une accumulation de masses purulentes dans les cavités osseuses. Elle affecte l'os, la moelle osseuse et les tissus mous environnants, suite à une sensibilisation antérieure de l'organisme. La maladie présente différentes variantes, ainsi que des caractéristiques diagnostiques et thérapeutiques différentes. [ 1 ]
Épidémiologie
Chez l'enfant, l'ostéomyélite odontogène chronique est principalement causée par des micro-organismes anaérobies obligatoires et facultatifs. La composition de la microflore purulente dépend de l'âge du patient. Ainsi, plus le patient est âgé, plus le nombre d'associations et d'anaérobies stricts est élevé.
Il a été constaté que dans l'ostéomyélite odontogène, la microflore est souvent représentée par une moyenne de cinq ou six variétés de micro-organismes aérobies et anaérobies, voire plus.
L'ostéomyélite odontogène chronique n'est pas rare chez les chirurgiens-dentistes. Elle est aussi fréquente que la périostite maxillaire ou la parodontite chronique. Parmi tous les cas d'ostéomyélite, la part des processus pathologiques odontogènes représente environ 30 %. La maladie est plus fréquente chez les personnes jeunes et d'âge moyen (l'âge moyen des patients est de 25 à 35 ans). Les hommes sont légèrement plus souvent touchés que les femmes. Dans la plupart des cas, la mâchoire inférieure est touchée.
Causes ng talamak na odontogenic osteomyelitis.
La principale cause d'ostéomyélite odontogène chronique est en réalité une ostéomyélite aiguë, non traitée, ou traitée de manière incorrecte ou incomplète. Une pathologie aiguë peut elle-même résulter de multiples causes, étroitement liées à la pénétration d'agents pathogènes dans le tissu osseux par la circulation sanguine. Les « coupables » sont le plus souvent des bactéries, plus rarement des virus et des infections fongiques.
L'infection de l'os se produit en raison des facteurs suivants:
- Traumatismes dentaires, dents cariées, autres pathologies dentaires, dont parodontite, périostite, granulome, etc.
- Sepsis, bactériémie;
- Toute maladie infectieuse aiguë et chronique du corps;
- Manque d’hygiène bucco-dentaire ou respect insuffisamment rigoureux des règles d’hygiène;
- Furoncles faciaux;
- Otite moyenne purulente, amygdalite;
- Scarlatine;
- Réactions inflammatoires ombilicales (complications purulentes-septiques);
- Diphtérie.
Chez l'enfant, les causes sont souvent spécifiques, car liées aux caractéristiques anatomiques et fonctionnelles de son corps. Ainsi, parmi les causes « pédiatriques » les plus courantes figurent les suivantes:
- Croissance osseuse active;
- Le changement des dents de lait et la formation des molaires permanentes;
- Altération de la structure maxillo-faciale;
- Amincissement des plaques dentaires et des espaces tubulaires larges;
- Un vaste réseau capillaire;
- Système immunitaire imparfait, susceptibilité excessive aux agents pathogènes.
L'ostéomyélite odontogène survient lorsque des agents pathogènes pénètrent dans la cavité buccale à partir de dents malades ou d'autres foyers infectieux dentaires. [ 2 ]
Facteurs de risque
- Caractéristiques physiologiques et anatomiques de la structure de la mâchoire:
- Croissance active du système osseux;
- Modifications dans le remplacement des dents temporaires;
- Canaux de Havers élargis;
- Trabécules osseuses sensibles;
- Moelle osseuse myéloïde sensible aux infections;
- Réseau sanguin et lymphatique étendu.
- Défenses non spécifiques faibles, affaiblies par la fatigue, le stress, l'hypothermie, les maladies infectieuses (ARVI, adénovirus, etc.), les blessures, d'autres conditions pathologiques.
- Immunopathologies, congénitales et acquises, associées au diabète sucré, aux hémopathologies, etc.
- Troubles immunologiques généraux, pathologie odontogène existante prolongée, modifications défavorables des tissus et des vaisseaux de la moelle osseuse.
Pathogénèse
À ce jour, les versions pathogéniques suivantes du développement de l'ostéomyélite odontogène chronique sont connues:
- Version infectieuse-embolique de la maladie de Bobrov-Lexer: une réaction osseuse inflammatoire se développe en raison du transport embolique de l'agent infectieux, de son blocage dans les segments terminaux des vaisseaux capillaires ou de leur thrombose. Un trouble de la circulation sanguine et un trophisme osseux anormal entraînent une nécrose osseuse, et l'infection ultérieure entraîne le développement d'une inflammation purulente.
- Version du conditionnement allergique du Dr S. Derijanov: l'insensibilité osseuse se produit en raison des effets toxiques des corps auto-immuns reformés, en réponse à la pénétration répétée de protéines « étrangères ».
- La réaction inflammatoire s'étend au-delà des limites parodontales, et la principale source et zone d'entrée des agents infectieux devient la pathologie antérieure des structures dentaires des tissus mous ou durs, ainsi que du parodonte.
- Les processus de régénération du périoste et de l'os dans l'ostéomyélite aiguë sont absents ou insuffisamment manifestés, ce qui conduit à la prédominance de la destruction osseuse et à la formation des foyers destructeurs suivants.
Symptômes ng talamak na odontogenic osteomyelitis.
Entre le moment où l'infection pénètre dans le tissu osseux et l'apparition des premières manifestations pathologiques, le temps peut être long. Au début, le patient ressent une gêne lors de la mastication, puis, dans un état de calme, une périostite se développe. Avec l'augmentation des phénomènes inflammatoires, le tableau clinique s'aggrave:
- Le syndrome douloureux augmente, il y a une irradiation de l'oreille, de la tempe;
- Les tissus buccaux gonflent, les gencives deviennent douloureuses;
- Les dents du côté enflammé deviennent pathologiquement mobiles;
- Difficulté à mâcher et à avaler les aliments;
- Dans l’ostéomyélite odontogène mandibulaire, la région du menton est parfois engourdie;
- Il y a une mauvaise haleine;
- Troubles de la parole;
- Les ganglions lymphatiques régionaux sont hypertrophiés;
- Modifie la rondeur du visage.
Avec le développement d'un abcès purulent, la température augmente, un canal fistuleux se forme, à travers lequel les masses purulentes s'écoulent vers l'extérieur.
Après la période aiguë (environ deux semaines), la pathologie passe au stade subaigu: la masse purulente sort par la fistule, l’œdème et la douleur s’atténuent, mais les troubles de la mastication persistent et les dents sont toujours mobiles (elles peuvent même tomber). Une ostéomyélite odontogène évolue alors directement vers une évolution chronique. Le tableau clinique s’alourdit et un rejet tissulaire persiste pendant plusieurs semaines. Au bout d’un certain temps, des tissus nécrosés et du pus sortent par le canal fistuleux, ou un abcès étendu se développe. [ 3 ]
Tout d'abord, lors de l'exacerbation de l'ostéomyélite odontogène chronique, on observe des signes d'intoxication générale:
- Température élevée;
- Faiblesse générale, malaise, frissons;
- Dyspepsie;
- Le patient est passif, la peau est pâle, l'état général est modéré à sévère.
À l'examen externe, on observe une asymétrie faciale due à un œdème collatéral des tissus mous. On observe un infiltrat en forme de mucus, les dents du côté atteint sont mobiles, ainsi qu'un œdème de la gencive et du pli de transition de la muqueuse. Les tissus sont hyperémiques et la gencive est douloureuse à la palpation.
Les ganglions lymphatiques régionaux sont hypertrophiés et douloureux. Le patient ne peut pas ouvrir la bouche, ou l'ouvre difficilement et incomplètement. Une odeur putride se dégage de la cavité buccale. [ 4 ]
Ostéomyélite odontogène chronique chez l'enfant
Caractéristiques de l'évolution de l'ostéomyélite odontogène chez l'enfant:
- La chronicité du processus chez les enfants est beaucoup moins fréquente que chez les patients adultes;
- Des complications telles que lymphadénite, phlegmons, abcès se développent plus souvent;
- Si le processus pathologique s’étend aux rudiments des dents, une adentie partielle peut survenir;
- La pathologie des dents frontales n’est pas aussi grave que celle des molaires;
- L'ostéomyélite odontogène pédiatrique se caractérise par un début particulièrement intense, un développement rapide de la réponse inflammatoire et une récupération plus rapide (à condition d'un traitement radical compétent);
- Il n’y a pratiquement pas de formation de capsule séquestre.
Étapes
L'évolution de l'ostéomyélite odontogène chronique passe par trois stades:
- Au premier stade, la symptomatologie aiguë s'atténue, la température se stabilise et les signes d'intoxication s'atténuent. Quelque temps après le début de la réaction inflammatoire, un certain soulagement est observé: la douleur cesse d'être gênante et les patients retrouvent pratiquement leur mode de vie habituel. Cette accalmie peut durer plusieurs semaines. Parallèlement, des cavités osseuses se forment, et la masse purulente des fistules ne sort pratiquement pas. À l'examen externe, le gonflement est faible.
- Au deuxième stade, une inflammation récurrente se développe, semblable à une forme aiguë d'ostéomyélite odontogène, mais la température ne dépasse pas +38 °C, la douleur est légère et les signes d'intoxication peuvent être absents. L'orifice de la fistule se bouche. La masse purulente se propage aux os et aux tissus mous. Des complications telles que phlegmon ou abcès sont possibles. Leur formation provoque une douleur intense et de la fièvre; l'état ne se normalise qu'après la réapparition de pus.
- Le troisième stade se caractérise par une déformation des structures osseuses affectées sur fond de récidive d'ostéomyélite odontogène chronique. À l'extérieur, on observe une courbure et des modifications de la taille de l'os et du visage dans son ensemble.
Formes
Selon le tableau clinique et radiologique, on distingue les formes suivantes d'ostéomyélite odontogène chronique:
- Destructeur;
- Productif;
- Forme destructive-productive.
Toutes les formes d’ostéomyélite chronique ont en commun une évolution prolongée et des rechutes périodiques, de sorte que la maladie nécessite un traitement à long terme et une surveillance médicale.
N'importe laquelle des formes de la maladie peut être considérée comme un état instable qui, sous l'influence d'un facteur provoquant (une forte baisse de l'immunité à la suite d'une infection virale, du stress, de l'hypothermie, etc.), se manifestera à nouveau par une rechute.
- La variante destructive de l'ostéomyélite odontogène chronique touche une grande partie du tissu osseux. Des canaux fistuleux avec granulation protubérante apparaissent au niveau de la muqueuse ou de la peau. Les radiographies montrent une lyse osseuse avec formation de séquestres.
- La variante destructive-productive est généralement précédée d'une ostéomyélite aiguë et d'un déficit immunitaire secondaire. La destruction et la restauration du tissu osseux se déroulent en équilibre. La substance osseuse est fusionnée de manière diffuse (petits foyers clairsemés et faible séquestration). La capsule de séquestration n'est pas définie.
- La variante productive est également appelée hyperplasique: elle se développe chez les enfants et les jeunes adultes pendant la période active de développement osseux de la face (environ 12 à 18 ans). Cette ostéomyélite se caractérise par une évolution particulièrement longue et des rechutes fréquentes (environ 7 fois par an). Les indicateurs pathogéniques de cette forme de lésions odontogènes sont la présence de micro-organismes virulents et une faible réponse immunitaire. Les foyers d'infection secondaires sont généralement représentés par des dents infectées et des embryons de dents mortes. La radiographie révèle une stratification prononcée du tissu osseux périosté avec un léger motif trabéculaire et une petite sclérose focale.
Selon la localisation du processus pathologique, on distingue une ostéomyélite odontogène mandibulaire ou maxillaire.
- L'ostéomyélite odontogène chronique de la mandibule s'étend principalement au lobe alvéolaire, parfois au corps et à la branche mandibulaires. En raison de ses caractéristiques anatomiques et structurelles, la pathologie évolue sévèrement, avec la formation de multiples séquestrations, petites et grandes, en 6 à 8 semaines. Chez de nombreux patients, suite à des modifications destructrices, des fractures pathologiques surviennent, même suite à une contusion mineure de la mâchoire.
- L'ostéomyélite odontogène chronique du maxillaire se caractérise par une évolution plus rapide et relativement bénigne, contrairement aux lésions mandibulaires. La formation de séquestrations survient en 3 à 4 semaines. La pathologie diffuse se caractérise par des modifications destructrices de la paroi antérieure du sinus maxillaire, et parfois le processus s'étend à la partie inférieure de la cavité oculaire.
Complications et conséquences
Dans de nombreux cas, à condition que le patient soit adressé à temps à des spécialistes en chirurgie maxillo-faciale et que des mesures thérapeutiques soient élaborées avec compétence, le patient se rétablit complètement.
Si le patient consulte un médecin tardivement ou reçoit un traitement inadéquat ou incorrect, il existe un risque accru d'effets indésirables et de complications, tels que:
- Récidive (réaménagement) d'une ostéomyélite odontogène chronique);
- Déformations de la mâchoire et du visage;
- Fractures pathologiques (surviennent lorsqu’un petit impact mécanique se produit qui ne briserait pas un os sain);
- Phlegmons et abcès des tissus du visage;
- Thrombose vasculaire, occlusion du sinus caverneux;
- Inflammation du médiastin.
Certaines des complications les plus courantes comprennent:
- Sepsis - résultat d'un processus inflammatoire purulent actif - une pathologie particulièrement complexe et dangereuse;
- Propagation d'une infection purulente dans l'espace maxillo-facial, formation d'abcès et de phlegmons;
- Développement de processus inflammatoires dans les sinus;
- Phlébite des vaisseaux veineux faciaux;
- Lymphadénite;
- Lésions inflammatoires de l’articulation temporo-mandibulaire, contractures musculaires;
- Fractures traumatiques.
Le plus grand nombre de complications survient chez les patients pédiatriques et âgés. [ 5 ]
Diagnostics ng talamak na odontogenic osteomyelitis.
Les mesures diagnostiques en cas de suspicion d'ostéomyélite chronique odontogène commencent par la collecte de l'anamnèse et l'examen du patient, et se poursuivent par la radiographie.
Le recueil de l'anamnèse permet de déterminer si une personne a souffert d'ostéomyélite aiguë (éventuellement sans consultation médicale ou sans respect des recommandations thérapeutiques de base). Dans les deux cas, un examen de suivi complet du patient est réalisé. [ 6 ]
La symptomatologie de l'ostéomyélite odontogène chronique est généralement large, il est donc presque impossible d'établir un diagnostic sur la seule base du tableau clinique. Dans de nombreux cas, le patient peut ouvrir la bouche normalement, mais parfois cette ouverture est incomplète, en raison de modifications inflammatoires des muscles masticateurs.
Les ganglions lymphatiques sont normaux ou légèrement hypertrophiés et douloureux à la palpation.
L'examen de la cavité buccale révèle un gonflement inflammatoire, une rougeur des muqueuses, une dent malade ou une cavité pathologiquement altérée d'une dent précédemment extraite. Du côté muqueux ou cutané, des canaux fistuleux permettent de sonder les séquestrations formées.
Le diagnostic instrumental repose principalement sur la radiographie, l'imagerie par résonance magnétique (IRM) ou la tomodensitométrie (TDM). Des séquestrations sont présentes sur la radiographie: il est optimal de réaliser un orthopantomogramme ou une radiographie en projections antérieure et latérale pour détecter la maladie. Au cours de l'évolution productive de la maladie, les séquestrations ne sont pas détectées, mais le volume de minéralisation tissulaire augmente, ce qui est dû à la réaction périostée. À l'extérieur, une asymétrie faciale et une augmentation du volume osseux sont détectées.
Des examens de laboratoire sont prescrits dans le cadre des mesures diagnostiques générales. L'analyse sanguine révèle des signes inflammatoires, tandis que l'analyse d'urine ne révèle aucun changement. [ 7 ]
Diagnostic différentiel
Maladies nécessitant un diagnostic différentiel |
Base du diagnostic différentiel |
Mesures diagnostiques et critères d'évaluation |
Granulome sous-cutané (odontogène) |
Processus inflammatoire odontogène lent du tissu sous-cutané du visage. Le foyer infectieux primaire est une dent malade, au niveau de laquelle se forme un infiltrat arrondi et indolore pouvant atteindre 15 mm de diamètre. La peau qui le recouvre prend une couleur bleu-noir; une poussée est perceptible sur les bords de la cavité buccale, dans la couche sous-muqueuse, depuis la cavité dentaire correspondante jusqu'à l'infiltrat. L'infiltrat suppure périodiquement et s'ouvre spontanément avec formation d'une fistule: l'écoulement purulent est faible. L'espace du granulome est rempli de granulations lentes. |
Un examen radiographique est réalisé: panoramique, dentaire et en projection mandibulaire latérale. La microscopie révèle des granulations à différents stades de maturité. |
Actinomycose de la mâchoire |
La pathologie secondaire est associée à la propagation d'une infection spécifique à partir d'un infiltrat des tissus mous près de la mâchoire. La structure de l'infiltrat est dense et peut comporter de multiples canaux fistuleux, d'où s'échappe une masse purulente granuleuse. La forme primaire d'actinomycose présente de nombreuses similitudes avec l'ostéomyélite hyperplasique. |
L'examen microscopique de la masse excrétée, les tests cutanés à l'actinolysat, la détermination de la réaction des cellules immunocompétentes à l'actinolysat sont effectués. |
Tuberculose des mâchoires |
Les symptômes typiques sont une évolution lente, une douleur vive, une hypertrophie marquée et des ganglions lymphatiques douloureux. D'autres os du visage peuvent être touchés, et des cicatrices « rétractées » caractéristiques se forment dans la zone de la réaction inflammatoire. |
Une fluorographie (radiographie ou scanner), un test de Mantoux (chez l'enfant), une culture d'exsudats, des tests cutanés spécifiques sont prescrits. |
Syphilis de la mâchoire |
La pathologie se développe en raison d'une fonte gommeuse des structures osseuses au stade tertiaire de la syphilis. Les os du nez, les zones centrales des processus palatins maxillaires et le processus alvéolaire du maxillaire sont le plus souvent touchés. La formation de zones ramollies et d'une périostite ossifiante (selon la forme de la maladie) est typique. |
Des méthodes de diagnostic sérologique sont utilisées. |
Processus tumoraux bénins (suppuration de kyste odontogène, ostéoclastome, granulome éosinophile, ostéoïdostéome). |
Les tumeurs bénignes se développent souvent sans douleur et sans signes inflammatoires aigus. Une diminution et une augmentation périodiques du volume de la tumeur ne sont pas caractéristiques de ces pathologies. |
Des radiographies (panoramique, dentaire, projection mandibulaire latérale) et une tomodensitométrie sont réalisées. Le résultat de l'analyse histologique est déterminant. |
Sarcome d'Ewing |
La pathologie présente de nombreux symptômes similaires à ceux de l'ostéomyélite chronique. Le sarcome d'Ewing s'accompagne de fièvre, d'une leucocytose, de douleurs osseuses locales et d'un gonflement. La progression tumorale est initialement lente, puis s'accélère fortement. La formation de séquestrations est atypique. |
On utilise des radiographies, une imagerie par résonance magnétique ou informatisée, ainsi qu'une biopsie. Le diagnostic repose sur les résultats de l'analyse histologique. |
Traitement ng talamak na odontogenic osteomyelitis.
Les procédures thérapeutiques comprennent les étapes suivantes:
- Traitement chirurgical:
- Extraction d'une dent focale;
- périostomie;
- Ostéoperforation;
- Ouverture du foyer inflammatoire purulent péri-mandibulaire.
- Thérapie conservatrice:
- Thérapie antibiotique avec des macrolides qui inhibent la croissance de 100 % des souches de Bacteroides et de Fusobacterium, des céphalosporines de III génération, des pénicillines protégées par des inhibiteurs;
- La vancomycine et les carbapénèmes deviennent des médicaments de réserve dans les situations difficiles;
- Prise de médicaments désensibilisants et d’immunocorrecteurs;
- Thérapie vasculaire et anti-inflammatoire;
- Thérapie par perfusion et vitamines.
Les critères d’efficacité du traitement sont l’absence de douleur dans la zone touchée, l’absence de signes inflammatoires et de fistule.
Prescriptions médicamenteuses possibles:
- Céfazoline 500-1000 mg, Céfuroxime 750-1500 mg avec Métronidazole 0,5% 100 ml;
- Kétoprofène 100 mg par 2 mL, ou par voie orale 150 mg (version prolongée 100 mg), ibuprofène 100 mg par 5 mL, ou par voie orale 600 mg;
- Etamsilat hémostatique 12,5% 2 ml par voie intraveineuse ou intramusculaire.
À la fin du traitement, le patient est enregistré et suivi par un spécialiste en chirurgie maxillo-faciale (visites deux fois par an). Une radiographie ou une tomographie panoramique de contrôle est obligatoire et, si nécessaire, une prothèse dentaire est réalisée. [ 8 ]
La prévention
Il est tout à fait possible de prévenir le développement d'une ostéomyélite odontogène chronique, par exemple en écoutant les conseils des médecins et en suivant les recommandations suivantes:
- Observez une hygiène bucco-dentaire rigoureuse, désinfectez en temps opportun les foyers infectieux dentaires - en particulier les caries, les pulpites et les parodontites;
- Consultez le dentiste à temps, n'ignorez pas les premières manifestations de la maladie;
- Pour surveiller la santé de l’ensemble du corps;
- Suivez strictement tous les ordres du médecin, ne vous soignez pas vous-même.
En général, la prévention consiste à éliminer les facteurs pouvant conduire au développement d'une ostéomyélite odontogène, ainsi qu'à optimiser le traitement de cette maladie dès sa phase aiguë. Il est important de localiser le processus inflammatoire purulent le plus tôt possible, de prévenir la nécrose osseuse et toute séquestration ultérieure: dès les premiers signes de pathologie, le patient doit être hospitalisé en service de chirurgie.
Prévoir
Malheureusement, la maladie se complique souvent de fractures pathologiques, d'ankyloses maxillaires, de formation de fausses articulations et de contractures cicatricielles des muscles masticateurs. Dans la forme productive de la pathologie, une amylose rénale et cardiaque peut se développer.
Pour améliorer le pronostic, il est important de consulter un médecin en temps opportun, de désinfecter les foyers infectieux dans le corps, de renforcer l'immunité et de suivre soigneusement toutes les prescriptions du médecin.
Un diagnostic précoce et une prise en charge adaptée permettent généralement une guérison de l'ostéomyélite odontogène chronique. Une évolution défavorable avec propagation ascendante de la réaction purulente-infectieuse peut entraîner le développement d'une méningite, d'une encéphalite et d'un abcès cérébral. Une propagation descendante peut entraîner un abcès pulmonaire, une médiastinite et une septicémie. Ces complications augmentent considérablement le risque de décès.
Littérature
Dmitrieva, LA Stomatologie thérapeutique: guide national / édité par LA Dmitrieva, YM Maksimovskiy. - 2e éd. Moscou: GEOTAR-Media, 2021.

