Expert médical de l'article
Nouvelles publications
Obstruction intestinale congénitale
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
L'occlusion intestinale congénitale est une affection dans laquelle le passage des matières intestinales dans le tube digestif est perturbé.
L'article décrit en détail les causes et les mécanismes de développement, le tableau clinique et les méthodes de diagnostic, le traitement chirurgical et le pronostic de l'obstruction intestinale chez les nouveau-nés.
Causes obstruction intestinale congénitale
Les causes de l’occlusion intestinale congénitale sont tout un groupe de maladies et de malformations des organes abdominaux:
- atrésie ou sténose intestinale,
- compression du tube intestinal (pancréas annulaire, entérocystome),
- malformations de la paroi intestinale (maladie de Hirschsprung),
- fibrose kystique,
- violation de la rotation et de la fixation du mésentère (syndrome de Ledd, volvulus de l'intestin moyen).
Pathogénèse
La plupart des anomalies du tube digestif surviennent aux premiers stades du développement intra-utérin (4 à 10 semaines) et sont associées à une altération de la formation de la paroi intestinale, de la lumière intestinale, de la croissance et de la rotation intestinales. Entre la 18e et la 20e semaine de développement intra-utérin, le fœtus commence à avaler et le liquide amniotique s'accumule au-dessus de l'obstruction, provoquant une expansion intestinale. Des anomalies du développement du pancréas postérieur entre la 5e et la 7e semaine de développement intra-utérin peuvent entraîner une obstruction complète du duodénum. La mucoviscidose, d'origine génétique, entraîne la formation d'un méconium dense et épais, responsable de l'obstruction de l'iléon au niveau de la partie terminale. La maladie de Hirschsprung est due à un retard de la migration des cellules ganglionnaires des crêtes neurales vers la muqueuse intestinale, créant une zone apéristaltique à travers laquelle le contenu intestinal devient impossible. Lorsque l'intestin se tord, l'apport sanguin à la paroi intestinale est perturbé, ce qui peut entraîner une nécrose et une perforation de l'intestin.
Symptômes obstruction intestinale congénitale
Après la naissance, le moment d'apparition des signes cliniques et leur gravité dépendent moins du type d'anomalie que du niveau d'obstruction. Une occlusion intestinale congénitale doit être envisagée si plus de 20 ml de contenu sont prélevés lors de l'aspiration gastrique de l'enfant immédiatement après la naissance. Deux principaux symptômes caractéristiques sont observés: des vomissements contenant des impuretés pathologiques (bile, sang, contenu intestinal) et l'absence de selles pendant plus de 24 heures après la naissance. Plus le niveau d'obstruction est distal, plus les symptômes cliniques apparaissent tardivement et plus la distension abdominale est prononcée. La strangulation (volvulus intestinal) provoque un syndrome douloureux, caractérisé par des accès d'anxiété et des pleurs.
Formes
Il existe une obstruction intestinale haute et basse, le niveau de division est le duodénum.
Dans 40 à 62 % des cas, l’obstruction duodénale est caractérisée par des maladies chromosomiques et des anomalies combinées du développement:
- malformations cardiaques,
- défauts du système hépatobiliaire,
- Syndrome de Down,
- anémie de Fanconi
Chez 50 % des enfants atteints d'atrésie de l'intestin grêle, un volvulus intestinal intra-utérin est détecté, des anomalies combinées surviennent dans 38 à 55 % des cas, les aberrations chromosomiques sont rares.
L'obstruction congénitale du côlon est souvent associée à des malformations cardiaques congénitales (20 à 24 %), du système musculo-squelettique (20 %) et du système génito-urinaire (20 %); les maladies chromosomiques sont rares.
En cas d'iléus méconial, des problèmes respiratoires peuvent apparaître immédiatement après la naissance, ou des lésions pulmonaires peuvent survenir plus tard (forme mixte de fibrose kystique).
Dans la maladie de Hirschsprung, une combinaison avec des défauts du système nerveux central, du système musculo-squelettique et des syndromes génétiques est possible.
Diagnostics obstruction intestinale congénitale
Les radiographies des organes abdominaux (sans préparation et avec produit de contraste) permettent de détecter des niveaux liquidiens en cas d'obstruction basse, le symptôme de « double bulle » en cas d'obstruction duodénale, des calcifications en cas d'iléus méconial ou de perforation intestinale anténatale. Le diagnostic de maladie de Hirschsprung est confirmé par une biopsie intestinale et une irrigographie.
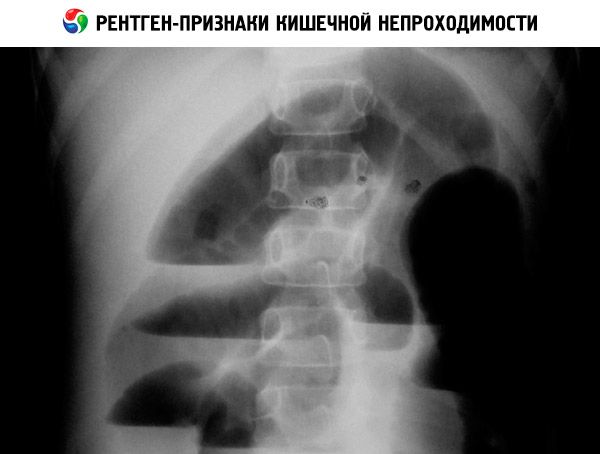
Diagnostic prénatal
Une occlusion intestinale congénitale peut être suspectée dès la 16e-18e semaine de développement intra-utérin, par l'expansion de la région intestinale ou stomacale du fœtus. Le délai moyen de diagnostic d'une occlusion de l'intestin grêle est de 24 à 30 semaines, avec une précision de 57 à 89 %. L'hydramnios apparaît précocement et survient dans 85 à 95 % des cas. Sa survenue est associée à une altération des mécanismes d'utilisation du liquide amniotique chez le fœtus. L'occlusion intestinale congénitale du côlon n'est généralement pas diagnostiquée, car le liquide est absorbé par la muqueuse intestinale, ce qui empêche l'intestin de se dilater. L'absence d'haustres et une augmentation de la taille de l'abdomen constituent des critères importants.
Comment examiner?
Qui contacter?
Traitement obstruction intestinale congénitale
La détection de signes d'occlusion intestinale nécessite le transfert urgent de l'enfant vers un hôpital chirurgical. À la maternité, une sonde nasogastrique est posée pour décomprimer l'estomac et assurer l'évacuation constante du contenu gastrique. Des pertes liquidiennes importantes, accompagnées de vomissements et dans le « troisième espace », accompagnant souvent une occlusion intestinale, entraînent rapidement une déshydratation sévère, pouvant aller jusqu'au choc hypovolémique. C'est pourquoi un traitement par perfusion doit être instauré à la maternité par cathétérisme veineux périphérique.
La durée de la préparation préopératoire dépend du type et du niveau d’obstruction intestinale congénitale.
Préparation préopératoire
Si un enfant est suspecté d'avoir un volvulus, l'intervention est réalisée en urgence. Dans ce cas, la préparation préopératoire est limitée à 0,5 à 1 heure, une perfusion de 10 à 15 ml/(kg x h) est réalisée, l'équilibre acido-basique est corrigé, des médicaments hémostatiques sont prescrits, un traitement antalgique [trimépéridine à la dose de 0,5 mg/kg] est administré et, si nécessaire, une ventilation artificielle est mise en place. Les mesures diagnostiques comprennent la détermination:
- groupes sanguins et facteur Rh,
- KOS,
- taux d'hémoglobine,
- hématocrite,
- temps de coagulation du sang.
Tous les enfants présentant une obstruction intestinale subissent un cathétérisme veineux central, car une thérapie par perfusion à long terme est prévue dans la période postopératoire.
En cas d'occlusion intestinale congénitale basse, l'intervention n'est pas urgente. La préparation préopératoire peut durer de 6 à 24 heures, ce qui permet un examen complémentaire de l'enfant afin d'identifier d'éventuelles anomalies du développement d'autres organes et de corriger plus complètement les troubles du métabolisme hydro-électrolytique existants. Un drainage gastrique constant et un contrôle strict de la quantité d'écoulement sont effectués. Un traitement par perfusion est prescrit, ainsi que des antibiotiques et des médicaments hémostatiques.
En cas d'occlusion intestinale congénitale importante, l'opération peut être reportée de 1 à 4 jours. Un examen complet de l'enfant et le traitement de tous les troubles identifiés des organes vitaux et de l'équilibre hydroélectrolytique sont effectués. Lors de la préparation préopératoire, un drainage gastrique constant est effectué et l'alimentation est exclue. Un traitement par perfusion est prescrit à raison de 70 à 90 ml/kg par jour; 12 à 24 heures après la naissance, une nutrition parentérale peut être ajoutée. Les troubles électrolytiques et l'hyperbilirubinémie sont corrigés, et un traitement antibactérien et hémostatique est prescrit.
Traitement chirurgical de l'occlusion intestinale congénitale
L'objectif de l'opération est de rétablir la perméabilité du tube digestif, permettant ainsi à l'enfant de s'alimenter. L'étendue de l'intervention dépend de la cause de l'occlusion intestinale:
- pose de stomie intestinale,
- résection d'une section de l'intestin avec création d'une anastomose ou d'une stomie,
- Anastomose en T,
- redresser la torsion,
- pontage anastomose,
- Ouverture de la lumière intestinale et évacuation du bouchon méconial. Soins intensifs en période postopératoire.
Lors d'interventions mini-invasives chez les nourrissons nés à terme sans pathologies concomitantes, l'extubation peut être réalisée immédiatement après l'intervention. Chez la plupart des enfants présentant une occlusion intestinale, une ventilation mécanique prolongée est indiquée pendant 1 à 5 jours après l'intervention. Pendant cette période, la douleur est soulagée par perfusion intraveineuse d'analgésiques opioïdes [fentanyl à la dose de 3 à 7 µg/kg x h, trimépéridine à la dose de 0,1 à 0, mg/kg x h] en association avec du métamizole sodique à la dose de 10 mg/kg ou du paracétamol à la dose de 10 mg/kg. Si un cathéter péridural est installé, il est possible d'utiliser une perfusion continue d'anesthésiques locaux dans l'espace péridural.
Le traitement antibactérien comprend obligatoirement des médicaments actifs contre les bactéries anaérobies. Parallèlement, il est nécessaire de surveiller l'état microécologique au moins deux fois par semaine. En cas de péristaltisme, une décontamination intestinale orale est réalisée.
12 à 24 heures après l'intervention, des médicaments stimulant le péristaltisme intestinal sont prescrits: méthylsulfate de néostigmine à la dose de 0,02 mg/kg
Tous les enfants ayant subi une intervention chirurgicale pour occlusion intestinale congénitale bénéficient d'une nutrition parentérale précoce (12 à 24 heures après l'intervention).
Une nutrition entérale complète n'est possible qu'après 7 à 20 jours et, dans certains cas, la nécessité d'une nutrition parentérale persiste pendant plusieurs mois (syndrome de l'intestin court). L'alimentation entérale devient possible dès le passage dans le tube digestif. Après une intervention chirurgicale pour occlusion duodénale, l'alimentation est réalisée avec des mélanges épais (Frisovom, Nutrilon antireflux, Enfamil AR), qui favorisent un rétablissement rapide de la motilité de l'estomac et du duodénum.
En cas de résections du gros intestin ou de stomies intestinales hautes (syndrome de l'intestin court), l'alimentation est réalisée avec des mélanges élémentaires (Progestimil, Alfare, Nutrilon Pepti MCT, Humana LP+MCT) en combinaison avec des préparations enzymatiques (pancréatine).
Si après l'opération toutes les sections de l'intestin sont préservées (colostomie, résection d'une petite section de l'intestin), l'allaitement peut être commencé immédiatement.
Dans tous les cas, des préparations biologiques (lactobacilles acidophilus, bifidobactéries bifidum, premadophilus) sont prescrites.
Prévoir
Le taux de survie après chirurgie est de 42 à 95 %. Certains enfants nécessitent une nouvelle intervention chirurgicale (stade 2). Si toutes les sections du tractus gastro-intestinal sont préservées après une intervention chirurgicale pour occlusion intestinale congénitale, le pronostic est favorable. Les problèmes qui surviennent sont associés à des troubles nutritionnels (malnutrition, allergie) et à une dysbactériose. Les résections intestinales importantes entraînent un syndrome de l'intestin court, entraînant d'importants problèmes nutritionnels et une malnutrition sévère. De multiples hospitalisations de longue durée sont nécessaires pour une nutrition parentérale, et parfois des interventions chirurgicales répétées. En cas de mucoviscidose, le pronostic est défavorable.


 [
[