Nouvelles publications
Nævus pigmenté: intradermique, limite, complexe.
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
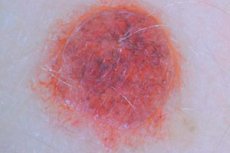
Une formation cutanée telle qu'un nævus pigmentaire est constituée d'un amas de mélanocytes plus ou moins différenciés, situés dans différentes couches cutanées. Dans le langage courant, un nævus est souvent appelé « tache de naissance », ce qui n'est pas tout à fait exact, car dans de nombreux cas, la tumeur n'est pas congénitale, mais acquise. Les éléments pigmentaires présentent des caractéristiques histologiques complexes et des manifestations cliniques diverses. [ 1 ]
Épidémiologie
En moyenne, on compte environ 20 nævus pigmentés par unité de population dans le monde. Ces formations sont plus fréquentes chez les personnes de race blanche et moins fréquentes chez les personnes à la peau foncée. Le nombre total d'éléments nævus peut augmenter avec l'âge.
Chez les nourrissons de moins d'un an, les taches pigmentaires ne sont observées que dans 5 à 10 % des cas. Si un nouveau-né présente une tumeur volumineuse, le risque de malignité augmente ultérieurement. [ 2 ]
Chez les adolescents âgés de 12 à 15 ans, les taches de nævus cutanés sont plus fréquentes et sont détectées dans 90 % des cas.
Les personnes âgées de 25 à 30 ans ont en moyenne 20 à 40 taches pigmentaires sur leur corps.
Causes Nævus pigmenté: intradermique, limite, complexe.
Il est généralement admis que la tendance à former des lésions pigmentées est héréditaire. Jusqu'à un cas de mélanome sur dix pourrait être associé à des gènes défectueux héréditaires [ 3 ]. Cependant, outre le facteur génétique, d'autres facteurs entrent en jeu:
- effets des radiations;
- exposition régulière aux rayons ultraviolets;
- prendre des médicaments hormonaux (y compris des contraceptifs);
- changements hormonaux sévères (puberté, grossesse, ménopause, etc.);
- consommation régulière de produits contenant des composants synthétiques nocifs;
- la présence de mauvaises habitudes qui affectent négativement le foie;
- diverses intoxications;
- états d'immunodéficience ou utilisation prolongée de médicaments qui suppriment les défenses immunitaires.
Facteurs de risque
Les groupes à risque d’apparition d’une tache pigmentaire ou d’une protubérance comprennent:
- les personnes dont les activités professionnelles impliquent une exposition prolongée aux rayons ultraviolets, ainsi que des séjours réguliers dans les régions tropicales et subtropicales de la planète;
- les personnes qui entrent régulièrement en contact avec diverses substances chimiques, rayonnements ionisants et rayonnements électromagnétiques;
- personnes de phénotype léger;
- patients présentant des états d’immunodéficience;
- les personnes dont les proches présentent un grand nombre de taches pigmentaires sur le corps;
- les personnes qui prennent des médicaments hormonaux depuis longtemps;
- les personnes qui se blessent fréquemment la peau;
- les femmes pendant la grossesse et l’allaitement;
- patients atteints de pathologies endocriniennes.
Pathogénèse
Le terme « naevus » traduit du latin signifie « tache », « défaut ». Le nævus directement pigmenté est une excroissance pigmentaire bénigne de la peau, résultant de l'accumulation de cellules nævusiennes. Ces cellules se distinguent des autres mélanocytes par l'absence de prolongements, l'absence de partage de mélanine avec les cellules pigmentaires voisines et un métabolisme lent.
Au cours de l'embryogenèse, les mélanocytes proviennent de la crête neurale, puis sont transportés vers leur lieu de destination finale: peau, organes de la vision, etc. Les cellules pigmentaires sont localisées dans la couche basale de l'épiderme, près de la zone d'unification avec le derme. À partir de ces structures, les cellules du nævus pigmentaire se développent.
Les nouveaux nævus pigmentaires acquis se forment naturellement dès l'âge de six mois. Leur formation est directement influencée par la prédisposition héréditaire, l'exposition excessive aux rayons ultraviolets, etc. [ 4 ]
Symptômes Nævus pigmenté: intradermique, limite, complexe.
Dans la plupart des cas, un nævus pigmenté ressemble à une tache plate ou légèrement surélevée. Sa couleur varie: du noir et du brun au bleu-gris. Ses contours sont nets et réguliers, et sa surface est lisse. Sa taille moyenne varie de 5 mm à 10 mm. Cependant, des spécimens plus grands sont également fréquents, atteignant 10 mm et plus. On connaît également des cas de nævus géants, qui occupent de vastes zones cutanées. Chez certains patients, les nævus peuvent être recouverts d'excroissances papillomateuses et verruqueuses. Parfois, des poils poussent à travers la tache.
Le nævus borderline ressemble à un nodule et présente une surface sèche et lisse, dépourvue de poils. Ses contours sont réguliers, plus rarement ondulés. Les tailles les plus courantes sont de 2 à 4 mm. Il est peu sujet à l'élargissement et au changement de couleur, mais il est souvent multiple. Les localisations les plus fréquentes sont la plante des pieds, les paumes des mains et les organes génitaux.
Le nævus bleu se développe à la surface de la peau et peut être hémisphérique, aux contours nets et sans poils. Localisations fréquentes: visage, bras, jambes, région fessière.
Le risque de transformation maligne augmente fortement si des signes cliniques d’activité accrue de la tache pigmentaire apparaissent.
Les premiers signes d'une possible malignité
Il faut faire attention à ne pas manquer les premiers signes d’une possible dégénérescence maligne d’une tache pigmentaire:
- accélération de la croissance néoplasique;
- son compactage;
- l’apparition d’une asymétrie dans n’importe quelle partie de la croissance;
- l'apparition de démangeaisons, de picotements, de tensions, de douleurs;
- changement de pigmentation (dans n'importe quelle direction);
- l'apparition de rougeurs autour du bord du pigment;
- disparition des poils de la surface du nævus;
- l'apparition de fissures et de renflements;
- saignement.
Si l’un des symptômes ci-dessus ou leurs combinaisons sont observés, il est impératif de consulter un médecin pour des mesures préventives et thérapeutiques adéquates. [ 5 ]
Naevus pigmenté chez un enfant
Chez les nouveau-nés, ces néoplasmes sont relativement rares, voire isolés. À l'adolescence, on observe de telles excroissances ou taches chez presque tous les enfants, et à 25-30 ans, leur nombre peut atteindre plusieurs dizaines.
La plupart des éléments pigmentaires congénitaux observés chez un nouveau-né sont petits et uniques, ce qui traduit un défaut de développement des mélanocytes. Avec l'âge, la tache congénitale augmente généralement de taille sans causer de gêne. La dégénérescence du processus peut être suspectée lorsque des signes de développement disproportionné du néoplasme ou des modifications atypiques apparaissent.
En fonction des caractéristiques externes, les éléments du naevus chez les enfants sont divisés en petits (jusqu'à 1,5 mm), moyens (jusqu'à 2 cm), grands (plus de 2 cm) et géants.
Les nævus pigmentés acquis commencent à se développer dès la petite enfance. Au début, un point pigmenté d'environ 1 à 2 mm de diamètre apparaît. Avec le temps, il s'épaissit et un pédoncule peut se former. La zone prédominante de la tache est la partie supérieure du corps, la tête et le cou. Avec le début de la puberté, le nævus pigmenté augmente souvent de taille et s'assombrit légèrement. De nouveaux éléments s'y ajoutent souvent. Dans la plupart des cas, les néoplasmes bénins normaux ne dépassent pas 0,5 cm de diamètre et conservent une structure et une couleur uniformes, des contours, un relief et une symétrie.
En général, les taches pigmentaires évoluent très lentement, sur plusieurs mois, voire plusieurs années, et doivent donc être surveillées.
Étapes
Au cours de son développement, un naevus pigmenté passe par plusieurs étapes, se terminant par des processus d'involution et de fibrose.
- Le nævus pigmenté limite est caractérisé par la localisation des structures du nævus à la frontière du tissu épidermique et dermique au-dessus de la membrane basale.
- Le nævus pigmenté complexe comprend des manifestations histologiques intraépidermiques et borderline. Les structures du nævus s'étendent progressivement à la couche papillaire du derme. Des accumulations cellulaires sont également observées dans le derme et l'épiderme.
- Le nævus pigmenté intraépidermique se caractérise par la localisation des structures nævusiques uniquement dans le derme. Il s'agit du stade final de développement de ce néoplasme. En pénétrant dans le derme, les structures perdent leur capacité à synthétiser la mélanine. Par conséquent, la croissance perd sa pigmentation. C'est pourquoi le nævus intraépidermique est dépigmenté dans la plupart des cas.
Formes
- Le nævus pigmenté congénital est de l'un des types suivants:
- Un naevus tacheté, qui a l'apparence d'une tache brun clair de 10 à 150 mm de diamètre, contient des taches brun foncé ou des formations papuleuses sur son fond.
- Nævus mélanocytaire pigmenté – observé chez 1 % des nourrissons, un nævus pigmenté géant étant observé chez 1 nouveau-né sur 500 000. Dans certains cas, la tumeur apparaît seulement quelques semaines après la naissance. On observe la préservation ou la disparition du motif cutané: la perte du motif signifie que les structures cellulaires ont pénétré la couche réticulaire du derme, formant un élément mélanocytaire congénital profond. [ 6 ]
- Le nævus linéaire est une anomalie ectodermique congénitale caractérisée par l'apparition de papules pigmentées localisées sur les lignes de Blaschko.
- Le nævus pigmenté acquis peut se manifester sous les formes suivantes:
- Nævus bleu: il ressemble à une papule ou à un nodule bleu foncé. L'histologie révèle une prolifération intradermique focale de mélanocytes. Il existe trois types de nævus bleus: commun, cellulaire et pigmenté mixte.
- Le nævus de Setton (également appelé nævus en halo) est une formation mélanocytaire entourée d'un halo hypopigmenté. Les principaux facteurs responsables de sa croissance sont les traumatismes réguliers et l'exposition excessive au soleil. Une dépigmentation spontanée est possible.
- Le nævus de Myerson présente un bord eczémateux autour de la circonférence du néoplasme.
- Nævus ophtalmomaxillaire – caractérisé par une altération de la pigmentation de la zone innervée par les nerfs ophtalmique et maxillaire. Cette tumeur contient des mélanocytes riches en mélanine, dotés de prolongements et localisés dans la partie supérieure du derme.
- Le nævus pigmenté dysplasique est constitué de mélanocytes atypiques proliférants et se présente sous la forme d'une tache ou d'une plaque de configuration irrégulière, avec des contours flous de teinte brunâtre ou foncée.
Il existe un certain nombre de néoplasmes pigmentaires congénitaux ou acquis. Le nævus pigmentaire papillomateux intradermique, par exemple, présente de nombreux points communs avec un papillome commun. Il s'agit d'une lésion bénigne, souvent de couleur brunâtre, brunâtre ou pastel, qui peut se développer à presque tout âge, de la période néonatale à la vieillesse. Le nævus pigmentaire papillaire est souvent de grande taille et se localise le plus souvent au niveau de la tête ou de la nuque.
Le nævus pigmenté intradermique est le type de néoplasie pigmentaire le plus courant. Il se forme dans les couches profondes du derme, s'élève au-dessus de la surface cutanée, présente une forme de dôme et est parfois recouvert de poils. Le plus souvent, sa base est large, mais on trouve également des éléments sur un pédoncule. Ce néoplasme est bénin, mais en cas de lésions fréquentes, il peut se transformer en tumeur maligne.
Le nævus pigmentaire unilatéral, congénital ou acquis, est localisé le long des lignes de Blaschko, qui correspondent aux directions de migration et de prolifération des structures cellulaires mutantes au cours du développement embryonnaire. Autres noms pour les néoplasmes unilatéraux: linéaire, segmentaire, blaschkoïde, blaschkolinéaire.
En plus de la classification ci-dessus, il existe des nævus pigmentés simples (uniques) et multiples, ainsi que diverses excroissances en fonction de leur localisation:
- Les nævus pigmentés du visage sont souvent situés sur le front ou les joues, plus rarement sur les tempes et les lèvres. Ces néoplasmes doivent être retirés avec une extrême prudence, car la peau du visage est très sensible et fine. Un nævus pigmenté sur la lèvre doit être retiré, car il est associé à des traumatismes fréquents et à un risque élevé de malignité.
- Le nævus pigmenté de la choroïde est presque toujours localisé à la face postérieure du fond d'œil, il est donc invisible à l'œil nu. La tumeur peut être examinée lors d'un examen ophtalmologique, ou si elle est située dans la région équatoriale de l'œil. L'élément pathologique se présente comme une excroissance légèrement proéminente de teinte grisâtre, aux contours nets et mesurant environ 5 mm.
- Le nævus pigmenté de la conjonctive apparaît à l'intérieur ou à l'extérieur de la muqueuse transparente de l'œil. Il est le plus souvent localisé au coin supérieur de la paupière ou au bord cornéen. La tumeur est généralement plane, avec des bords nets et mesure environ 3 à 4 mm. Le nævus pigmenté de l'iris, comme la conjonctive, s'examine à la lampe à fente.
Complications et conséquences
Selon les experts, un nævus pigmentaire peut dégénérer en mélanome sous l'influence de divers facteurs de risque, parmi lesquels les lésions traumatiques prédominent. Cependant, dans certains cas, un mélanome peut se développer sans traumatisme préalable.
La fréquence réelle de la malignité des néoplasmes n'a pas été établie avec précision à ce jour. Les experts soulignent que tous les cas de nævus ne se transforment pas en processus malin. C'est pourquoi les taches bénignes sont classées comme des formations cutanées précancéreuses facultatives qui ne dégénèrent pas nécessairement, mais présentent certains risques. Les nævus complexes, borderline, géants, bleus et intradermiques ont une tendance particulière à la malignité.
Les nævus pigmentés multiples sont considérés comme un facteur de risque de développement du mélanome.
Il est désormais bien établi que les nævus congénitaux géants et le mélanome malin sont associés, bien que l'ampleur du risque de transformation maligne fasse encore l'objet de nombreux débats. Les chiffres très divergents varient de 1,8 % à 45 %. Une revue récente [ 7 ] a estimé que l'incidence du mélanome dans les nævus plus grands que 2 % de la surface corporelle totale au cours des 15 premières années de vie est de 8,52 %.
Diagnostics Nævus pigmenté: intradermique, limite, complexe.
Le plus souvent, le diagnostic des naevus consiste en un examen de la surface du corps par un dermatologue. Le spécialiste examinera la forme, l'homogénéité structurelle, la palette de couleurs, la localisation et la pilosité, puis établira un diagnostic et décrira la marche à suivre.
Dans certains cas, le diagnostic est controversé ou ambigu, obligeant le médecin à recourir à des méthodes diagnostiques complémentaires. La micropréparation et son examen cytologique sont rarement utilisés, car la tumeur est endommagée lors du prélèvement du biomatériau, ce qui augmente le risque de dégénérescence maligne. Une telle étude peut être utilisée en cas de fissures, de suintements, de plaies et d'ulcères au niveau de la tache pigmentaire.
Une méthode plus sûre est considérée comme la microscopie à fluorescence, la microscopie confocale réfléchissante [ 8 ], la spectroscopie [ 9 ] et le diagnostic informatique, qui consiste à obtenir une image de la tache avec sa caractérisation ultérieure.
Des analyses de laboratoire sont prescrites pour déterminer la probabilité de transformation de la tumeur en tumeur maligne. Pour ce faire, le patient effectue un prélèvement sanguin afin de détecter des marqueurs tumoraux, des protéines antigéniques spécifiques produites et libérées dans le sang lors d'un processus tumoral.
Le diagnostic instrumental repose le plus souvent sur un examen histologique, qui permet de déterminer le type de nævus pigmenté, son stade d'évolution et la probabilité de malignité. Une macropréparation est obtenue lors de l'ablation du néoplasme et est immédiatement envoyée pour diagnostic, où elle est prétraitée et examinée au microscope.
Sur la base des résultats de l'examen histologique, le spécialiste détermine le type d'élément pathologique, en fonction de la morphologie cellulaire. L'épaisseur de la tumeur est mesurée en micromètres, en mesurant le diamètre le plus long, du sommet de l'élément jusqu'à la cellule tumorale la plus profonde.
L'anatomie pathologique du biomatériau est importante pour différencier les nævus pigmentés et déterminer les stratégies thérapeutiques ultérieures (si nécessaire). Lors de la description, les facteurs suivants doivent être pris en compte:
- affiliation histologique;
- épaisseur du néoplasme;
- présence d'ulcères;
- champs de résection marginale.
Lorsqu'un mélanome est détecté, le médecin prépare un rapport pathologique et crée un plan de traitement ultérieur individuel.
Diagnostic différentiel
Le nævus pigmenté doit être distingué de nombreux types de néoplasmes cutanés, qui peuvent être totalement sûrs ou mettre la vie du patient en danger.
Il faut donc prendre en compte la probabilité de développement des éléments cutanés suivants:
- Bénignes (athéromes, lymphangiomes, papillomes, hémangiomes, lipomes, grains de beauté et nævus, fibromes et neurofibromes).
- Malins (basaliomes, sarcomes, mélanomes, liposarcomes).
- Éléments cutanés précancéreux ou borderline (xeroderma pigmentosum, kératose sénile, corne cutanée).
Les éléments du naevus sont souvent appelés par d'autres termes - par exemple, grains de beauté, formations névoïdes, taches de naissance, etc. Un grain de beauté ou un naevus pigmenté sont considérés comme des concepts équivalents lorsqu'il s'agit d'un néoplasme congénital.
Qui contacter?
Traitement Nævus pigmenté: intradermique, limite, complexe.
Les stratégies thérapeutiques des nævus pigmentés sont choisies individuellement, mais dans la plupart des cas, il s'agit d'une ablation radicale de la tumeur sans recours à des méthodes traumatiques (par exemple, une brûlure chimique). Les méthodes d'ablation les plus courantes sont les suivantes:
- La chirurgie est une méthode fiable, ne nécessitant pas de matériel coûteux et pouvant être utilisée pour toutes les formes de nævus. Cependant, elle présente également des inconvénients: des cicatrices visibles peuvent persister après l'opération. Cette méthode est généralement utilisée pour retirer un nævus pigmenté de grande taille ou une tumeur suspecte présentant des signes de malignité.
- L'élimination au laser des nævus pigmentés est recommandée pour les petites formations localisées sur n'importe quelle partie du corps, y compris le visage. L'intervention est indolore et le problème disparaît presque sans laisser de traces. Cependant, cette méthode est déconseillée pour les nævus de grande taille. [ 10 ]
- La cryodestruction permet d'éliminer de petites taches superficielles. Elle implique une exposition à l'azote liquide: à une température de -196 °C, les cellules gèlent, la croissance est détruite et une croûte se forme, qui tombe ensuite. L'intervention est légèrement douloureuse et ne laisse pratiquement aucune cicatrice.
- L'électrocoagulation est la méthode inverse de la cryodestruction et implique une exposition à des températures élevées. L'anse du coagulateur est chauffée à une certaine température et le tissu est cautérisé, séparant ainsi le tissu sain du foyer pathologique. Cette méthode présente l'avantage d'éliminer les saignements, mais elle est relativement douloureuse et nécessite une anesthésie locale.
- La radiochirurgie utilise des ondes radio à haute fréquence. L'élimination des taches pigmentaires s'effectue sans contact et l'intervention est indolore et sûre.
Le médecin décide quelle méthode d’élimination sera utilisée dans chaque situation spécifique, en tenant compte de la taille, du type et de la probabilité de malignité de l’élément pathologique.
Après l'ablation du néoplasme, le médecin prescrit un traitement réparateur. Les médicaments externes suivants sont utilisés:
- Solution faible de permanganate de potassium. Pour préparer la solution, prendre 100 ml d'eau bouillie propre, ajouter quelques cristaux de permanganate de potassium et bien mélanger jusqu'à dissolution complète. Le produit est utilisé pour un traitement doux de la plaie, deux fois par jour. Une solution faible (2 à 5 %) n'irrite pas davantage les tissus, mais possède l'effet antibactérien, asséchant et désodorisant nécessaire.
- La pommade Levomekol est un médicament anti-inflammatoire et antibactérien prescrit en application externe quotidienne pendant 4 jours. En cas de réaction allergique après le premier jour d'utilisation, il convient d'arrêter l'utilisation ultérieure.
- La teinture de propolis est une préparation naturelle qui favorise la cicatrisation des plaies. Elle s'applique localement en applications ou en lavages, deux fois par jour pendant 5 à 6 jours. Aux dosages standards, la teinture est non toxique et bien tolérée par les patients.
- Une solution alcoolique de vert brillant est un antiseptique et désinfectant bien connu qui doit être appliqué sur les bords de la plaie deux fois par jour. Une légère sensation de brûlure peut survenir pendant le traitement, mais elle disparaît rapidement. Les réactions allergiques sont rares.
Si toutes les recommandations du médecin sont suivies, la plaie après l'élimination de la tache pigmentaire guérira rapidement, laissant une petite cicatrice ou une zone dépigmentée qui s'uniformisera avec le temps.
La prévention
Un nævus pigmentaire bénin ne présente aucun risque pour la santé. Le seul risque est que la tumeur pathologique ait tendance à dégénérer malignement. Pour prévenir ce phénomène, il est nécessaire de surveiller l'état de la tache pigmentaire, d'observer son évolution et d'éviter toute blessure. Les médecins formulent les recommandations suivantes à ce sujet:
- Avant de partir en promenade par temps ensoleillé, vous devez utiliser une crème solaire ou couvrir les zones exposées du corps avec des vêtements;
- Il ne faut pas abuser du bronzage, y compris des solariums;
- Il est déconseillé d’utiliser des procédures cosmétiques agressives sur la peau qui peuvent endommager et blesser les tissus;
- Si le moindre soupçon de formation d'un élément malin apparaît, vous devez immédiatement consulter un médecin.
Si des nævus pigmentaires sont déjà présents, il n'y a pas lieu de s'inquiéter outre mesure, mais il ne faut pas non plus laisser la situation se dégrader. Il suffit de consulter régulièrement un dermatologue ou un oncologue pour surveiller leur formation. Si le médecin le juge nécessaire, il prescrira une ablation chirurgicale ou alternative de l'excroissance problématique.
Malgré la controverse, de nombreux cliniciens conviennent que l’ablation prophylactique de tous les nævus poilus géants et de grande taille est indiquée.[ 11 ]
Prévoir
Toutes les taches pigmentaires et tous les points cutanés nécessitent une surveillance constante. Une attention particulière doit être portée aux néoplasmes situés sur des zones traumatiques du corps, ainsi qu'aux éléments naevus déjà endommagés, en croissance régulière et en évolution rapide.
Avec l'élimination rapide d'un nævus pigmenté suspect ou mal localisé, le pronostic est tout à fait favorable.
Si le patient refuse le traitement radical de la formation, ou si son élimination n'est pas possible en raison de la complexité de sa localisation anatomique, il est alors nécessaire de suivre strictement les recommandations du médecin: exclure d'éventuels dommages à la croissance pathologique, la protéger du soleil et consulter régulièrement un oncologue-dermatologue.
Lorsqu'une tumeur pigmentée devient maligne, le pronostic dépend de sa taille et de sa localisation, de son degré de propagation au système lymphatique, ainsi que de la présence et du nombre de métastases. Plus la tumeur maligne est détectée tôt, plus le pronostic est favorable. Le taux de survie à un stade précoce de détection est de 90 à 95 %. Le taux de survie à cinq ans pour le mélanome plantaire est de 82 % pour les lésions mesurant jusqu'à 1,49 mm et de 0 % pour celles de plus de 3,5 mm. [ 12 ]
La plupart des formes de naevus ne présentent pas de danger pour la santé et la vie humaines si elles ne sont pas endommagées, frottées, irritées et protégées des rayons ultraviolets.
Naevus pigmenté et l'armée
Dans la grande majorité des cas, un conscrit atteint de nævus nævus n'est pas exempté du service militaire. Cependant, un jeune homme peut parfois être exempté de conscription et classé dans la catégorie « aptitude limitée » ou « inapte au service ». Ceci est possible:
- s'il s'agit d'une grosse tumeur bénigne qui est « malheureusement » située sur le corps et qui est susceptible de gêner le port d'un uniforme et d'un équipement militaires, à condition qu'il soit impossible de l'enlever (il existe des contre-indications confirmées par un médecin);
- si la malignité du néoplasme est confirmée.
- Afin de savoir si l'on vous enrôlera dans l'armée avec un nævus, un jeune homme devrait:
- consulter un thérapeute, un dermatologue et un oncologue pour consultation;
- recueillir les certificats nécessaires confirmant la présence d'une formation pathologique;
- fournir une carte médicale avec un diagnostic confirmé et un rapport du médecin.
Le nævus pigmenté nécessite souvent une attention accrue et un suivi régulier. Il est donc tout à fait possible de prouver la nécessité d'une surveillance médicale systématique et l'impossibilité du service militaire, à condition, là encore, qu'il existe des contre-indications à l'ablation de l'élément pathologique.
