Expert médical de l'article
Nouvelles publications
Méningite chronique
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
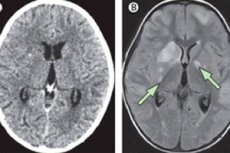
La méningite chronique est une maladie inflammatoire qui, contrairement à la forme aiguë, se développe progressivement sur plusieurs semaines (parfois plus d'un mois). Les symptômes sont similaires à ceux de la méningite aiguë: les patients présentent des maux de tête, une forte fièvre et parfois des troubles neurologiques. On observe également des modifications pathologiques caractéristiques du liquide céphalorachidien.
Épidémiologie
L'une des épidémies de méningite les plus graves s'est produite en 2009 dans des zones à risque épidémique d'Afrique de l'Ouest, dans la région de la « ceinture de la méningite », située au sud du Sahara, entre le Sénégal et l'Éthiopie. L'épidémie a touché des pays comme le Nigéria, le Mali et le Niger: près de 15 000 cas ont été enregistrés. De telles épidémies surviennent régulièrement dans ces régions, environ tous les six ans, et l'agent causal de la maladie est le plus souvent une infection à méningocoque.
La méningite, y compris la méningite chronique, se caractérise par un risque de décès assez élevé. Des complications, immédiates et à long terme, apparaissent souvent.
Dans les pays européens, la maladie est beaucoup moins fréquente: environ 1 cas pour 100 000 habitants. Les enfants sont plus souvent touchés (environ 85 % des cas), même si, en général, la maladie peut toucher des personnes de tout âge. La méningite est particulièrement fréquente chez les nourrissons.
La pathologie a été décrite pour la première fois par Hippocrate. Les premières épidémies de méningite officiellement enregistrées ont eu lieu au XIXe siècle en Suisse, en Amérique du Nord, puis en Afrique et en Russie. À cette époque, le taux de mortalité dépassait 90 %. Ce chiffre n'a diminué de manière significative qu'après l'invention et la mise en pratique d'un vaccin spécifique. La découverte des antibiotiques a également contribué à la réduction de la mortalité. Au XXe siècle, les épidémies étaient de moins en moins fréquentes. Mais aujourd'hui encore, les méningites aiguës et chroniques sont considérées comme des maladies mortelles qui nécessitent un diagnostic et un traitement immédiats.
Causes méningite chronique
La méningite chronique est généralement causée par un agent infectieux. Parmi les nombreux micro-organismes responsables de la maladie, les plus courants sont:
- mycobactéries tuberculeuses; [ 1 ]
- l'agent causal de la maladie de Lyme (Borrelia burgdorferi);
- infection fongique (y compris Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, Histoplasma capsulatum, blastomycètes).
Les mycobactéries tuberculeuses peuvent provoquer une méningite chronique à progression rapide. La maladie se développe lors de la primo-infection, mais chez certains patients, l'agent pathogène reste dans l'organisme à l'état latent, s'activant dans des conditions favorables et provoquant le développement d'une méningite. L'activation peut survenir lors de la prise de médicaments immunosuppresseurs (par exemple, immunosuppresseurs, chimiothérapies) ou lors d'autres baisses brutales de la protection immunitaire.
La méningite due à la maladie de Lyme peut être aiguë ou chronique. La plupart des patients connaissent une progression lente de la maladie.
L'infection fongique provoque le développement d'une inflammation chronique des méninges, principalement chez les personnes immunodéprimées, souffrant de divers déficits immunitaires. Parfois, l'infection fongique évolue par vagues: les symptômes s'aggravent lentement, puis disparaissent, puis réapparaissent.
Les agents pathogènes moins courants responsables de la méningite chronique comprennent:
- tréponème pâle; [ 2 ]
- protozoaires (par exemple, Toxoplasma gondii);
- virus (en particulier les entérovirus).
La méningite chronique est souvent diagnostiquée chez les patients infectés par le VIH, notamment en cas d'infections bactériennes et fongiques. [ 3 ] De plus, la maladie peut avoir une étiologie non infectieuse. Ainsi, la méningite chronique est parfois observée chez les patients atteints de sarcoïdose, [ 4 ] de lupus érythémateux disséminé, [ 5 ] de polyarthrite rhumatoïde, de syndrome de Sjögren, de maladie de Behçet, de lymphome ou de leucémie. [ 6 ]
Une méningite chronique fongique peut se développer après injection de corticostéroïdes dans l'espace épidural, en violation des règles d'asepsie. Ces injections sont utilisées pour soulager la douleur chez les patients atteints de radiculite. Dans ce cas, les signes de la maladie apparaissent plusieurs mois après l'injection. [ 7 ], [ 8 ]
L'aspergillose cérébrale survient chez environ 10 à 20 % des patients atteints d'une maladie invasive et résulte d'une propagation hématogène de l'organisme ou d'une extension directe d'une rhinosinusite.[ 9 ]
Dans certains cas, une méningite chronique est diagnostiquée, mais aucune infection n'est détectée lors des examens. On parle alors de méningite chronique idiopathique. Il est à noter que ce type de maladie répond mal au traitement, mais disparaît souvent spontanément; l'infection guérit spontanément.
Facteurs de risque
Presque toutes les pathologies infectieuses provoquant une inflammation peuvent favoriser le développement d'une méningite chronique. Une immunité affaiblie accroît encore le risque.
Une personne peut être infectée par une maladie infectieuse par l'intermédiaire d'une personne malade ou d'un porteur de bactéries (virus), c'est-à-dire une personne apparemment en bonne santé mais contagieuse. L'infection peut se transmettre par des gouttelettes en suspension dans l'air ou par contact dans des conditions quotidiennes, par exemple lors de l'utilisation de couverts communs, d'un baiser ou lors de cohabitations (camp, caserne, dortoir, etc.).
Le risque de développer une méningite chronique augmente significativement chez les enfants dont le système immunitaire est immature (nourrissons), chez les personnes voyageant dans des régions à risque épidémique et chez les patients présentant un déficit immunitaire. Le tabagisme et l'abus d'alcool ont également des effets néfastes.
Pathogénèse
Les processus toxiques infectieux jouent un rôle majeur dans le mécanisme pathogénique du développement de la méningite chronique. Ils sont causés par une bactériémie à grande échelle avec une dégradation bactérienne prononcée et la libération de produits toxiques dans le sang. L'exposition aux endotoxines est provoquée par la libération de toxines par les parois cellulaires de l'agent pathogène, ce qui entraîne une perturbation de l'hémodynamique et de la microcirculation, et conduit à des troubles métaboliques importants: le manque d'oxygène et l'acidose augmentent progressivement, tandis que l'hypokaliémie s'aggrave. Les systèmes de coagulation et d'anticoagulation du sang sont affectés. Au premier stade du processus pathologique, on observe une hypercoagulation avec augmentation du taux de fibrinogène et d'autres facteurs de coagulation; au deuxième stade, la fibrine se dépose dans les petits vaisseaux et des caillots sanguins se forment. Avec une diminution supplémentaire du taux de fibrinogène dans le sang, le risque d'hémorragies et de saignements dans divers organes et tissus augmente.
La pénétration de l'agent pathogène dans les membranes cérébrales déclenche l'apparition des symptômes et du tableau pathomorphologique de la méningite chronique. Le processus inflammatoire touche d'abord les membranes molles et arachnoïdiennes, puis peut se propager à la substance cérébrale. L'inflammation est principalement séreuse et, en l'absence de traitement, elle évolue vers une forme purulente. Un signe caractéristique de la méningite chronique est l'atteinte progressive des racines spinales et des nerfs crâniens.
Symptômes méningite chronique
Les principaux symptômes de la méningite chronique sont des céphalées persistantes (éventuellement associées à une tension des muscles occipitaux et à une hydrocéphalie), une radiculopathie avec neuropathie des nerfs crâniens, des troubles de la personnalité, une détérioration de la mémoire et des performances mentales, ainsi que d'autres troubles des fonctions cognitives. Ces manifestations peuvent survenir simultanément ou séparément.
En raison de l'excitation des terminaisons nerveuses des méninges, une douleur intense à la tête s'accompagne de douleurs au cou et au dos. Une hydrocéphalie et une augmentation de la pression intracrânienne peuvent se développer, provoquant une aggravation des maux de tête, des vomissements, de l'apathie, de la somnolence et de l'irritabilité. On observe également un œdème des nerfs optiques, une détérioration de la fonction visuelle et une parésie du regard vers le haut. Une atteinte du nerf facial est possible.
L'ajout de troubles vasculaires entraîne des troubles cognitifs, des troubles du comportement et des crises d'épilepsie. Des accidents vasculaires cérébraux aigus et des myélopathies peuvent se développer.
Avec le développement de la méningite basale sur fond de détérioration de la vision, une faiblesse des muscles du visage, une détérioration de l'audition et de l'odorat, des troubles sensoriels et une faiblesse des muscles masticateurs sont détectés.
À mesure que le processus inflammatoire s'aggrave, des complications peuvent se développer sous forme d'œdème et de gonflement du cerveau, de choc toxique infectieux avec développement du syndrome DIC.
Premiers signes
La méningite chronique progressant lentement, les premiers signes de la pathologie n'apparaissent pas immédiatement. Le processus infectieux se manifeste par une augmentation progressive de la température, des maux de tête, une faiblesse générale, une perte d'appétit, ainsi que des symptômes d'une réaction inflammatoire extra-syndicale. Chez les personnes souffrant d'immunodéficience, la température corporelle peut rester dans les limites de la normale.
Une méningite chronique doit être exclue en premier lieu si le patient présente des céphalées persistantes et persistantes, une hydrocéphalie, des troubles cognitifs progressifs, un syndrome radiculaire ou une neuropathie crânienne. Si ces signes sont présents, une ponction rachidienne, ou au moins une IRM ou un scanner, doit être réalisée.
Les symptômes initiaux les plus probables de la méningite chronique sont:
- augmentation de la température (mesures stables entre 38 et 39 °C);
- mal de tête;
- troubles psychomoteurs;
- détérioration de la démarche;
- vision double;
- contractions musculaires convulsives;
- problèmes visuels, auditifs, olfactifs;
- signes méningés d’intensité variable;
- troubles des muscles faciaux, des réflexes tendineux et périostés, apparition de thymus spastiques et de paraparésie, rarement - paralysie avec hyper ou hypoesthésie, troubles de la coordination;
- troubles corticaux sous forme de troubles mentaux, d'amnésie partielle ou complète, d'hallucinations auditives ou visuelles, d'états euphoriques ou dépressifs.
Les symptômes de la méningite chronique peuvent durer des mois, voire des années. Dans certains cas, les patients peuvent constater une nette amélioration, suivie d'une nouvelle rechute.
Complications et conséquences
Les conséquences de la méningite chronique sont quasiment impossibles à prévoir. Dans la plupart des cas, elles se développent tardivement et peuvent se manifester par les troubles suivants:
- complications neurologiques: épilepsie, démence, anomalies neurologiques focales;
- complications systémiques: endocardite, thrombose et thromboembolie, arthrite;
- névralgie, paralysie des nerfs crâniens, hémiparésie controlatérale, déficience visuelle;
- perte auditive, migraines.
Dans de nombreux cas, le risque de complications dépend de la cause sous-jacente de la méningite chronique et de l'état immunitaire du patient. La méningite causée par une infection parasitaire ou fongique est plus difficile à guérir et a tendance à récidiver (en particulier chez les patients infectés par le VIH). La méningite chronique qui se développe dans le contexte d'une leucémie, d'un lymphome ou d'une tumeur cancéreuse a un pronostic particulièrement défavorable.
Diagnostics méningite chronique
En cas de suspicion de méningite chronique, une analyse sanguine et une ponction lombaire pour examiner le liquide céphalorachidien (en l'absence de contre-indications) sont nécessaires. Après la ponction lombaire, une analyse sanguine est effectuée pour évaluer la glycémie.
Tests supplémentaires:
- test sanguin biochimique;
- détermination de la formule leucocytaire;
- Test d'hémoculture avec PCR.
En l'absence de contre-indications, une ponction rachidienne est réalisée dans les plus brefs délais. Un échantillon de liquide céphalorachidien est envoyé au laboratoire: cette procédure est fondamentale pour le diagnostic de méningite chronique. Les critères de diagnostic standard sont les suivants:
- nombre de cellules, protéines, glucose;
- Coloration de Gram, culture, PCR.
Les signes suivants peuvent indiquer la présence d’une méningite:
- hypertension artérielle;
- turbidité de la liqueur;
- augmentation du nombre de leucocytes (principalement des polynucléaires neutrophiles);
- niveaux élevés de protéines;
- faible rapport entre les niveaux de glucose dans le liquide céphalo-rachidien et le sang.
D’autres matériaux biologiques, tels que des échantillons d’urine ou d’expectorations, peuvent être collectés pour une culture bactérienne.
Les diagnostics instrumentaux peuvent inclure l’imagerie par résonance magnétique et la tomodensitométrie, la biopsie de la peau altérée (avec cryptococcose, lupus érythémateux disséminé, maladie de Lyme, trypanosomiase) ou des ganglions lymphatiques hypertrophiés (avec lymphome, tuberculose, sarcoïdose, syphilis secondaire ou infection par le VIH).
Un examen approfondi par un ophtalmologiste est effectué. Il permet de détecter une uvéite, une kératoconjonctivite sèche, une iridocyclite et une détérioration de la fonction visuelle due à une hydrocéphalie.
Un examen général peut révéler une stomatite aphteuse, un hypopion ou des lésions ulcéreuses – en particulier celles caractéristiques de la maladie de Behçet.
Une hypertrophie du foie et de la rate peut indiquer la présence d'un lymphome, d'une sarcoïdose, d'une tuberculose ou d'une brucellose. De plus, une méningite chronique peut être suspectée en présence d'autres sources d'infection telles qu'une otite purulente, une sinusite, des pathologies pulmonaires chroniques ou des facteurs déclenchants tels qu'un shunt sanguin intrapulmonaire.
Il est essentiel de recueillir des informations épidémiologiques correctes et complètes. Les données anamnestiques les plus importantes sont les suivantes:
- la présence de tuberculose ou le contact avec un patient tuberculeux;
- voyager dans des régions épidémiologiquement défavorables;
- la présence d’états d’immunodéficience ou d’un affaiblissement brutal du système immunitaire. [ 10 ]
Diagnostic différentiel
Des diagnostics différentiels sont réalisés avec différents types de méningite (virale, tuberculeuse, borréliose, fongique, causée par des protozoaires), ainsi que:
- avec méningite aseptique associée à des pathologies systémiques, des processus néoplasiques, une chimiothérapie;
- avec encéphalite virale;
- avec abcès cérébral, hémorragie sous-arachnoïdienne;
- avec néoblastoses du système nerveux central.
Le diagnostic de méningite chronique repose sur les résultats d'une étude du liquide céphalorachidien, ainsi que sur les informations obtenues lors du diagnostic étiologique (culture, réaction en chaîne par polymérase). [ 11 ]
Traitement méningite chronique
En fonction de l’origine de la méningite chronique, le médecin prescrit un traitement adapté:
- si la tuberculose, la syphilis, la maladie de Lyme ou un autre processus bactérien est diagnostiqué, une antibiothérapie est prescrite en fonction de la sensibilité des micro-organismes spécifiques;
- en cas d'infection fongique, des agents antifongiques sont prescrits, principalement l'amphotéricine B, la flucytosine, le fluconazole, le voriconazole (par voie orale ou par injection);
- si une nature non infectieuse de la méningite chronique est diagnostiquée – en particulier, sarcoïdose, syndrome de Behçet – des corticostéroïdes ou des immunosuppresseurs sont prescrits pendant une longue période;
- Si des métastases cancéreuses sont détectées dans les membranes du cerveau, une radiothérapie de la région de la tête et une chimiothérapie sont combinées.
Pour la méningite chronique causée par la cryptococcose, l'amphotéricine B est prescrite en association avec la flucytosine ou le fluconazole.
De plus, un traitement symptomatique est utilisé: des analgésiques, des anti-inflammatoires non stéroïdiens, des diurétiques et des médicaments détoxifiants sont utilisés selon les indications. [ 12 ]
La prévention
Les mesures préventives visant à prévenir le développement de la méningite chronique comprennent les recommandations suivantes:
- respect des règles d’hygiène personnelle;
- éviter tout contact étroit avec les personnes malades;
- inclusion dans le régime alimentaire d’aliments riches en vitamines et en microéléments;
- en période d’épidémies saisonnières, éviter les zones à forte affluence (en particulier les zones intérieures);
- boire uniquement de l’eau bouillie ou en bouteille;
- consommation de produits carnés, laitiers et de poisson traités thermiquement;
- éviter de nager dans des eaux stagnantes;
- nettoyage humide des locaux d'habitation au moins 2 à 3 fois par semaine;
- durcissement général du corps;
- éviter le stress et l’hypothermie;
- maintenir un mode de vie actif, maintenir une activité physique;
- traitement rapide de diverses maladies, notamment celles d’origine infectieuse;
- arrêter de fumer, de boire de l’alcool et de prendre des drogues;
- refus d'automédication.
Dans de nombreux cas, la méningite chronique peut être évitée grâce à un diagnostic et un traitement rapides des maladies systémiques.

