Expert médical de l'article
Nouvelles publications
Hémodynamique cérébrale et lésions cérébrales périnatales
Dernière revue: 06.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
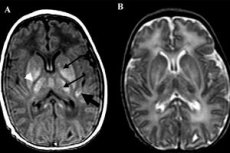
Débit sanguin intracrânien dans la période aiguë de l'encéphalopathie périnatale
Les nouveau-nés atteints de lésions cérébrales hypoxiques-ischémiques (ischémie cérébrale) de gravité I-II présentent généralement les mêmes variations de l'hémodynamique cérébrale que les nouveau-nés sains, mais avec des vitesses linéaires du flux sanguin plus faibles (principalement diastoliques). À partir du troisième jour de vie, aucune différence significative des vitesses linéaires du flux sanguin cérébral n'a été observée chez les nouveau-nés sains et les enfants atteints d'ischémie de gravité II, ce qui reflète la réversibilité des troubles détectés et leur caractère « fonctionnel ». Les caractéristiques échographiques normales du cerveau en neurosonographie, ainsi que l'absence de différences significatives de l'IR chez les enfants sains et les nouveau-nés ischémiques, indiquent la préservation de l'autorégulation de l'hémodynamique cérébrale.
L'analyse des paramètres hémodynamiques cérébraux dans l'ischémie cérébrale de grade III, accompagnée de la formation d'hémorragies intracrâniennes, démontre une diminution significative de tous les paramètres caractérisant le flux sanguin chez les nouveau-nés.
L'intensité et la vitesse de variation de l'hémodynamique cérébrale varient selon les formes d'hémorragie. Chez les nouveau-nés atteints d'un SVP de grade I-II, on a observé de faibles vitesses du flux sanguin systolique et diastolique, ce qui était dû à une résistance vasculaire élevée. Cette tendance persiste tout au long de la période néonatale précoce et est plus fréquente chez les patients atteints d'un SVP de grade II. La pression artérielle reste basse pendant les deux premiers jours de vie et fluctue principalement entre 37,9 ± 1,91 et 44,2 ± 1,90 mm Hg. Au troisième jour de vie, la pression artérielle monte à 56,0 ± 1,80 mm Hg, une valeur plus fréquente chez les patients atteints d'un SVP de grade II, accompagnée d'une progression rapide de l'hémorragie vers un SVP de grade III-IV. Dans ce cas, le Dopplerogramme présente souvent un caractère fluctuant.
Ainsi, les PVK de grades III à IV se développent le plus souvent dans le contexte d'une hypotension artérielle sévère, qui persiste pendant les 4 à 6 premiers jours de vie. En cas d'issue fatale, le débit sanguin diastolique (après exclusion du canal artériel fonctionnel) n'est pas mesuré dans les 6 à 8 premières heures de vie. La diminution du débit sanguin dans les PVK massives de grade III, en particulier diastoliques, l'IR élevé des artères cérébrales, et les fluctuations du débit sanguin sont des signes pronostiques défavorables; la plupart de ces enfants décèdent. La stabilisation des paramètres Doppler sert de critère d'efficacité du traitement.
Lésions cérébrales périnatales, principalement ischémiques focales: les leucomalacies périventriculaires et sous-corticales se caractérisent par une résistance élevée et constante des vaisseaux cérébraux tout au long de la période néonatale précoce. L'augmentation maximale de l'IR se produit chez les patients atteints de leucomalacie périventriculaire. Une baisse de la vitesse du flux sanguin diastolique indique une diminution du débit sanguin intracrânien et une augmentation de l'ischémie cérébrale. Par la suite, l'IR diminue légèrement. Chez les enfants âgés de 3 à 4 semaines présentant une échogénicité périventriculaire accrue et de petits pseudokystes (stade kystique de leucomalacie périventriculaire), on observe une IR élevée (0,8-0,9), qui persiste longtemps quel que soit le traitement. Une hypertension intracrânienne sévère et une IR élevée dans ces cas sont des signes pronostiques extrêmement défavorables reflétant la gravité et l'irréversibilité des lésions cérébrales.
Chez les enfants présentant un phénomène d'augmentation de l'échogénicité périventriculaire « physiologique » (halo périventriculaire), une légère hypoperfusion du parenchyme cérébral et une hypotension artérielle sont observées du premier au quatrième jour de vie. Entre le quatrième et le septième jour, la pression artérielle de ces nouveau-nés correspond à des valeurs similaires à celles des enfants en bonne santé et, dans certains cas, dépasse même ces valeurs, sans modifier le débit sanguin cérébral. Ceci constitue un argument convaincant en faveur de la préservation des mécanismes d'autorégulation du débit sanguin cérébral lors d'une augmentation de l'échogénicité périventriculaire et témoigne des particularités de l'apport sanguin à la région périventriculaire chez les enfants de cet âge gestationnel.
Sur la base des valeurs diagnostiques et pronostiques de l'IR au premier jour de vie d'un nouveau-né, des algorithmes pour le diagnostic et le pronostic des lésions cérébrales hypoxiques-ischémiques sont proposés. Le signe pronostique le plus défavorable est l'absence de flux sanguin diastolique (IR = 1,0) au cours des 6 à 8 premières heures de vie (à condition d'exclure un canal artériel fonctionnel hémodynamiquement significatif), qui s'accompagne du développement d'un infarctus ou d'un œdème cérébral (plus rare) et est fatale dans 80 % des cas. Des valeurs d'IR de 0,9 et plus au cours des trois premiers jours de vie entraînent le développement d'une pathologie organique cérébrale grave chez un enfant de 1 an. Les données obtenues indiquent de manière convaincante qu'une hypoperfusion du parenchyme cérébral au premier jour de vie d'un enfant, caractérisée par des valeurs d'IR élevées, est un signe pronostique plus défavorable de l'évolution de l'encéphalopathie périnatale à 1 an que l'hyperperfusion.
Débit sanguin intracrânien pendant la période de récupération de l'encéphalopathie périnatale
Dans une analyse comparative de l'hémodynamique intracrânienne chez les enfants de plus d'un mois et les enfants ayant souffert d'hypoxie intra-utérine chronique ou aiguë pendant l'accouchement, avec des manifestations cliniques d'encéphalopathie périnatale (PEP) pendant la période de récupération (enfants de plus d'un mois), il a été noté qu'au cours de l'année chez les enfants en bonne santé, l'IR dans le bassin PMA est stable et est égal à 0,66-0,7 au premier semestre de l'année et à 0,65-0,69 au second semestre de l'année.
Chez les enfants présentant des syndromes cliniques de PEP, un changement progressif des indices IR dans l'artère cérébrale antérieure est observé au cours de la première année de vie:
- La phase 1 – « spasme » ou tension – se caractérise par une augmentation de l'IR dans le bassin ACA (supérieure à 0,7) et se poursuit en moyenne jusqu'à 3-4 mois de vie. On observe ensuite une « inflexion négative » de l'IR, passant d'une valeur élevée à une valeur diminuée, c'est-à-dire de plus de 0,72 à moins de 0,65.
- La phase 2 – relaxation des vaisseaux sanguins – dure jusqu'à 6 à 7 mois en cas d'hypoxie aiguë et 8 à 11 mois en cas d'hypoxie intra-utérine chronique. L'IR est réduite.
- Phase 3 – la phase de récupération dure jusqu'à l'âge de 12 à 15 mois, voire plus. Cette phase permet d'évaluer la restauration du tonus vasculaire. L'IR revient à des valeurs de 0,65 à 0,69, ce qui a une valeur pronostique significative. Sur la base de cette phase, on peut supposer une modification résiduelle persistante de la régulation du tonus vasculaire artériel si l'IR reste réduit (inférieur à 0,65). Dans notre étude, les phases de modification des paramètres du débit sanguin artériel au cours de la première année de vie coïncident avec les phases cliniques de l'évolution de l'encéphalopathie périnatale selon Yu.A. Barashnev.
L'étude du flux sanguin veineux a révélé que le débit veineux par la veine de Galien est significativement plus élevé chez les enfants atteints du syndrome hypertensif-hydrocéphalique (SHH) que chez les enfants du groupe témoin (p < 0,01). Une corrélation est observée entre le tableau clinique du SHH et l'apparition d'un débit veineux pseudo-artériel par la veine de Galien. Une analyse de corrélation du débit veineux avec d'autres syndromes neurologiques majeurs de la première année de vie (syndrome d'hyperexcitabilité neuroréflexe, syndrome de dystonie musculaire, syndrome de dysfonctionnements végétatifs-viscéraux, syndrome asthénonévrotique, retard du développement psychomoteur) n'a pas permis d'établir de lien fiable entre ces syndromes et le débit veineux par la veine de Galien ou la nature de la courbure veineuse. La comparaison des taux de normalisation du débit sanguin artériel et des indicateurs de débit veineux a montré que le débit veineux se rétablit significativement plus rapidement que les indicateurs de débit sanguin artériel (p < 0,01).
L'identification d'un groupe d'enfants présentant uniquement des troubles vasculaires (sans lésion cérébrale structurelle en neuroéchographie) est importante pour les cliniciens. Une interprétation correcte des paramètres du flux sanguin intracrânien chez les enfants de la première année de vie, en fonction de la norme, et notamment en association avec le tableau clinique des lésions cérébrales périnatales, permet un choix plus personnalisé du traitement correcteur visant à éliminer les troubles vasculaires et à prévenir les modifications structurelles du tissu cérébral. L'utilisation de la Dopplerographie permet de déterminer quel maillon du flux sanguin intracrânien est affecté – artériel ou veineux –, ce qui détermine le choix des médicaments utilisés dans les programmes de réadaptation des enfants présentant des lésions périnatales du SNC.
Un examen échographique complet utilisant la Dopplerographie des vaisseaux artériels et veineux intracrâniens chez les jeunes enfants élargit considérablement les possibilités de diagnostic topique précoce de la pathologie vasculaire, qui est la cause de l'encéphalopathie périnatale.


 [
[