Expert médical de l'article
Nouvelles publications
Syphilitic rash
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
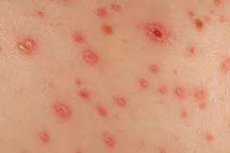
Le deuxième stade de la syphilis, une maladie sexuellement transmissible dangereuse, est l'éruption cutanée syphilitique. Il s'agit d'une éruption cutanée typique, rougeâtre-rosée, qui ne s'étend généralement pas à tout le corps, mais apparaît localement.
L'éruption syphilitique est temporaire et disparaît généralement au bout de quelques mois. En général, ce symptôme est assez insidieux, car il est souvent confondu avec une allergie courante et, par conséquent, mal traité. C'est pourquoi il est conseillé de consulter un médecin pour déterminer le type et l'origine exacts de l'éruption. [ 1 ]
Épidémiologie
L'incidence de la syphilis se caractérise par une hétérogénéité structurelle. En général, on observe une tendance à la baisse de l'incidence de la maladie, mais la situation épidémiologique reste défavorable, tant chez les patients adultes que chez les enfants mineurs.
Le taux d'infection mondial est encore considéré comme très élevé. Selon les statistiques de l'an 2000, environ 250 millions de personnes sur la planète souffraient d'infections sexuellement transmissibles. Parallèlement, environ 2 millions de patients sont diagnostiqués avec la syphilis chaque année.
En 2015, le taux d'incidence de la syphilis avait légèrement diminué, atteignant 2 à 3 pour 100 000 personnes. On a toutefois constaté un net rajeunissement du contingent de malades: par exemple, la syphilis est environ 4,5 fois plus fréquente chez les jeunes que chez les personnes d'âge moyen et les personnes âgées.
À la fin du siècle dernier, les statistiques épidémiologiques de la morbidité syphilitique dans les pays postsoviétiques étaient négatives. Par exemple, selon les données de 1997, son niveau était de 277 cas pour 100 000 habitants. Les mesures prises ont permis de réduire cet indicateur, qui, en 2011, était d'environ 30 cas pour 100 000 habitants.
La syphilis touche le plus souvent les jeunes de 20 à 29 ans. Hommes et femmes sont touchés à peu près au même rythme.
Causes ng syphilitic rash
L'éruption syphilitique survient sous l'influence de l'agent pathogène correspondant: le spirochète pâle, qui doit son nom à sa couleur pâle et indistincte après traitement avec des colorants spéciaux. Ce micro-organisme pathogène est connu de la science depuis 1905: il ne peut se développer qu'en l'absence d'air et meurt assez rapidement dans l'environnement extérieur. Le froid permet au spirochète de survivre un peu plus longtemps que dans un environnement chaud.
À ce jour, la médecine dispose d’informations sur trois variétés d’agents pathogènes syphilitiques:
- Treponema pallidum - provoque la forme classique de la syphilis;
- Treponema pallidum endemicum - provoque une forme endémique de syphilis;
- Treponema pallidum pertenue - provoque un granulome tropical.
L’agent causal est détecté et identifié grâce à une analyse en laboratoire du matériel prélevé sur la personne malade.
Les spécialistes évoquent plusieurs modes de transmission possibles. Certains sont fréquents, tandis que d'autres sont extrêmement rares (mais néanmoins possibles):
- Dans la transmission sexuelle, l’infection est associée à des rapports sexuels non protégés;
- Dans la voie domestique, l’infection pénètre dans l’organisme par l’intermédiaire d’objets courants;
- La voie transplacentaire infecte le fœtus de la femme enceinte par l'intermédiaire du système circulatoire.
La plupart des patients contractent l'infection par voie sexuelle, mais l'infection familiale est la moins fréquente. Cela est probablement dû au fait que l'infection disparaît assez rapidement hors de l'organisme.
Il existe des cas connus d'infection transplacentaire, qui survient chez une femme enceinte atteinte de syphilis. Cette infection favorise souvent le développement d'une forme congénitale de la maladie chez le bébé, ou entraîne le décès du fœtus au cours du premier trimestre de la grossesse. [ 2 ]
Facteurs de risque
Les spécialistes soulignent que l'identification des facteurs de risque potentiels permet d'élaborer des mesures préventives adaptées à un groupe cible spécifique. Les professionnels de santé considèrent que l'une des causes sous-jacentes est le comportement sexuel dangereux et à risque des jeunes. Cependant, plusieurs facteurs y sont étroitement liés. Il s'agit d'aspects sociaux et économiques qui touchent une grande partie de la population:
- Difficultés financières;
- Microsociété défavorable, déclin des valeurs morales et éthiques;
- Intérêt accru pour l’alcool et les drogues;
- Vie sexuelle promiscuité avec changements fréquents de partenaires, contacts sexuels occasionnels avec des personnes inconnues.
Parmi les jeunes, les facteurs suivants sont considérés comme particulièrement significatifs:
- Activité sexuelle précoce;
- Problèmes familiaux;
- Consommation précoce d’alcool, de drogues ou d’autres substances psychoactives;
- Négligence des méthodes contraceptives barrières;
- Manque d’information sur la prévention des infections sexuellement transmissibles.
Les personnes sans domicile fixe, ainsi que les consommateurs de drogues ou de substances psychoactives, présentent un risque accru de morbidité. Ces dernières entraînent une désinhibition, une incapacité à contrôler moralement leurs propres actions.
Il existe également des particularités liées aux facteurs liés aux groupes socialement adaptés. Des personnes apparemment aisées négligent souvent leur propre santé: selon les statistiques, un patient en uro-gynécologie sur deux ne se précipite pas pour consulter un médecin. Une consultation médicale est nécessaire environ deux mois après l'apparition des premiers signes, ce qui rend le traitement plus long et plus complexe.
Pathogénèse
Les moments pathogéniques associés à l'apparition d'une éruption syphilitique s'expliquent par la réponse de l'organisme à l'introduction d'un tréponème pâle. Des processus polymorphes étroitement liés au stade de la syphilis se produisent dans l'organisme infecté.
La forme classique de la maladie est divisée en périodes d'incubation, primaire, secondaire (caractérisée par une éruption syphilitique) et tertiaire.
L'incubation de la syphilis dure environ 3 à 4 semaines, mais cette période peut être raccourcie à 1,5 à 2 semaines ou prolongée à 3 à 6 mois. Une courte période d'incubation est parfois observée en cas d'infection multi-origines. Une période prolongée peut survenir si le patient a reçu un traitement antibiotique pour une autre pathologie (par exemple, une sinusite ou une bronchite maxillaire).
Ensuite, un chancre dur apparaît, signe du début de la syphilis primaire. Combien de temps faut-il attendre avant l'apparition de l'éruption syphilitique? Son apparition est associée à l'apparition de la syphilis secondaire, qui survient le plus souvent six à sept semaines après l'apparition du chancre, ou deux mois et demi après l'infection. L'apparition d'éruptions cutanées caractéristiques est associée à la propagation hématogène du virus et à des lésions systémiques. Outre l'éruption cutanée, d'autres organes et systèmes sont touchés pendant cette période, notamment les systèmes nerveux et osseux, les reins, le foie, etc.
L'éruption roseo-papuleuse-pustuleuse est en grande partie due à la réponse immunitaire de l'organisme. Après un certain temps, elle disparaît et la pathologie évolue vers une phase latente, jusqu'à la prochaine rechute ou l'apparition d'une forme tertiaire de syphilis.
Symptômes ng syphilitic rash
Le tableau clinique de la syphilis secondaire se caractérise principalement par des éruptions cutanées et muqueuses. Les manifestations cliniques de l'éruption syphilitique sont diverses: boutons, papules, vésicules, pustules, pouvant apparaître sur presque toutes les zones cutanées.
À quoi ressemble une éruption syphilitique? En réalité, toutes les syphilides secondaires se caractérisent par les signes distinctifs suivants:
- Couleur spécifique. Ce n'est qu'au stade initial de développement que l'éruption syphilitique se caractérise par une couleur rose vif. Avec le temps, elle devient brunâtre pâle, rouge cerise ou cuivrée, rouge-jaune, bleu-rouge, rose pâle, selon la localisation.
- Limites. Les éléments de l'éruption syphilitique ne se caractérisent pas particulièrement par une croissance périphérique. Ils ne fusionnent pas entre eux et semblent limités.
- Diversité. On observe souvent simultanément différentes variantes de l'éruption syphilitique: par exemple, des taches, des papules et des pustules coexistent. De plus, la diversité des éruptions cutanées est complétée par la présence d'éléments qui passent par différents stades de développement.
- Bénignité. Dans la plupart des cas, les lésions secondaires disparaissent sans laisser de marques ou de cicatrices persistantes. L'éruption syphilitique provoque-t-elle des démangeaisons? Non. L'éruption syphilitique ne se complique pas de symptômes pathologiques généraux et ne s'accompagne pas de démangeaisons ou de sensations de brûlure caractéristiques d'autres dermatopathologies.
- Absence de processus inflammatoire aigu. Les zones touchées par l'éruption syphilitique ne présentent aucun signe d'inflammation.
- Contagiosité élevée. La présence d'une éruption cutanée indique un degré élevé de contagiosité humaine, notamment en présence d'érosions et d'ulcères.
Les premiers signes d'une éruption syphilitique ne sont pas toujours visibles: chez certains patients, la maladie évolue de manière latente ou discrète. Il n'est pas rare que l'éruption cutanée soit diffuse, mais qu'une hypertrophie des ganglions lymphatiques et/ou de la fièvre soient présentes.
L'éruption syphilitique du visage ressemble à de l'acné, et des points noirs nodulaires peuvent être observés sur le tronc. Les surfaces palmaires et plantaires sont généralement couvertes de taches rouge cuivrées.
Les éléments de l'éruption apparaissent isolément, sans tendance à se regrouper, sans desquamation ni démangeaisons. Ils disparaissent sans traitement quelques semaines après leur apparition, mais réapparaissent ensuite avec une nouvelle poussée.
Les éruptions cutanées syphilitiques survenant sur le corps, dans les zones de frottement et de transpiration régulières, sont particulièrement sujettes à la propagation et à l'ulcération. Ces zones comprennent les organes génitaux et le périnée, les aisselles, la région des orteils, le cou et la région sous-mammaire.
Lorsque les muqueuses sont touchées, l'éruption se manifeste sur le voile du palais, les amygdales et les organes génitaux: les lésions ne sont pas toujours isolées et forment parfois des îlots solides. Les éruptions au niveau des ligaments et du larynx provoquent souvent des troubles de la voix, un enrouement ou une voix rauque. De petits ulcères peuvent apparaître dans la bouche et des plaies difficiles à cicatriser peuvent apparaître aux commissures des lèvres.
Une petite perte localisée de cheveux sur le cuir chevelu, les cils et les sourcils est possible: ce symptôme est observé dans un cas sur sept. Les zones touchées ressemblent à des « fourrures mangées par une mite »: il n'y a aucun signe d'inflammation, de démangeaisons ni de desquamation. Comme les cils tombent et repoussent alternativement, un examen plus attentif révèle leurs différentes longueurs.
Éruption cutanée syphilitique chez les hommes
Les signes d'une éruption syphilitique chez l'homme ne diffèrent pas beaucoup de ceux observés chez la femme. Les éruptions cutanées sont plus souvent pâles et symétriques. Les autres signes caractéristiques sont les suivants:
- Les éléments de l’éruption cutanée ne sont pas douloureux, ne provoquent pas de démangeaisons et ne sont guère gênants;
- Avoir une surface dense, des limites claires, sans fusion mutuelle;
- Ils ont tendance à guérir d'eux-mêmes (aucune cicatrice ne subsiste).
Parfois, des symptômes supplémentaires sont également observés:
- Douleur à la tête;
- Lymphadénopathie;
- Fièvre subfébrile;
- Douleurs articulaires, douleurs musculaires;
- Chute de cheveux (focale ou diffuse);
- Changement de voix;
- Condylomes étendus dans la région génitale et anale.
Lors de la rechute secondaire, une éruption nodulaire syphilitique typique apparaît sur le gland, le périnée, l'anus et les aisselles. Les nodules apparaissent, grossissent, deviennent humides et forment des plaies. En cas de frottement, ces éléments fusionnent et se développent comme un chou-fleur. La maladie est indolore, mais les excroissances peuvent provoquer une gêne physique importante, par exemple gêner la marche. L'accumulation de bactéries provoque une odeur désagréable.
Éruption cutanée syphilitique chez la femme
Une caractéristique de l'éruption syphilitique chez la femme est l'apparition de zones de « décoloration » ou leucodermie sur le côté du cou. Ce symptôme, appelé « dentelle » ou « collier de Vénus », indique une atteinte du système nerveux et des anomalies de la pigmentation cutanée. Chez certains patients, des zones décolorées apparaissent sur le dos, le bas du dos, les bras et les jambes. Les taches ne pèlent pas, ne sont pas douloureuses et ne présentent aucun signe d'inflammation.
Toute femme envisageant une grossesse ou étant enceinte doit impérativement se faire dépister pour la syphilis. Le tréponème pâle peut pénétrer dans le fœtus, ce qui peut entraîner des conséquences extrêmement graves. Ainsi, chez les patients atteints de syphilis, la mortinatalité est observée dans 25 % des cas; dans 30 % des cas, le nouveau-né décède immédiatement après la naissance. Il arrive que des enfants infectés naissent sans signes pathologiques. Cependant, en l'absence de traitement approprié, les symptômes peuvent apparaître en quelques semaines. Sans traitement, les bébés meurent ou présentent une insuffisance pondérale et un retard de développement importants.
Étapes
Le premier stade de l'éruption syphilitique débute environ un mois après l'entrée du spirochète dans l'organisme. À ce stade, les premiers signes suspects d'éruption cutanée sont déjà visibles: de petites taches rosâtres qui, après un certain temps, prennent l'apparence d'ulcères. Après deux semaines, les taches disparaissent pour réapparaître. Cette éruption peut apparaître et disparaître périodiquement sur plusieurs années.
Le deuxième stade se caractérise par des éruptions syphilitiques bosselées de couleur rosâtre et des pustules bleu-bordeaux. Ce stade peut durer de 3 à 4 ans.
Le troisième stade se caractérise par des éruptions syphilitiques se présentant sous la forme de plaques sous-cutanées grumeleuses. Les foyers forment des éléments annulaires contenant des ulcères. Les zones denses ont un diamètre allant jusqu'à 20 mm et sont de couleur brunâtre. Un ulcère est également présent au centre de l'élément.
Si l’on considère la maladie dans son ensemble, l’éruption syphilitique est un symptôme de syphilis secondaire.
Formes
L'éruption syphilitique est un symptôme typique de la forme secondaire de la syphilis, caractérisée par différents types d'éruptions cutanées. Les plus courantes sont des boutons (également appelés roséoles) ou de petits nodules (papules).
Le plus souvent, les patients présentent une rosacée, qui se présente sous la forme de petites taches ovales arrondies aux bords irréguliers. Leur couleur varie du rosâtre au rouge cramoisi vif (même au sein d'un même organisme). Une simple pression sur la tache suffit à la faire disparaître temporairement.
Les taches sont localisées séparément, non fusionnées. Il n'y a pas de desquamation, ni de modification de la densité et du relief cutanés. Le diamètre des roséoles varie de 2 à 15 mm. Localisation prédominante: dos, poitrine, abdomen, parfois front. Sans traitement, les taches disparaissent au bout de trois semaines environ.
Des éruptions cutanées rosacées récurrentes, sous forme de plaques rouge-bleu, peuvent apparaître dans les six à trois ans suivant l'infection. Chez de nombreux patients, ces éruptions se localisent dans la cavité buccale, sur les amygdales, et peuvent parfois ressembler à une amygdalite. Cependant, elles ne provoquent ni maux de gorge ni fièvre. Si les éléments affectent les cordes vocales, la voix peut être rauque.
Les papules se forment suite à une réaction inflammatoire des couches supérieures de la peau. Elles ressemblent à des tubercules denses et individuels aux contours nets. Leur forme peut être hémisphérique ou conique.
Les papules sont également limitées les unes aux autres, mais leur fusion est possible, par exemple en cas de frottement constant avec des vêtements ou des plis cutanés. Dans ce cas, la partie centrale de la « fusion » semble résorbée, ce qui donne aux éléments pathologiques un aspect éclatant et diversifié. Vue du dessus, l'éruption est brillante, rosâtre ou bleu-rougeâtre. Après résolution, les papules se couvrent de squames et peuvent s'ulcérer, formant des condylomes étendus. Les localisations les plus fréquentes des papules sont le dos, le front, la région péribuccale et l'occiput. On ne les trouve jamais sur la face externe de la main.
L'éruption papuleuse syphilitique, à son tour, est divisée en de telles variétés:
- Une éruption lenticulaire peut apparaître au début de la forme secondaire de la maladie et lors des rechutes. Les éléments de l'éruption se présentent sous forme de nodules dont le diamètre peut atteindre cinq millimètres. La surface est aplatie et lisse, avec une desquamation progressive. Au stade initial de la maladie, ces éruptions apparaissent souvent au niveau du front.
- L'éruption miliaire est localisée à l'embouchure des follicules pileux et se présente sous forme de nodules pouvant atteindre deux millimètres. Les éléments sont arrondis, compacts et de couleur rose pâle. Elle peut apparaître partout où des poils poussent.
- Des papules en forme de pièce de monnaie apparaissent lors d'une récidive de syphilis. Il s'agit d'une induration hémisphérique d'environ 25 millimètres de diamètre, de couleur bleu-rougeâtre ou brunâtre. Les papules sont généralement peu nombreuses, peuvent être présentes en groupes ou associées à d'autres éléments pathologiques.
L'éruption syphilitique sur la paume des mains et des pieds se présente sous forme de taches brunâtres et jaunâtres aux contours bien définis. Parfois, ces éruptions ressemblent à des callosités.
Complications et conséquences
La période de la maladie au cours de laquelle de multiples éruptions syphilitiques apparaissent sur différentes parties du corps et sur les muqueuses est appelée syphilis secondaire. Ce stade est très dangereux et, si la maladie n'est pas stoppée, elle peut avoir des conséquences extrêmement négatives et irréversibles.
Dès l’apparition de l’éruption cutanée, une affection progressive de tous les systèmes et organes du corps commence.
En l'absence de traitement, la forme secondaire de la syphilis peut persister de 2 à 5 ans, et le processus pathologique peut se propager au cerveau, affectant le système nerveux. Ainsi, une neurosyphilis, ou syphilis oculaire, se développe souvent. Les signes de la neurosyphilis sont généralement les suivants:
- Douleur intense à la tête;
- Problèmes de coordination musculaire;
- Perte de la capacité de bouger les membres (paralysie, paresthésies);
- Troubles mentaux.
Lorsque les yeux sont touchés, une personne peut perdre complètement la vision.
À leur tour, la neurosyphilis tardive et la syphilis viscérale peuvent se compliquer:
- Avec des lésions musculaires squelettiques;
- Diminution de l’intelligence, troubles de la mémoire, démence;
- Méningite;
- Avec glomérulonéphrite membraneuse;
- Un changement d’apparence disgracieux;
- Lésions cardiovasculaires graves.
Les personnes infectées par la syphilis ne sont pas protégées contre une réinfection; elles ne développent pas d'immunité spécifique. Il est donc important de choisir son partenaire sexuel avec prudence. Les lésions douloureuses pouvant être localisées de manière cachée, par exemple dans le vagin, le rectum ou la bouche, il est impossible d'être sûr à 100 % de l'absence d'infection sans les résultats des analyses de laboratoire.
Diagnostics ng syphilitic rash
Pour établir un diagnostic et un diagnostic différentiel, les analyses de laboratoire sont considérées comme fondamentales. Mais le médecin effectuera d'abord d'autres examens diagnostiques, par exemple:
- La collecte de données anamnestiques sur le patient et l’étude de l’histoire de la maladie aident à déterminer la cause la plus probable de la maladie;
- Un examen physique approfondi comprend une évaluation générale de la peau et des muqueuses.
Le patient doit être interrogé. Le médecin doit savoir quand et dans quelles circonstances les premiers signes d'éruption syphilitique sont apparus et s'il y a eu d'autres symptômes suspects.
Comment reconnaître une éruption syphilitique? Il est possible de diagnostiquer la maladie à l'extérieur, mais pas toujours. Chez la plupart des patients, le diagnostic de syphilis est établi après une analyse de sang. Certains patients sont examinés à l'aide de sécrétions prélevées sur des formations ulcérées.
Les tests qui confirment ou réfutent la présence d’une infection syphilitique peuvent être les suivants:
- Les tests non tréponémiques reposent sur la détection d'anticorps produits par l'organisme en réaction aux lipides qui constituent l'enveloppe du tréponème. Les anticorps apparaissent généralement dans le sang environ une semaine et demie après la formation du chancre. Il s'agit d'un test de dépistage rapide et peu coûteux en ressources, mais il n'est pas confirmatoire: il indique seulement la nécessité d'un diagnostic plus approfondi. Il peut également servir à confirmer l'efficacité des mesures thérapeutiques.
- Les tests tréponémiques sont similaires aux précédents, mais l'antigène utilisé est un tréponème. Cette méthode est plus coûteuse, prend du temps et peut être utilisée pour confirmer le diagnostic.
- L'ELISA est un test immuno-enzymatique basé sur la formation d'un complexe antigène-anticorps. La présence d'anticorps dans le sérum entraîne la formation d'un complexe. Pour l'analyse, un marquage spécifique est utilisé afin de déterminer la population d'anticorps.
- L'immunofluorescence est une technique basée sur la capacité d'un micro-organisme à être sécrété si des anticorps sont présents dans le sang.
- L'immunotransfert est une méthode moderne de diagnostic extrêmement précise. Ce diagnostic permet de déterminer la présence et le type d'anticorps, ce qui permet de préciser le stade de la maladie. L'immunotransfert est particulièrement recommandé en cas de syphilis asymptomatique.
- La méthode de réaction sérologique est l'un des tests les plus courants. Elle est utilisée à des fins prophylactiques, pour le diagnostic à tout stade de l'éruption syphilitique, pour confirmer la guérison, pour le suivi du traitement, etc. Le test est basé sur la structure antigénique de l'agent pathogène.
- La réaction de Wassermann avec liaison du complément est un test sérologique standard plus que centenaire. Les résultats dépendent du stade de l'éruption syphilitique: c'est à ce stade que les résultats sont les plus plausibles. Les stades initial et tertiaire donnent souvent des résultats douteux.
- Test d'immunoadhésion – basé sur l'interaction entre l'agent causal et le sérum humain. Si le patient est atteint de syphilis, le système récepteur du tréponème est adsorbé à la surface des érythrocytes. Une suspension typique, facilement identifiable, se forme. Cette méthode est complexe et pas toujours fiable.
- Réaction d'hémagglutination: possible uniquement si des anticorps ont été développés. Ce test est très précis et sensible, ce qui explique son utilisation fréquente.
- La PCR est une technique de réaction en chaîne par polymérase (PCR) basée sur la détection de particules d'acide nucléique d'un micro-organisme. Elle constitue l'une des variantes de la recherche en génétique moléculaire.
Le diagnostic biologique de la maladie est assez complexe. Seul le médecin traitant interprète les résultats.
Un diagnostic instrumental est prescrit pour évaluer l'état des organes internes et du système nerveux central, afin de déterminer les complications.
En principe, il est facile de distinguer l'éruption syphilitique des autres pathologies cutanées: elle ne provoque pas d'inconfort, car elle ne provoque ni brûlures, ni démangeaisons, ni desquamation, ni signes inflammatoires. Les principaux éléments de l'éruption sont ronds, aux contours réguliers, et leur structure est sujette au polymorphisme. Une pression sur la zone s'éclaircit, puis redevient rouge-rosé. En une journée, une douzaine de nouveaux éléments peuvent se former. Ils ne dépassent pas de la surface cutanée, ne présentent aucune différence structurelle et n'ont pas tendance à fusionner.
Diagnostic différentiel
Un diagnostic différentiel est réalisé en cas de doute sur le diagnostic initial. La maladie se distingue ainsi de pathologies similaires:
- Forme toxique de dermatite (l'éruption cutanée a tendance à fusionner, des démangeaisons sont présentes);
- Lichen rose (taches symétriques qui apparaissent après la plaque maternelle primaire);
- Réaction allergique (éruption cutanée allergique traditionnelle, démangeaisons et desquamation);
- Piqûres de puces, piqûres de poux, etc.
- Rubéole (l’éruption couvre tout le corps, y compris le visage et le cou, et disparaît après trois jours);
- Rougeole (taches ayant tendance à fusionner, de diamètre inégal, accompagnées de signes respiratoires et d’intoxication);
- Typhus (signe caractéristique - lors du barbouillage de l'éruption cutanée avec une solution d'iode, son noircissement est observé).
Traitement ng syphilitic rash
Le traitement de l'éruption syphilitique repose sur un traitement général de la pathologie sous-jacente, la syphilis. Cette maladie est curable à presque tous les stades, même si, dans les cas graves, des conséquences négatives peuvent subsister. Le choix des médicaments est toujours individuel et dépend du stade et de la gravité de la pathologie, ainsi que de la présence de complications. Les principaux médicaments sont les antibiotiques:
- Macrolides (érythromycine, midékamycine);
- Tétracyclines (Tétracycline);
- Streptomycine, Ciprofloxacine;
- Fluoroquinolones (Ofloxacine);
- Azithromycine.
Dans les cas complexes, le traitement peut se poursuivre pendant plusieurs années, avec des cures répétées d'antibiotiques et un suivi régulier de la guérison. Lorsque le système nerveux est atteint, les antibiotiques seuls ne suffisent plus: des médicaments contenant du bismuth ou de l'arsenic sont prescrits, tels que Myarsenol, Biyoquinol et Novarsenol.
Si une éruption syphilitique est détectée chez une patiente enceinte, deux traitements sont proposés: en hospitalisation et en ambulatoire. En général, ce traitement dure 5 à 6 mois et comprend l'administration intramusculaire d'antibiotiques de la famille des pénicillines, notamment l'oxacilline, la bicilline, l'ampicilline et la doxacilline. Le traitement comprend également l'administration d'antihistaminiques.
En plus de l'antibiothérapie, les patients se voient prescrire des complexes multivitaminés, des biostimulants, des médicaments immunomodulateurs et des procédures d'irradiation ultraviolette.
Pyrogenal et Prodigiosan sont utilisés pour stimuler la circulation sanguine et lymphatique. Si l'éruption syphilitique se complique d'ulcères, un traitement par une solution de benzylpénicilline avec Dimexid et une pommade à l'acétamine est prescrit. Pour le traitement des muqueuses, on utilise de la furaciline, de la gramicidine et de l'acide borique. Chez l'homme, le pénis est traité avec des médicaments comme Sulema, et l'urètre est lubrifié avec des préparations comme Protargol et Gibitan. Chez la femme, on utilise des vaporisations de solutions de permanganate de potassium, et les organes génitaux externes sont traités avec Sulema.
Médicaments et schémas thérapeutiques pour l'éruption cutanée syphilitique
La thérapie ambulatoire s'accompagne le plus souvent de l'utilisation de ces schémas thérapeutiques:
- Rétarpène ou Extencilline 2,4 millions UI/m² une fois par semaine. La durée du traitement est de 4 semaines (quatre injections). Ou Bicilline-1 2,4 millions UI/m² une fois tous les cinq jours. Le traitement nécessitera 5 injections.
- Bicilline-3 à raison de 2,4 millions d'unités ou Bicilline-5 à raison de 1,5 million d'unités par voie intramusculaire, deux fois par semaine. Le nombre d'injections est de 10 à 12.
- Sel de pénicilline novocaïne 600 000 U/m deux fois par jour, ou pénicilline procaïne v/m une fois par jour 1,2 million U, pendant 20 à 28 jours, ce qui dépend de la durée de la maladie infectieuse.
Le traitement hospitalier peut être représenté par les schémas thérapeutiques antibiotiques suivants:
- Sel de sodium de benzylpénicilline 1 mln U/m 4 fois par jour avec un intervalle de 6 heures, pendant 20 à 28 jours.
- Sel de sodium de benzylpénicilline 1 million d'unités 4 fois par jour par voie intramusculaire pendant 7 à 10 jours avec nomination ultérieure d'un traitement ambulatoire Retarpen ou Extencilline 2,4 millions d'unités (deux injections à intervalle hebdomadaire).
Une demi-heure avant la première injection d'antibiotique, le patient reçoit un antihistaminique - par exemple, Diazolin, Dimedrol, Suprastin, etc.
Le traitement ne se fait pas avec tous les antibiotiques simultanément: le médecin sélectionne individuellement les médicaments les mieux adaptés au patient, en tenant compte de leur tolérance et de leur efficacité. Les patients atteints de syphilis et présentant des affections allergiques telles que l'asthme bronchique, le rhume des foins, etc., nécessitent une approche thérapeutique spécifique.
La bicilline n'est pas administrée aux personnes souffrant d'hypertension, de maladies du système digestif, endocrinien ou hématopoïétique, ainsi que de tuberculose et d'infarctus du myocarde. Les patients affaiblis, les personnes âgées de plus de 55 ans et les enfants ne doivent pas recevoir une dose unique supérieure à 1,2 million d'unités.
La céftriaxone, une céphalosporine de troisième génération, est souvent le médicament de référence pour le traitement des éruptions cutanées syphilitiques. Son mécanisme d'action est similaire à celui de la pénicilline: elle perturbe la synthèse de la paroi cellulaire du micro-organisme pathogène.
Dans le traitement de la syphilis, les médicaments injectables sont couramment utilisés. Les comprimés (antibiotiques) sont rarement prescrits, principalement en raison de leur moindre efficacité. [ 6 ]
La prévention
La prévention des éruptions cutanées syphilitiques est généralement la même que celle de la syphilis ou d'autres maladies vénériennes. Elle consiste à surveiller l'état de santé des patients après la guérison et à enregistrer tous les cas détectés. Après le traitement antisyphilitique, les patients sont inscrits au dispensaire d'une polyclinique: chaque stade de la maladie correspond à un terme comptable spécifique, clairement défini et précisé dans le règlement médical. Afin de prévenir la propagation de l'agent infectieux, tous les rapports sexuels du patient sont pris en compte. Un traitement préventif est obligatoire pour les personnes ayant été en contact étroit avec une personne malade. Pendant le traitement, il est interdit à tous les patients d'avoir des relations sexuelles et de donner leur sang.
Lorsqu'un cas de syphilis est détecté, le médecin prescrit un traitement au patient et à son partenaire sexuel, indépendamment de la présence d'une éruption cutanée ou d'autres signes de syphilis. En effet, l'agent pathogène persiste dans l'organisme du partenaire, ce qui peut entraîner une récidive de l'infection, même latente.
Les méthodes de prévention individuelle impliquent l'utilisation de méthodes contraceptives barrières lors de tous les rapports sexuels. Une vie sexuelle stable avec un partenaire régulier est encouragée.
Si des symptômes suspects apparaissent chez l'un des partenaires, il est conseillé de consulter immédiatement un médecin pour un diagnostic, sans attendre l'apparition de signes évidents de la maladie, notamment une éruption cutanée syphilitique. Un diagnostic et un traitement précoces sont la clé d'une guérison rapide et efficace, sans conséquences néfastes pour la santé.
Prévoir
Le pronostic de la maladie dépend directement du stade du traitement. Le moment où le patient a consulté un médecin et le respect des instructions du médecin jouent un rôle important. Si l'éruption syphilitique est diagnostiquée immédiatement après son apparition, alors que l'infection n'a pas encore eu le temps de provoquer des lésions importantes et irréversibles, notamment au niveau du système nerveux central, le traitement peut donner de bons résultats.
La thérapie complexe avec l'utilisation de médicaments et de techniques antibactériennes modernes se termine, pour presque tous les patients, par une guérison complète, avec confirmation en laboratoire de la guérison et prévention des récidives tardives de la maladie.
Si l'éruption syphilitique est détectée chez une femme enceinte, le pronostic peut être compliqué selon l'âge gestationnel et l'état intra-utérin du futur enfant. Si la pathologie est détectée au premier trimestre et que le traitement est rapide et efficace, la patiente a toutes les chances de donner naissance à un enfant en bonne santé. Si le nourrisson est diagnostiqué avec une forme congénitale de la maladie, un pronostic positif ne peut être établi que si un traitement antisyphilitique adéquat est prescrit sous stricte surveillance médicale.
Les stades tardifs de la syphilis sont plus difficiles à traiter, car il est souvent possible de suspendre uniquement le processus de la maladie, sans possibilité de restaurer l’état et la fonction des organes affectés.
Le pronostic dans ce cas est comparable à celui de toute pathologie progressive: un diagnostic précoce de la maladie permet un traitement plus rapide et plus facile. Les cas négligés sont difficiles à guérir et présentent un risque accru de complications. La syphilis secondaire est le stade où l'éruption cutanée syphilitique apparaît; à ce stade, la grande majorité des patients parviennent à éliminer complètement la maladie.

