Expert médical de l'article
Nouvelles publications
Malambot na chancre
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
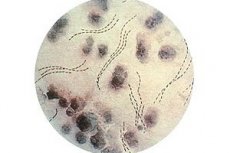
Les vénéréologues sont souvent confrontés à une maladie telle que le chancre mou, une ulcération génitale sexuellement transmissible. La bactérie responsable de cette pathologie, lorsqu'elle pénètre dans les tissus mous, provoque la formation d'une plaie ouverte appelée chancre mou.
Épidémiologie
Le chancre mou est endémique dans de nombreux pays d'Afrique, d'Asie et d'Amérique latine. En Europe et aux États-Unis, la maladie est beaucoup moins fréquente. Par exemple, il y a une dizaine d'années, les diagnosticiens américains ont recensé près de 30 cas de chancre mou chez des patients. Il y a cinq ans, on n'en comptait que 15.
Chaque année, le taux d'infections ulcéreuses génitales dans le monde s'élève à environ vingt millions de cas. La syphilis occupe la première place, suivie par l'herpèsvirus. Le chancre mou est enregistré chez six millions de patients par an. La majorité des cas sont attribués à la population des pays en développement. Chez environ 10 % des patients, le chancre mou est associé à l'herpès simplex, à la syphilis et au VIH.
La population masculine est plus souvent confrontée au problème du chancre mou: selon les statistiques, on compte une femme infectée pour trois hommes malades. L'âge moyen des patients atteints de chancre mou est de trente ans.
Causes ng malambot na chancre
Le chancre mou (également appelé chancre mou) est causé par Haemofilus ducreyi. Cet agent pathogène a été signalé pour la première fois en 1887 et a été activement étudié pendant les cinq années suivantes. Les noms des scientifiques qui ont étudié l'infection ont ensuite été intégrés à son nom; autrement, le bacille est appelé Streptobacillus Ducrey-Unna-Petersen. [ 1 ]
Les agents pathogènes du chancre mou ont une position caractéristique dans la zone affectée, disposés en rangées parallèles les unes aux autres. Les spécialistes comparent ces rangées à des « chaînes » ou à des « paquets de poissons ». Les bâtonnets présentent des extrémités arrondies et une excroissance au milieu. La longueur moyenne du bacille est d'environ 1,8 µm, pour une épaisseur de 0,5 µm.
Le chancre mou s'infecte le plus souvent lors de rapports sexuels avec une personne malade: l'agent pathogène pénètre dans les tissus par microlésions, ou se dépose sur les muqueuses des organes génitaux.
Le bacille, agent responsable du chancre mou, survit bien à basse température et résiste aux produits chimiques. En revanche, à des températures supérieures à +40 °C, il meurt.
Le chancre mou se transmet principalement par contact sexuel. Dans de rares cas, il existe d'autres modes de contamination, par exemple par le personnel soignant traitant des patients malades ou lors d'un accouchement (l'infection se transmet de la mère à l'enfant). [ 2 ]
Facteurs de risque
Les facteurs de risque supplémentaires sont:
- Mode de vie immoral, rapports sexuels fréquents et promiscuité;
- Dépendance à l'alcool et aux drogues;
- La vie homosexuelle;
- Manque d’éducation, manque de connaissances sur l’hygiène et la sexualité adéquate.
Un autre facteur susceptible de contribuer au développement du chancre mou est la circoncision masculine dans les pays sous-développés, bien qu’aucune information claire et fondée ne soit fournie.
Pathogénèse
La principale voie de transmission du chancre mou est considérée comme sexuelle. Il est possible d'être infecté quel que soit le type de rapport sexuel: le bacille peut se transmettre d'une personne à l'autre par contact génital, anal et oral.
D’autres voies de transmission sont moins courantes, par exemple lors de manipulations médicales, etc.
L'agent pathogène du chancre mou pénètre dans l'espace sous-cutané par des ouvertures épithéliales, par exemple par de légères égratignures, des microlésions ou des traumatismes cutanés pouvant survenir lors d'un rapport sexuel. Après avoir traversé la barrière cutanée, le bacille du chancre mou forme de nombreuses structures inflammatoires dans la zone inoculée: des macrophages, des cellules dendritiques et des neutrophiles polymorphes se forment également. Parallèlement, la production d'interleukines 6 et 8 par les cellules épidermiques et dermiques est stimulée. Ces processus actifs entraînent la formation d'un abcès focal, une sorte de pustule intradermique. La réaction inflammatoire provoque la formation d'un écoulement liquidien à l'intérieur de la cavité ulcéreuse. Ce liquide contient de grandes quantités d'agents pathogènes du chancre mou, ce qui le rend particulièrement dangereux pour une personne en bonne santé, car il peut provoquer une maladie non seulement lors des rapports sexuels, mais aussi par contact peau à peau.
La formation de lésions ulcéreuses typiques du chancre mou est provoquée par la toxine transmurale, qui provoque l'apoptose et la nécrose des cellules myéloïdes, des cellules épithéliales, des fibroblastes primaires et des kératinocytes. La symptomatologie du chancre mou est aggravée par les propriétés spécifiques du bacille: il peut éviter la phagocytose, ce qui ralentit la cicatrisation des lésions ulcéreuses. [ 3 ]
- Période d'incubation du chancre mou
La plupart des maladies sexuellement transmissibles connues ont leur propre période d'incubation, et le chancre mou ne fait pas exception. Il faut de trois à dix jours pour que Streptobacillus se manifeste (en général, la symptomatologie est plus précoce chez l'homme et plus tardive chez la femme). Dans de très rares cas, cette période peut atteindre un mois, mais peut aussi être réduite à un ou deux jours.
- Risque d'infection par contact sexuel avec des chancres mous
Le risque d’infection après un rapport sexuel avec un partenaire malade est estimé à environ 50 %, ce qui dépend du stade de la maladie, de l’état immunitaire et de nombreuses autres raisons.
Symptômes ng malambot na chancre
Il est possible de décrire facilement et à moindre coût l'aspect d'un chancre mou. Les premiers signes apparaissent presque immédiatement après la période d'incubation, lorsque l'agent infectieux commence à se multiplier intensément. Une petite bulle sanglante, bien délimitée et dense, apparaît dans la zone affectée. Après quelques jours, la bulle s'ouvre et un ulcère se forme, d'où peut suinter un léger écoulement purulent. L'ulcère est généralement de forme irrégulière et mesure environ 10 à 30 mm de diamètre. Progressivement, à mesure que la douleur s'aggrave, sa taille augmente, non seulement en largeur, mais aussi en profondeur.
La symptomatologie de la maladie varie selon le sexe du patient. Chez l'homme, le chancre mou se présente sous la forme d'une petite bosse rougeâtre dans la région génitale. Après un certain temps, une plaie s'ouvre à l'endroit de la bosse; ce processus est assez rapide, s'étalant sur plusieurs jours. Un ulcère peut apparaître sur n'importe quelle partie des organes génitaux, et même sur le scrotum.
Chez la femme, le chancre mou se manifeste le plus souvent de multiples façons: plusieurs bosses rougeâtres apparaissent au niveau des lèvres ou dans l'espace entre elles, près de l'anus ou sur le haut de la cuisse. Lorsque ces bosses se transforment en ulcères, une sensation désagréable de brûlure se produit lors de l'évacuation de l'urine ou des selles.
Symptômes caractéristiques des patients hommes et femmes:
- Le défaut ulcéreux a une taille moyenne de 10 à 30 mm, mais dans les situations négligées, il peut atteindre 50 mm;
- L'ulcère est mou à la palpation, les bords sont jaunâtres-grisâtres;
- En appuyant légèrement, de petites gouttes de sang sont visibles;
- Douleur lors des rapports sexuels;
- Dans un cas sur deux de chancre mou, on note un gonflement de la région de l’aine;
- On observe une augmentation visible des ganglions lymphatiques, particulièrement visible dans les cas avancés de la maladie.
Lors du diagnostic, il faut tenir compte de la possibilité de coexistence de plusieurs infections sexuellement transmissibles. Par exemple, un chancre mou est souvent détecté dans la syphilis et l'infection par le VIH. Dans ces situations, la symptomatologie est toujours plus étendue et nécessite un diagnostic différentiel en laboratoire.
Le chancre mou est le plus souvent observé à ces endroits du corps:
- Prépuce;
- Sillon coronaire;
- Frein pénien;
- Des éponges urétrales;
- Fosse naviculaire;
- Lèvres.
D'autres localisations, qualifiées d'atypiques, ne sont pas exclues. Tout dépend du site d'infection. Ainsi, on observe parfois des ulcères et des fissures dans la région anale. Certains patients présentent un chancre mou sur la lèvre ou dans la cavité buccale (par exemple, après un rapport sexuel oral). Chez les professionnels de santé ayant pratiqué des interventions sur des patients atteints de chancre mou, des lésions ulcéreuses sont apparues au niveau des mains et des doigts des membres supérieurs. [ 4 ]
Étapes
Grâce à des observations cliniques, les experts ont identifié plusieurs stades de développement du chancre mou:
- Phase d'incubation (dure en moyenne 3 à 10 jours, mais il peut y avoir des exceptions).
- Le stade érythémateux-papuleux est le stade initial du chancre mou, qui se manifeste par la formation d'un érythème - une tache qui se transforme en une formation nodulaire en une journée environ.
- Le stade pustule est la période pendant laquelle le nodule se transforme en une cloque qui s'ouvre en 1 à 2 jours.
- Stade ulcéreux - après l'ouverture de la cloque, un défaut ulcéreux se forme et existe pendant plusieurs semaines.
- Phase de cicatrisation et de formation de cicatrices – dure plusieurs semaines jusqu’à ce qu’une cicatrice se forme à l’endroit du tissu endommagé.
Formes
Selon l'étiologie, la localisation et d'autres signes, le chancre mou est divisé en plusieurs variétés: [ 5 ]
- Le chancre diphtéroïde se caractérise par la présence d'une plaque gris-vert à la base de l'ulcère, due au mélange d'agents infectieux. Ce type de chancre mou évolue lentement.
- Le type gangréneux est dû à la présence d'une flore anaérobie, le processus pathologique se propageant aux tissus profonds, ce qui provoque souvent des complications septiques.
- Le type en entonnoir ressemble à une formation avec la présence d'une plaie purulente. Le plus souvent, cette variante est localisée dans la région du sillon du gland. Son aspect est similaire à celui du chancre dur syphilitique; un diagnostic différentiel rigoureux est donc nécessaire.
- Le type folliculaire se développe lorsque l'infection pénètre dans le système des glandes sébacées. De multiples petits ulcères pouvant atteindre 2 à 3 mm de diamètre se forment. La pathologie est plus fréquente sur les petites lèvres et le sillon du gland du pénis.
- Le type mixte résulte d'une infection syphilitique et de l'agent causal du chancre mou. Le tableau clinique de la maladie est caractéristique de deux pathologies à la fois: d'abord, les signes du chancre mou apparaissent, puis ceux du chancre dur. Un épaississement se forme à la base de l'ulcère, affectant les vaisseaux lymphatiques voisins.
- Le type de serpinginose est particulièrement durable et difficile à traiter.
- Le type phagédénique se caractérise par une pénétration profonde de l'infection, qui peut être due à l'utilisation de cautérisation ou à d'autres problèmes dans le corps - en particulier, la tuberculose ou la dépendance à l'alcool.
Complications et conséquences
Les spécialistes identifient un certain nombre de complications qui peuvent se développer chez les patients atteints d’un chancre mou:
- Lymphangiite - inflammation lymphovasculaire provoquée par un chancre mou lorsque la pathologie pénètre dans les tissus;
- La lymphadénite est un processus inflammatoire des ganglions lymphatiques;
- Le phimosis est une complication « masculine » caractérisée par une déformation et un rétrécissement du prépuce, ce qui crée des problèmes pour exposer la tête du pénis;
- Paraphimosis - à son tour, une complication du phimosis, dans laquelle la tête du pénis est pincée par l'anneau du prépuce;
- Gangrène de chancre mou - un processus de nécrose et de rejet des tissus mous, qui peut en outre être compliqué par une septicémie et une thrombose;
- Chancre mou serpingiose - augmentation progressive de la taille du chancre mou avec formation de tissu cicatriciel dans sa partie centrale;
- Le chancre mou phagédénique est une complication du chancre mou gangréneux, dans laquelle une croûte se forme et une inflammation purulente se développe dans les tissus sous-jacents.
Il est important de comprendre que les tentatives de diagnostic et de traitement du chancre mou ou du chancre mou par vous-même sont extrêmement indésirables et peuvent entraîner des conséquences graves, voire aiguës. Il est donc déconseillé de prendre des risques et de consulter immédiatement un professionnel de santé le plus tôt possible.
Diagnostics ng malambot na chancre
Les procédures de diagnostic du chancre mou sont réalisées par étapes:
- Recueil de données anamnestiques (vitesse d'évolution de la maladie, premiers signes, particularités de la vie sexuelle, etc.).
- Examen de la peau, des organes génitaux du patient.
- Examens de laboratoire: OAC (dans le chancre mou, on trouve un niveau accru d'immunocytes, COE accéléré), biochimie (protéine inflammatoire), frottis pour la microflore, réalisation d'ensemencement et de réactions sérologiques.
L'écouvillon pour la flore est prélevé directement sur la zone affectée, qui peut être une lésion ulcéreuse ou érosive, une papule, etc. Le matériau est appliqué sur une plaque de verre et examiné au microscope. Dans certains cas, une coloration préliminaire de la préparation est nécessaire pour améliorer l'identification de l'infection.
L'ensemencement est nécessaire au diagnostic final, surtout en cas de doute, ainsi qu'à la détermination de la sensibilité à l'antibiothérapie. Une partie de l'excrétion pathologique du foyer infectieux est prélevée et déposée sur un milieu nutritif placé dans une boîte de Pétri spéciale. Ce milieu offre les conditions optimales au développement de l'agent pathogène, permettant ainsi la croissance de colonies bactériennes. Dans le même récipient, des antibactériens sont utilisés pour déterminer l'identité de l'infection et clarifier le diagnostic. Les médicaments ayant l'effet le plus destructeur sur l'agent pathogène seront recommandés comme principaux médicaments.
La réaction sérologique est une technique permettant de déterminer une maladie infectieuse qui peut exister sous deux variantes:
- Détermination des anticorps dans le sang du patient. Lorsqu'un agent infectieux pénètre dans l'organisme, le système immunitaire est stimulé, ce qui entraîne la production d'anticorps visant à détruire l'agent étranger. La présence d'anticorps dans le sang indique une infection.
- Détection d'antigènes. La réaction consiste à placer une partie de la biopréparation dans du sérum enrichi en anticorps. Un résultat positif est indiqué par l'adhésion des antigènes et des anticorps et leur précipitation.
Le diagnostic instrumental n'est pas déterminant, mais n'est utilisé qu'à titre auxiliaire. La cystoscopie, la colposcopie et l'échographie sont possibles. [ 6 ]
Diagnostic différentiel
Le diagnostic différentiel est réalisé avec d'autres pathologies qui s'accompagnent de la formation de défauts ulcéreux sur la peau et/ou les muqueuses.
- Les chancres mous et durs sont causés par des agents pathogènes différents: Haemophilus ducreyi dans les chancres mous et un tréponème pâle dans les chancres durs syphilitiques. Il existe également des différences externes: le défaut ulcéreux du chancre dur a une forme arrondie, un fond brillant et une base dense. Il n'y a pas de bordure inflammatoire rouge, ni de douleur ni de gonflement.
- La lymphogranulomatose inguinale se caractérise par une propagation de l'infection aux ganglions lymphatiques inguinaux, fémoraux, iliaques et pelviens profonds. L'agent causal est le plus souvent celui de la chlamydia. Le diagnostic repose non seulement sur les signes cliniques, mais aussi sur les résultats des analyses de laboratoire.
- La gonorrhée est causée par des gonocoques et affecte le canal urétral, le vagin, le col de l'utérus, le rectum, l'oropharynx et la conjonctive oculaire. Elle se manifeste par des douleurs, des brûlures et une gêne au niveau de la région génitale et de l'urètre, ainsi que par un écoulement purulent ou muqueux urétral. La formation d'abcès n'est pas caractéristique.
- La mycoplasmose et l'uréeplasmose sont causées par une flore opportuniste, les mycoplasmes génitaux. Par conséquent, un traitement pour leur détection n'est pas toujours prescrit, mais uniquement en présence de symptômes (écoulement génital, troubles urinaires, etc.). Les lésions ulcéreuses ne sont pas caractéristiques de ces maladies.
- Le granulome inguinal (granulome vénérien, granulome ulcéreux, donovanose) est causé par le bacille Calymmatobacterium granulomatis. Les premiers signes cliniques de la pathologie sont la formation de nodules sous-cutanés douloureux de 30 à 40 mm de diamètre, dont la taille augmente progressivement. La maladie est sujette à l'auto-infection, c'est-à-dire à l'infection de n'importe quelle zone du corps à partir du foyer primaire. Les méthodes de laboratoire sont déterminantes pour le diagnostic.
- La chlamydia est causée par la bactérie Chlamydia trachomatis. Les patients atteints de chlamydia se plaignent généralement de douleurs abdominales basses, de dysurie, d'écoulements sanguinolents et purulents au niveau du canal cervical, du vagin ou de l'urètre. Une hyperémie cutanée près de l'anus, une rougeur de la conjonctive et de la muqueuse pharyngée peuvent également être observées. La chlamydia peut être diagnostiquée comme une maladie indépendante, mais elle peut aussi être associée, par exemple, à des chancres mous.
- La trichomonase est causée par Trichomonas vaginalis: une inflammation des muqueuses et de la peau, ainsi que du sous-épithélium de l'organe atteint, se développe. Des démangeaisons, des brûlures, des gonflements, des érosions et des ulcères sur les organes génitaux externes et la face interne des cuisses sont caractéristiques. Le diagnostic repose sur les résultats d'analyses sérologiques et microbiologiques.
- Le molluscum contagiosum est une maladie parasitaire caractérisée par l'apparition de multiples papules. Leur localisation principale est la région anogénitale. Les papules présentent une dépression caractéristique en leur centre et, à la pression, un écoulement semblable à une masse caillée apparaît. La douleur est asymptomatique, les patients se plaignant parfois de démangeaisons.
Traitement ng malambot na chancre
Comment traite-t-on le chancre mou? Les médecins privilégient les antibiotiques et les sulfamides. Ainsi, on utilise des antibiotiques à large spectre d'activité, capables d'agir à la fois sur la flore bacillaire et sur les spirochètes, en particulier le tréponème pâle, responsable du développement de la syphilis.
Selon la gravité de la maladie, la guérison complète n'est constatée qu'après plusieurs semaines de traitement actif. Le traitement ne s'arrête pas là: un traitement préventif est prescrit au patient. [ 7 ]
Parmi les médicaments d'action locale, la préférence est donnée aux moyens suivants:
- Pommades aux sulfamides;
- Lotions et bains avec une solution d'acide potassium-manganèse;
- Traitement avec des antiseptiques (Furacilin, etc.).
La physiothérapie (par exemple, l’échographie) est activement utilisée comme traitement d’appoint.
Un traitement de désintoxication est prescrit en cas d'évolution sévère et négligée de la maladie. En cas de suppression marquée des défenses immunitaires, l'utilisation d'immunomodulateurs est indiquée.
Medications
Parmi les médicaments du groupe des sulfamides pour le chancre léger, la sulfadiméthoxine ou le biseptol sont les plus souvent choisis.
La tétracycline, l'azithromycine, la gentamicine, la ciprofloxacine et la ceftriaxone conviennent à l'antibiothérapie.
L'IUSTI, l'Organisation internationale pour le contrôle des MST, en collaboration avec le Centre de contrôle et de prévention des maladies, a établi les schémas thérapeutiques recommandés suivants pour le traitement des patients atteints de chancres mous:
- Thérapeutique de première intention:
- Ceftriaxone en injection intramusculaire unique de 250 mg;
- Ou Azithromycine en administration orale unique de 1 g.
- Deuxième ligne thérapeutique:
- Ciprofloxacine à dose orale de 500 mg deux fois par jour pendant trois jours;
- Ou érythromycine par voie orale à raison de 500 mg quatre fois par jour pendant une semaine.
Si des abcès se développent dans les ganglions lymphatiques, une aspiration à l'aiguille avec drainage supplémentaire est réalisée.
La ceftriaxone est autorisée pour le traitement du chancre mou chez l'enfant et pendant la grossesse. Effets secondaires possibles: éruptions cutanées allergiques, mycoses, troubles digestifs et hépatobiliaires.
La ciprofloxacine n'est pas prescrite pendant la grossesse et l'allaitement, ni chez les enfants de moins de 18 ans. Durant ces périodes, la préférence est donnée aux schémas thérapeutiques à base de ceftriaxone et d'érythromycine.
Localement, bains chauds avec une solution de permanganate de potassium 1:5000, traitement avec des poudres de sulfamides, des suspensions huileuses et des pommades antibactériennes. En cas de complications telles que le phimosis, laver le sac préputial avec une solution d'acide de potassium et de manganèse et y injecter une suspension huileuse de sulfamides à 10 %. En cas de paraphimosis, la tête est repositionnée et, dans certains cas particuliers, l'anneau de compression est disséqué.
Parmi les sulfamides, le Biseptol, le Bactrim et le Seprin sont considérés comme efficaces. Ces médicaments se prennent par voie orale, à raison de 2 comprimés deux fois par jour pendant 1 à 2 semaines. Effets secondaires possibles: réactions allergiques, nausées, troubles de la motilité intestinale, maux de tête.
Les pommades et crèmes à base de sulfamides (Levomekol, etc.), ou de sulfathiozole, de norsulfazole sous forme de masse pâteuse aqueuse sont utilisées en externe.
Vitamins
En cas de chancre léger, il est optimal de prendre quotidiennement un complexe multivitaminé contenant des minéraux, à raison de 1 à 2 doses quotidiennes de substances utiles recommandées pour une personne en bonne santé. Un infectiologue ou un thérapeute recommandera le produit le plus adapté parmi ceux vendus en pharmacie.
La plupart des patients souffrant de maladies sexuellement transmissibles présentent des carences en vitamines A et E, B6 et B12, ainsi qu'en zinc. Il convient également de tenir compte des contre-indications à la prise de multivitamines.
Une alternative aux préparations complexes peut être d'améliorer son alimentation en l'enrichissant d'aliments végétaux vitaminés. Dans de nombreux pays du tiers monde, où le chancre mou est une maladie particulièrement fréquente, ce type de régime alimentaire enrichi est considéré comme l'une des mesures thérapeutiques les plus importantes. Il est recommandé d'enrichir son alimentation avec des céréales complètes, du porridge, des huiles végétales, des légumes, des baies et des fruits, des fruits de mer et des noix.
Traitement de physiothérapie
En cas d'atteinte ganglionnaire, le médecin peut prescrire une kinésithérapie. L'association simultanée de facteurs physiques et de médicaments accélère la guérison, stoppe le développement du processus inflammatoire et atténue la gravité du tableau clinique. En règle générale, le médecin prescrit l'une des manipulations suivantes:
- Thérapie UHF: l'exposition à un champ électrique ultra-haute fréquence pulsé ou constant provoque une vasodilatation et le transport des leucocytes vers les zones infectées. Ainsi, la défense immunitaire antibactérienne locale est renforcée et l'œdème est éliminé.
- La thérapie laser utilise des ondes lumineuses pour améliorer la microcirculation et le trophisme du foyer inflammatoire. Cette procédure a des effets anti-inflammatoires et anti-œdémateux, et accélère la guérison des tissus endommagés.
- La galvanisation consiste en une exposition simultanée à un courant électrique basse fréquence et à une basse tension, ce qui permet de déclencher les réactions biochimiques nécessaires. Ainsi, la douleur ganglionnaire disparaît, la circulation sanguine dans la zone enflammée s'améliore, la régénération s'accélère et la transmission des impulsions dans les fibres nerveuses endommagées se stabilise.
Traitement à domicile
En règle générale, les médecins autorisent le traitement des chancres mous sans hospitalisation. Cela s'explique par le fait que la maladie est relativement bien traitée par les antibiotiques et les sulfamides. Dans ce cas, ils utilisent souvent des médicaments à forte activité antimicrobienne, capables d'agir à la fois sur les streptobacilles et les tréponèmes pâles.
La durée du traitement est généralement limitée à quelques semaines. Le patient devra ensuite consulter son médecin pour des contrôles pendant six mois supplémentaires. Ceci est nécessaire pour prévenir la récidive du chancre mou.
Outre les antibiotiques systémiques, des agents antibactériens locaux, notamment des pommades, sont également utilisés pour traiter les chancres mous. Ils permettent de soulager plus rapidement les symptômes de la maladie et d'accélérer la cicatrisation des lésions ulcéreuses.
Certaines manipulations, comme la physiothérapie ou l'ouverture des ganglions lymphatiques, nécessitent une consultation à l'hôpital ou en consultation externe. Cependant, ces interventions peuvent être réalisées à domicile:
- Laver les plaies avec une solution d’acide borique ou de permanganate de potassium;
- Sécher avec un coton, saupoudrer de xérophore;
- Mettre un pansement désinfectant.
Le pansement est répété 1 à 2 fois par jour. Cette procédure permet de prévenir l'apparition de la maladie et, associée à un traitement conservateur, d'accélérer la cicatrisation.
Traitement populaire
Les recettes traditionnelles constituent une excellente méthode auxiliaire pour le traitement de nombreuses maladies. Cependant, ce n'est pas le cas des maladies sexuellement transmissibles, comme le chancre mou. Cette pathologie est encore mieux traitée par des méthodes traditionnelles, avec des médicaments antibactériens systémiques et locaux.
Parmi les gens, les recettes les plus populaires pour diverses maladies vénériennes sont considérées comme telles:
- Faire des bains et des lavages des organes génitaux externes et des foyers enflammés avec une solution de manganèse, de furaciline, ainsi que de fortes infusions de camomille, de chélidoine, de calendula;
- Appliquer des lotions au mercure, une pommade à l’héparine;
- Prendre l’extrait d’Eleutherococcus par voie orale;
- Préparez une poudre de comprimés de streptocide;
- Essuyez les organes génitaux externes avec une solution de sulfamide à 1:1000;
- Traiter les muqueuses avec une solution d’acide borique à 2 % ou de gramicidine à 2 %.
Chaque patient est libre de choisir entre un traitement traditionnel ou non. Cependant, les médecins recommandent fortement l'antibiothérapie, seule méthode fiable pour éradiquer le chancre mou.
Traitement à base de plantes
L'auto-administration de plantes médicinales n'est autorisée qu'en période préhospitalière, lorsqu'une prise en charge médicale immédiate n'est pas possible. Il est toutefois nécessaire de prendre toutes les mesures nécessaires pour consulter rapidement un établissement médical. Le chancre mou guérit sans problème si le traitement est débuté à temps.
Les guérisseurs populaires et les herboristes proposent de telles recettes pour se débarrasser du chancre mou:
- Infusez 40 g de plantes pour hernies lisses dans 1 litre d'eau bouillante. Prenez 100 à 150 ml avant les repas, trois fois par jour.
- Préparez du jus frais à partir du rhizome d'une grande bardane. Prenez 25 gouttes de jus par jour.
- Faire infuser 10 g de fleurs de niébé dans 200 ml d'eau bouillante. Prendre 3 cuillères à soupe trois fois par jour.
- Préparez une décoction de 15 g de genévrier (vous pouvez prendre n'importe quelle partie de la plante) et de 200 ml d'eau bouillante. Prenez le remède trois fois par jour, à raison d'une cuillère à soupe.
- Faire infuser 20 g de rhizome de pissenlit dans 200 ml d'eau bouillante. Boire 100 ml trois fois par jour. Appliquer une pommade composée d'un mélange de poudre de racine et de miel sur les plaies.
- Pour soulager la douleur, préparez une décoction de 10 g de prostré des prés et 200 ml d'eau bouillante. Prenez 1 cuillère à soupe trois fois par jour.
- Préparez une infusion de chélidoine à raison d'une cuillère à soupe de matière première pour 200 ml d'eau bouillante. Prenez 1 cuillère à soupe de ce remède par jour. L'infusion peut être remplacée par du jus frais: prenez 1 goutte pour 2 cuillères à soupe d'eau par jour.
Homéopathie
La plupart des spécialistes homéopathiques ne prennent pas en charge le traitement des maladies sexuellement transmissibles. Dans la plupart des cas, le chancre mou est suffisamment guéri pour être traité par antibiotiques; il n'est donc pas nécessaire de chercher d'autres traitements. Néanmoins, de telles méthodes existent, même si peu d'homéopathes les utilisent activement dans leur pratique:
- Pour le chancre léger initial, Mercurium vivus 30 une fois; Mercurium solubilis 4 ou 6 divisions décimales le matin et le soir; ½ gramme de Mercurium solubilis matin et soir; 1 gramme de Mercurium solubilis tous les deux jours.
- En cas de chancre léger négligé, planter d'abord ½ gr. Cinnabaris matin et soir.
- En complément du traitement ci-dessus Acidum nitricum (premier dixième. Division, premier centième et trois centièmes).
- Pour le chancre gangréneux, Arsenicum.
Les praticiens de médecine traditionnelle ne peuvent formuler aucune recommandation concernant le traitement homéopathique du chancre mou. À ce jour, il n'existe aucune preuve de bénéfice ou d'inconvénient d'un tel traitement.
Traitement chirurgical
Lorsque des abcès se développent dans les ganglions lymphatiques, un traitement chirurgical est prescrit. Il consiste à ouvrir les foyers, à évacuer les sécrétions purulentes, à effectuer un lavage et un drainage. Cette intervention, réalisée sous anesthésie locale ou générale, accélère considérablement la guérison.
La période postopératoire comprend un repos strict au lit avec une limitation motrice particulière de la zone affectée. L'alimentation est adaptée en privilégiant des aliments faciles à digérer.
Le soutien médicamenteux consiste en la prise de médicaments antibactériens et détoxifiants, d'anti-inflammatoires non stéroïdiens et d'agents désensibilisants.
La prévention
Les personnes ayant régulièrement des relations sexuelles immodérées sont plus souvent exposées au risque de contracter des maladies sexuellement transmissibles. Il convient d'en tenir compte et de prendre un certain nombre de mesures préventives pour éviter non seulement les chancres bénins, mais aussi d'autres maladies dangereuses.
Il est préférable d'éviter toute intimité occasionnelle. Mais si cela se produit, il est important d'utiliser une méthode contraceptive barrière: le préservatif.
Les professionnels de la santé qui diagnostiquent et examinent les patients suspectés d’être atteints de chancre mou ne doivent travailler qu’avec un équipement de protection individuelle.
Le chancre mou est une maladie vénérienne grave et dangereuse. Cependant, des mesures préventives simples peuvent éviter le problème. L'essentiel est de prendre soin de sa santé de manière responsable. Il est également important de savoir que l'immunité contre le chancre mou n'est pas acquise: les médecins n'excluent pas la possibilité d'infections répétées si le patient ne respecte pas les mesures de sécurité élémentaires.
Prévoir
Le chancre mou est une maladie insidieuse qui affecte principalement la région génitale et la peau. La pathologie se localise le plus souvent sur les lèvres, le prépuce, le frein du pénis ou à sa base. Cependant, il existe également des localisations atypiques, par exemple dans la région anale, dans la cavité buccale, sur les lèvres, les mains, etc.
Il est important de comprendre que la présence d'un foyer de chancre dur n'est pas toujours la seule manifestation de la maladie. Souvent, si les mesures nécessaires ne sont pas prises, un chancre mou secondaire se développe: cela se produit souvent lorsque des sécrétions purulentes pénètrent dans des zones de peau saine. Ce développement est particulièrement sensible chez les patients qui tentent de peler ou de gratter les foyers pathologiques.
Si le traitement est débuté rapidement et complètement, on peut parler d'une guérison complète en quelques semaines, après environ deux mois de traitement régulier et intensif. Une tache pigmentée subsiste au niveau de la lésion, qui disparaît également avec le temps. Sans prise en charge médicale, il n'y a aucun espoir d'auto-guérison: le chancre mou se propage aux tissus sains et affecte le système lymphatique, ce qui peut entraîner des conséquences tragiques.

