Expert médical de l'article
Nouvelles publications
Blocage présacré
Dernière revue: 03.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
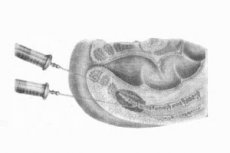
Le bloc présacré est une procédure d'anesthésie médicale utilisée en proctologie et en chirurgie. Examinons les indications de sa mise en œuvre, la technique et les complications.
Toute partie du système nerveux, exposée à certains facteurs, peut devenir une source permanente ou temporaire de troubles neurodystrophiques. L'irritation provoque une parabiose des nerfs de la zone affectée, ce qui complique la transmission des impulsions des récepteurs aux nerfs et inversement.
Avantages des blocages thérapeutiques:
- Possibilité d'utilisation multiple à des fins thérapeutiques.
- Risque minimal de complications (le médicament est administré localement, il pénètre donc dans la circulation sanguine générale en quantités minimes).
- Soulagement efficace et rapide de la douleur (l'administration locale d'anesthésique réduit ou élimine complètement l'inconfort).
Le blocage présacré ou pararectal est une méthode d'anesthésie locale, qui consiste à anesthésier la zone affectée. De ce fait, cette procédure est utilisée lors de nombreuses opérations et manipulations de l'anus, ainsi que pour les lésions du sacrum, du coccyx et du bassin.
Indications pour la procédure
L'indication principale du bloc présacré est le soulagement des douleurs intenses. Le but de la procédure est de soulager les douleurs aiguës du coccyx et du sacrum.
Cette technique repose sur le blocage temporaire des signaux nerveux dans une zone spécifique. L'anesthésique bloque les plexus nerveux hypogastrique et sacro-coccygien. Cette procédure permet d'éliminer rapidement les troubles physiques et psycho-émotionnels. [ 1 ]
Le bloc présacré est indiqué dans les conditions suivantes:
- Hémorroïdes aiguës.
- Fissures anales.
- Blessures sacrées.
- Prostatite.
- Priapisme.
- Cystalgie.
- Coccygodynie.
- Éjaculation précoce.
- Blessures aux membres, au bassin, au thorax.
- Colique néphrétique et hépatique.
- Pathologies obstétricales et gynécologiques.
L'effet analgésique du blocage est immédiat. L'anesthésique sature la muqueuse, bloque les terminaisons nerveuses environnantes et le foyer d'inflammation. La procédure réduit également la perméabilité des parois vasculaires, inhibe la croissance de la microflore pathogène, diminue la sensibilité aux allergènes et soulage les spasmes des muscles lisses. [ 2 ]
Préparation
Les anesthésiques locaux affectent l'état fonctionnel du nerf, perturbant son excitabilité et sa conductivité. Un processus réversible d'inhibition parabiotique se développe dans le nerf, empêchant le passage des impulsions.
Comme avant toute intervention médicale, avant de réaliser un bloc présacré, le patient subit une préparation spécifique. Elle consiste en un lavement nettoyant le jour de la manipulation. Si le bloc est réalisé en raison d'une douleur intense, aucune préparation n'est nécessaire. Le médecin interroge également le patient sur les éventuelles contre-indications à l'utilisation d'anesthésiques médicamenteux.
Technique blocage présacré
Le bloc présacré implique l’injection d’anesthésique dans la zone située devant le premier et le deuxième foramen sacré d’un côté ou des deux côtés.
La technique pour réaliser un bloc présacré comprend:
- Avant l’intervention, les antécédents d’allergie du patient doivent être clarifiés.
- Une stricte adhésion à la technique aseptique a été observée.
- Avant la ponction, une anesthésie intradermique est réalisée dans la zone où l’aiguille est insérée.
- Pour le blocage, on utilise de longues aiguilles de 10 à 20 cm et des seringues de 10 à 20 ml.
- L’aiguille est insérée lentement pour éviter d’endommager les nerfs et les vaisseaux sanguins.
- Après l’intervention, il est recommandé au patient de rester au lit pendant 1 à 2 heures.
L'intervention est réalisée au cabinet du médecin sur une chaise de proctologie/gynécologie ou sur un divan (la patiente est placée sur le côté, les genoux ramenés vers le ventre). [ 3 ]
Le blocage est réalisé à l'aide d'une longue aiguille, introduisant l'anesthésie à 2 cm latéralement et ventralement depuis le sommet du coccyx, en direction des premier et deuxième orifices sacrés. Le mouvement de l'aiguille est contrôlé avec un doigt à travers le rectum du patient. Environ 50 ml de solution de novocaïne à 0,5 % sont injectés avant le premier et le deuxième sacrum; la dose maximale est de 150 ml de solution à 0,5 %.
Blocage présacré de la novocaïne
La novocaïne est un anesthésique local. Ce médicament bloque les fibres et terminaisons nerveuses sensibles, produisant un effet anesthésiant. Son utilisation thérapeutique est variée. Son introduction et son absorption dans la circulation sanguine ont les effets suivants sur l'organisme:
- Réduit l’excitabilité des systèmes cholinergiques périphériques.
- Réduit la formation d'acétylcholine.
- Réduit les spasmes des muscles lisses.
- Réduit l’excitabilité du muscle cardiaque et des zones motrices du cortex cérébral.
- Les doses toxiques provoquent une excitation et une paralysie du système nerveux central.
Le bloc présacré à la novocaïne est prescrit pour réduire ou soulager complètement la douleur. Cette intervention est pratiquée pour diverses pathologies neurologiques, chirurgicales et traumatologiques.
Indications du blocage:
- Blessures aux membres.
- Blessures pelviennes et thoraciques.
- Gelure.
- Colique néphrétique et hépatique.
- Hémorroïdes aiguës.
- Blessures sacrées.
- Maladies obstétricales et gynécologiques et autres.
Une fois dans l'organisme, la novocaïne est rapidement hydrolysée pour former des substances pharmacologiquement actives: le diéthylaminoéthanol et l'acide para-aminobenzoïque. Son effet est rapide et de courte durée. Pour réduire son absorption et prolonger son effet, lors de l'anesthésie locale, on ajoute à la solution une solution de chlorhydrate d'adrénaline à 0,1 % (1 goutte pour 2 à 10 ml de novocaïne). [ 4 ]
Si le médicament est utilisé pour une anesthésie locale, sa quantité et sa concentration dépendent directement de la nature de l'intervention chirurgicale, du mode d'administration et du poids du patient. Cette procédure est déconseillée en cas de réaction allergique à la novocaïne, de péritonite, d'infections systémiques, de maladies terminales, de grossesse et chez les patients de moins de 18 ans.
Le blocage de la novocaïne exerce un effet complexe sur le système nerveux central et périphérique. De ce fait, le cortex cérébral est libéré des fortes impulsions douloureuses. L'irritation intense disparaît et la fonction réflexo-trophique du système nerveux est restaurée. Grâce au blocage, le trophisme tissulaire s'améliore et la maladie évolue favorablement. [ 5 ]
Contre-indications à la procédure
Les blocages pararectaux sont placés dans la zone adjacente à la source de la douleur, parfois même au niveau de la source elle-même. Malgré son effet analgésique efficace, cette procédure présente plusieurs contre-indications:
- Processus inflammatoires sur la peau dans la zone où l'anesthésique est administré.
- Intolérance individuelle au médicament/anesthésiques locaux.
- Effondrement, états terminaux.
- Pathologies associées à la destruction de la gaine des terminaisons nerveuses (myéline).
- Formation d'abcès tissulaire.
- Hypotension persistante, arythmie.
- Présence de néoplasmes inopérables.
- Saignement.
- Péritonite, septicémie.
L'intervention est réalisée en ambulatoire, c'est-à-dire dans des conditions de stérilité totale. Avant de procéder au blocage, le médecin vérifie si le patient présente les contre-indications mentionnées ci-dessus et évalue le risque de complications. [ 6 ]
Complications après la procédure
Le bloc thérapeutique pararectal est une intervention peu traumatisante présentant un risque minimal de complications. Dans la plupart des cas, des problèmes surviennent lorsque les règles d'asepsie et d'antisepsie, la technique de mise en œuvre et les réactions individuelles du patient sont violées.
On distingue les complications suivantes:
- Paraproctite sous-cutanée aux sites d'injection.
- Surdosage d'antiseptique local et son effet toxique sur l'organisme.
- Injection de la solution dans un vaisseau sanguin (risque de développer un effet toxique. Un test d'aspiration est indiqué pour éviter cela).
- Diverses réactions anaphylactiques.
- Infection des tissus profonds (infiltrats, abcès, phlegmons).
- Saignement.
Le risque de complications augmente considérablement lors de l'administration de solutions combinées. Afin de prévenir les réactions anaphylactiques, toxiques et autres, il est nécessaire de recueillir les antécédents allergiques et de prendre en compte la possibilité d'interactions entre différents médicaments.
Conséquences après l'intervention
Selon les statistiques médicales, les conséquences après un bloc présacré se développent extrêmement rarement, mais il faut se rappeler du risque de leur apparition.
Les conséquences post-procédurales sont divisées en deux groupes:
1. Local:
- Douleur intense.
- Gonflement.
- Ecchymoses.
- Nécrose tissulaire.
- Processus inflammatoires non spécifiques.
2. Généralités:
- Réactions allergiques (hypotension artérielle, gonflement, démangeaisons, éruption cutanée, insuffisance respiratoire).
- Toxique (maux de tête et vertiges, tachycardie, coma).
- Traumatique (sensibilité altérée, hématomes).
- Réactions inflammatoires.
Le blocage thérapeutique est une méthode très efficace pour soulager la douleur, mais seul le médecin traitant peut le prescrire et le pratiquer. Le médecin évalue l'état du patient, l'efficacité potentielle du blocage, présente la technique de mise en œuvre et les caractéristiques de l'état post-interventionnel. [ 7 ]
Soins après la procédure
Le bloc pararectal est réalisé en ambulatoire sous anesthésie. Si le patient se sent bien, il peut quitter l'hôpital et reprendre sa vie normale immédiatement après l'intervention.
Très rarement, les patients se plaignent de faiblesse générale, de vertiges et d'autres symptômes douloureux. Dans ce cas, le patient est hospitalisé jusqu'à ce que son état général s'améliore (cela ne prend pas plus d'une heure).
Si le bloc présacré a été réalisé dans le cadre d'une intervention chirurgicale, le patient peut nécessiter une surveillance plus longue et un traitement de soutien. Dans ce cas, le patient est informé que l'anesthésie locale agit pendant une heure à une heure et demie, après quoi des sensations douloureuses peuvent apparaître, qui disparaissent en quelques heures.
Avis
Selon de nombreuses études, le bloc présacré est une anesthésie locale efficace. De plus, l'intervention a un impact minimal sur l'organisme, contrairement à l'anesthésie générale. Autrement dit, la convalescence après le bloc est aisée et le risque de complications est minime.

