Expert médical de l'article
Nouvelles publications
Astrocytoma ng spinal cord
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
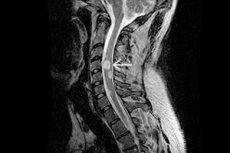
Si une tumeur maligne ou bénigne se développe à partir des astrocytes (cellules neurogliales étoilées), la tumeur est appelée astrocytome. La fonction principale des astrocytes est de réguler l'environnement chimique du cerveau et de former une barrière physiologique entre le système circulatoire et le système nerveux central. L'astrocytome de la moelle épinière est environ neuf fois moins fréquent que les tumeurs cérébrales et touche principalement les adultes. Dans la plupart des cas, les astrocytomes bénins deviennent malins, ce qui se produit chez environ 70 % des patients. [ 1 ]
Épidémiologie
L'astrocytome est la variante la plus fréquente du gliome, une tumeur des cellules gliales. En général, la pathologie peut se développer dans n'importe quelle partie du cerveau, ainsi que dans le cervelet et la moelle épinière. Chez l'enfant, le nerf optique est souvent touché.
Chez sept patients sur dix, l’astrocytome bénin devient malin.
Chez l'enfant, les tumeurs du cerveau ou de la moelle épinière constituent le deuxième type de tumeur maligne le plus fréquent après la leucémie. Rien qu'aux États-Unis, plus de 4 000 nouveaux cas de tumeurs du système nerveux central sont diagnostiqués chaque année. Environ 50 % des tumeurs cérébrales chez l'enfant sont des gliomes ou des astrocytomes. Ils se développent à partir des cellules gliales qui constituent le tissu cérébral accessoire. Les astrocytomes sont bénins ou malins et peuvent apparaître dans différentes parties de la moelle épinière.
Chez l'enfant, les astrocytomes sont beaucoup plus fréquents (près de 20 %), et chez l'adulte, la fréquence est environ une fois et demie plus élevée chez l'homme que chez la femme. On compte plus d'une douzaine de lésions tumorales cérébrales par astrocytome médullaire. [ 2 ]
Causes ng spinal cord astrocytomas
À ce jour, les causes exactes de la formation d'astrocytomes médullaires sont inconnues. Des théories évoquent une possible prédisposition héréditaire, une exposition à des virus oncogènes, des facteurs externes, des risques professionnels, etc.
L'apparition d'un astrocytome peut être due à des causes telles que:
- Exposition du corps aux radiations;
- Exposition sévère ou prolongée aux ultraviolets;
- Situation environnementale défavorable;
- Séjour prolongé à proximité de lignes à haute tension;
- Exposition aux produits chimiques, aux déchets dangereux (y compris les déchets nucléaires);
- Fumeur;
- Défauts génétiques;
- Consommation fréquente d’aliments contenant des composants cancérigènes et autres composants dangereux;
- Antécédents familiaux défavorables.
Un stress régulier et intense, ainsi qu'un déséquilibre psycho-émotionnel, jouent un rôle dans le développement de pathologies. Parmi les causes spécifiques figurent la maladie de Hippel-Lindau, le syndrome de Li-Fraumeni, la neurofibromatose héréditaire de type I et la sclérose tubéreuse de Bourneville.
Facteurs de risque
Le principal facteur pouvant déclencher le développement d'un astrocytome est une prédisposition génétique. D'autres facteurs potentiels incluent:
- Situation environnementale défavorable dans la région de résidence;
- Séjour régulier dans des conditions de risques professionnels, travail avec des produits chimiques (le formol et la nitrosamine sont considérés comme particulièrement dangereux);
- Maladies infectieuses virales - en particulier herpès-6, infection à cytomégalovirus, paliomavirus (SV40);
- Stress fréquent ou profond, états dépressifs, chocs psycho-émotionnels;
- Une baisse soudaine ou profonde de l’immunité;
- Changements liés à l’âge.
L’exposition aux radiations (y compris la radiothérapie) augmente le risque d’astrocytome.
Pathogénèse
Les astrocytes sont le type de structures gliales le plus connu. Ces cellules, en forme d'étoile, auraient pour fonction de débarrasser l'espace extracellulaire des ions et médiateurs « inutiles », ce qui contribue à éliminer les barrières chimiques qui entravent les mécanismes de liaison à la surface des neurones. Il est probable que les astrocytes contribuent également aux neurones en transportant le glucose vers les cellules les plus actives et en jouant un rôle dans la transmission de certaines impulsions nécessaires à la régulation normale du fonctionnement des synapses. Il a été démontré qu'après une lésion cérébrale, les astrocytes participent à sa réparation en absorbant les particules nécrotiques du neurone, ce qui pourrait affecter la non-prolifération des composants toxiques et prévenir l'intoxication.
Jusqu'à 5 % des astrocytomes sont associés à des pathologies congénitales à transmission autosomique dominante (par exemple, la neurofibromatose). Dans la grande majorité des cas, les astrocytomes primaires se développent sans cause évidente, c'est-à-dire de manière sporadique.
Une croissance diffuse avec invasion invasive des tissus environnants est typique des processus tumoraux de la moelle épinière. Le degré de malignité dépend de la rapidité d'évolution de l'astrocytome. Ainsi, les tumeurs particulièrement malignes apparaissent en quelques mois, tandis que les tumeurs bénignes et peu malignes peuvent se développer pendant des années sans révéler de symptomatologie spécifique. Dans certains cas, la pathologie peut être associée à des processus dysembryogénétiques (anomalies mineures du développement). [ 3 ]
Symptômes ng spinal cord astrocytomas
La symptomatologie de l'astrocytome médullaire est non spécifique et étendue, selon la taille de la tumeur et sa localisation. Les premiers signes n'apparaissent que lorsque la tumeur commence à comprimer les tissus et structures adjacents. Le plus souvent, les patients se plaignent de maux de tête (le plus souvent de type crise, pouvant aller jusqu'aux vomissements), de troubles digestifs et urinaires, et de troubles de la marche. L'évolution aiguë de la maladie est très rare: dans la plupart des cas, la gravité de la maladie s'aggrave progressivement. [ 4 ]
Aux premiers stades de développement, l'astrocytome est presque toujours caché, sans symptômes distincts. Le tableau pathologique n'apparaît qu'à partir du stade de développement tumoral actif. Les signes suivants sont observés:
- Douleurs intenses à la tête, allant parfois jusqu’aux vomissements (les vomissements apportent un soulagement);
- Augmentation de la température corporelle dans la zone de la lésion (jusqu'à 38,5°C en moyenne);
- Modifications de la sensibilité à la douleur, paresthésies;
- L'apparition de douleurs dans la zone de la partie affectée de la moelle épinière;
- Faiblesse des muscles des membres, engourdissement, paralysie des jambes;
- Détérioration et perte de fonction des organes internes (le plus souvent des organes pelviens).
Étapes
La séquence de développement de l'astrocytome, comme toutes les tumeurs intramédullaires de la moelle épinière, suit trois étapes:
- Stade segmentaire;
- Lésion transversale complète de la moelle épinière;
- Le stade de la douleur radiculaire.
Le stade segmentaire est associé à la survenue de troubles segmentaires dissociés de sensibilité superficielle selon le niveau de localisation du néoplasme.
Une lésion transverse complète de la moelle épinière débute dès que le processus tumoral se développe dans la substance blanche. Les troubles sensoriels segmentaires sont remplacés par des troubles de la conduction, des modifications motrices et trophiques apparaissent et la fonctionnalité des organes pelviens est affectée.
Le stade de la douleur radiculaire débute dès que le processus tumoral dépasse les limites rachidiennes. La néoplasie affectant les terminaisons nerveuses, un syndrome de douleur radiculaire apparaît. [ 5 ]
Formes
L'astrocytome se développe à partir de la zone astrocytaire de la glie et est représenté par les cellules astrocytaires. Outre la moelle épinière, la tumeur peut se localiser dans les grands hémisphères cérébraux, le cervelet et le tronc cérébral.
Distinguer l'astrocytome à faible et à forte malignité:
- Faible malignité - Grade I-II;
- Malignité élevée - Grade III-IV.
Selon la présence du défaut IDH 1-2, on distingue les astrocytomes mutationnels et non mutationnels. En l'absence de mutation, on parle de « type sauvage » ou de « type sauvage ».
Liste des processus tumoraux par degrés de malignité:
- Les stades I-II sont représentés par l'astrocytome pilocytique piloïde et l'astrocytome diffus de bas stade. Ces néoplasmes se caractérisent par un développement retardé, débutant dès le plus jeune âge.
- Les grades III-IV sont représentés par l'astrocytome anaplasique et le glioblastome multiforme. Ces néoplasmes se développent rapidement et se propagent rapidement aux structures voisines.
On parle de variation classique d'astrocytome piloïde si l'IRM révèle une tumeur hypodense en mode T1 et hyperdense en mode T2, qui, dans la plupart des cas, accumule bien et complètement le produit de contraste. Parfois, elle peut contenir une composante kystique.
L'astrocytome piloïde de la moelle épinière est plus fréquent chez les enfants et les jeunes adultes.
L'astrocytome diffus de la moelle épinière appartient aux gliomes de faible malignité, au même titre que le xanthoastrocytome pléomorphe, l'oligodendrogliome et l'oligoastrocytome. Il s'agit d'une catégorie de néoplasies hétérogène sur les plans morphologique, diagnostique et clinique. Les critères de classification ont un impact significatif sur les stratégies thérapeutiques et déterminent l'évolution et le pronostic de la pathologie. [ 6 ]
Complications et conséquences
Les tumeurs intramédullaires, dont l'astrocytome, sont rares, ne représentant que 2 % de l'ensemble des tumeurs du système nerveux central. De nombreuses tumeurs de cette catégorie sont bénignes, mais même dans ce cas, l'ablation complète de la tumeur est obligatoire. La radiothérapie est alors inappropriée, car ces astrocytomes sont radiosensibles et endommagent la moelle épinière en raison d'une exposition accrue aux radiations. Néanmoins, ce traitement est toujours utilisé en cas d'utilisation de techniques combinées. Par exemple, la radiothérapie est associée à la chimiothérapie, à l'hyperthermie ou à d'autres méthodes disponibles.
L'astrocytome de la moelle épinière débute le plus souvent par l'apparition d'un syndrome douloureux dans la zone affectée. On observe ensuite des modifications de la sensibilité et un affaiblissement des muscles des membres. Une croissance tumorale diffuse avec infiltration du tissu nerveux normal est possible. En l'absence de traitement dans la zone concernée, la moelle épinière est complètement atteinte, ce qui entraîne des troubles fonctionnels des organes situés au niveau et en dessous de la zone pathologique.
Il existe également des données sur la survenue de complications après l'ablation d'un astrocytome. Lors de l'intervention, le chirurgien décompresse la moelle épinière, retire complètement la tumeur et met tout en œuvre pour prévenir l'apparition d'une défaillance neurologique. Cependant, l'intervention n'est pas toujours réalisée sans heurts: de nombreuses tumeurs sont fortement disséminées dans les tissus environnants ou situées dans des zones difficiles d'accès. Cela entraîne un risque de complications peropératoires et postopératoires. Ainsi, les patients peuvent présenter une aggravation ou l'apparition de nouveaux troubles sensitivo-moteurs, ainsi qu'une tétraparésie ou une tétraplégie. Voici la liste des complications les plus fréquentes de l'astrocytome:
- Troubles neurologiques;
- Œdème spinal;
- Complications infectieuses postopératoires, méningite purulente, myélite, méningo-encéphalite);
- Liquorrhée postopératoire;
- Hématomes du canal rachidien;
- Formation de kystes du liquide amniotique (pseudo-myéloradiculocèle);
- Embolies gazeuses, thromboembolies;
- Complications septiques et trophiques;
- Parésie intestinale;
- Implications orthopédiques, cyphose, scoliose, instabilité fonctionnelle.
Selon les observations, la majorité des complications sont apparues au stade postopératoire précoce (environ 30 %), et chez la grande majorité des patients (plus de 90 %), ces complications ont été qualifiées de légères. Des complications graves, entraînant le décès du patient, n'ont été observées que dans 1 % des cas.
Un astrocytome peut-il réapparaître ou métastaser après son ablation? Théoriquement, la récidive du néoplasme peut survenir n'importe où dans la moelle épinière, mais il n'existe aucune donnée statistique à ce sujet. Des métastases médullaires sont possibles dans l'astrocytome piloïde cérébral, le cancer du poumon, etc. Il est important de noter que l'astrocytome médullaire de premier degré ne donne généralement pas de métastases. Cependant, à partir du deuxième degré, le néoplasme est déjà capable de métastaser. Aux degrés III-IV de la maladie, des métastases sont presque toujours présentes: ces tumeurs se développent rapidement et nécessitent un traitement urgent et actif. [ 7 ]
Diagnostics ng spinal cord astrocytomas
En cas de suspicion d'astrocytome, les examens diagnostiques sont réalisés dans des établissements neurologiques ou neurochirurgicaux. L'état général du patient, l'intensité de la douleur et son état neurologique et orthopédique sont d'abord évalués.
Le diagnostic de laboratoire est non spécifique. Des analyses d'urine et de sang, une biochimie sanguine avec dosage de la glycémie, des protéines totales, de la bilirubine et de l'albumine, de la créatinine et de l'urée, de l'aspartate aminotransférase, de l'alanine aminotransférase, de la lactate déshydrogénase et de la phosphatase alcaline sont prescrites. L'examen des marqueurs, la composition micro-élémentaire du sang et un coagulogramme complet sont également requis.
Le diagnostic instrumental de premier recours en cas d'astrocytome doit être réalisé par imagerie par résonance magnétique (IRM) de la partie correspondante de la colonne vertébrale, avec ou sans injection de produit de contraste. Si nécessaire, la zone d'examen peut être étendue jusqu'au neuro-axe.
L'IRM est réalisée avec un champ magnétique recommandé de 1,5 à 3 Tesla. Sur l'image obtenue, les astrocytomes sont le plus souvent localisés de manière excentrique, présentent parfois une composante exophytique et n'accumulent pas le produit de contraste, ou présentent une accumulation hétérogène, ou une seule zone d'accumulation. [ 8 ]
Chez les patients nécessitant une clarification du diagnostic d'astrocytome de la moelle épinière, une étude de perfusion CT est également réalisée dans le cadre du diagnostic différentiel.
Diagnostic différentiel
Un diagnostic différentiel entre processus tumoraux et non tumoraux est recommandé. La tomodensitométrie de perfusion devient une procédure cruciale pour identifier les tumeurs intramédullaires de la moelle épinière. Cette méthode évalue la vitesse du flux sanguin dans les tissus rachidiens, ce qui permet de différencier une tumeur cérébrospinale d'une pathologie démyélinisante. L'examen est également indiqué pour différencier le gliome, l'épendymome et l'hémangioblastome.
Si l'IRM révèle une hyperperfusion intense au niveau du foyer pathologique, un hémangioblastome intramédullaire est diagnostiqué. Il est recommandé de réaliser une IRM ou une angioscanner complémentaire afin de clarifier l'anatomie vasculaire de la tumeur.
De plus, le diagnostic différentiel doit viser à exclure les pathologies les plus similaires de la moelle épinière - en particulier, on peut parler de myélopathie discogène, de syringomyélie, de myélite, d'anévrisme artérioveineux, de myélose funiculaire, de sclérose latérale amyotrophique, de tuberculome, d'échinococcose et de cysticercose, de foyers de syphilis tertiaire, d'hématomyélie, de troubles circulatoires dans les vaisseaux céphalorachidiens.
Qui contacter?
Traitement ng spinal cord astrocytomas
La principale méthode de traitement de l'astrocytome est son ablation chirurgicale. L'intervention est programmée après examen diagnostique complet. Le choix de la stratégie thérapeutique tient compte du type et de la localisation de la tumeur, de sa prévalence et de son agressivité, ainsi que de l'âge du patient. Par exemple, la radiothérapie est rarement utilisée en pédiatrie en raison du risque élevé d'effets secondaires. [ 9 ]
Certains des traitements les plus courants comprennent les suivants:
- Intervention chirurgicale: permet d'éliminer le plus de cellules tumorales possible. La chirurgie peut être utilisée seule pour l'astrocytome du premier degré, mais pour les tumeurs présentant d'autres degrés de malignité, elle est associée à d'autres procédures thérapeutiques.
- Chimiothérapie: elle peut être utilisée en complément de la chirurgie ou comme traitement principal. Chez les nourrissons, la chimiothérapie remplace temporairement la radiothérapie jusqu'à ce que l'enfant grandisse. Elle peut inclure des médicaments tels que le carboplatine, la vincristine, la vinblastine, la thioguanine, la procarbazine et la lomustine. Cependant, la chimiothérapie seule ne guérit pas, même un astrocytome malin de la moelle épinière. Une intervention chirurgicale est également envisagée.
- La radiothérapie est un complément standard à la chirurgie conçu pour détruire les structures tumorales restantes.
- Le traitement ciblé consiste à utiliser des médicaments qui bloquent le développement et la propagation des cellules malignes en agissant sur des molécules spécifiques impliquées dans la croissance du néoplasme. L'essence de la thérapie ciblée réside dans l'attaque ciblée des cellules de l'astrocytome, ce qui fragilise et affaiblit la tumeur. Contrairement à la chimiothérapie, la thérapie ciblée est sélective et agit uniquement sur les cellules malignes sans endommager les structures saines.
- Des inhibiteurs tels que le vémurafénib et le dabrafénib sont utilisés pour les néoplasmes présentant une modification du gène BRAF V600.
- Dans les cas de fusion ou de duplication BRAF ou d'astrocytomes de faible malignité, des inhibiteurs de MEK tels que le sélumétinib ou le trametinib peuvent être utilisés.
- Dans les astrocytomes de faible malignité, le sirolimus et l'évérolimus peuvent avoir un effet suffisant.
- L'immunothérapie consiste à utiliser votre propre système immunitaire pour reconnaître les cellules tumorales et les attaquer. Les médicaments de choix sont les inhibiteurs de points de contrôle. Ils bloquent les signaux des structures malignes, créant ainsi une défense contre l'action immunitaire.
Des anticonvulsivants et des stéroïdes sont utilisés comme traitement symptomatique. Si nécessaire, des consultations auprès d'un endocrinologue, d'un ophtalmologue, d'un spécialiste en réadaptation et d'un psychologue sont prescrites.
Le traitement postopératoire peut inclure des médicaments tels que ceux-ci:
- Un cycle de chimioradiothérapie selon le programme approprié à l'accélérateur linéaire (dose focale unique radicale 2 Gy, dose focale totale 60 Gy).
- Mustofaran (fotémustine) 208 mg une fois tous les 7 jours. La solution préparée doit être protégée de la lumière et immédiatement après sa préparation, placée dans un récipient opaque. Ce médicament est déconseillé aux enfants et aux femmes enceintes. Les paramètres hématologiques doivent être surveillés pendant le traitement.
- Témozolamide 100-250 mg selon le schéma posologique personnalisé. Ne pas ouvrir les gélules. Utiliser avec précaution en évitant le contact du médicament avec la peau. Prendre à jeun et boire un verre d'eau. En cas de vomissements après la prise, cesser la prise le jour même. Chez l'enfant, le témozolamide est prescrit à partir de 3 ans.
- Bévacizumab 5-15 mg/kg une fois tous les 14 à 21 jours, à long terme. Effets secondaires possibles: hémorragies gastro-intestinales et pulmonaires, thromboembolie artérielle, arythmies, thrombose, hypertension.
Tous les 3 à 6 mois, une IRM diagnostique avec contraste est réalisée, après quoi le traitement est ajusté selon les indications.
Traitement de physiothérapie
La possibilité de recourir à la kinésithérapie chez les patients atteints d'astrocytome médullaire est souvent remise en question. Traditionnellement, cette thérapie est considérée comme une contre-indication, mais ce n'est pas toujours le cas. Actuellement, les spécialistes disposent des informations suivantes:
- L'électrophorèse médicamenteuse peut être utilisée pour les processus tumoraux, y compris l'astrocytome de la moelle épinière, si nécessaire.
- L'utilisation de courants pulsés – tels que l'électrosommeil, l'anesthésie électrique, la thérapie diadynamique, la thérapie par modulation sinusale et les courants fluctuants – n'a aucun effet sur la croissance néoplasique ni sur la propagation des métastases. De plus, les courants pulsés sont indiqués pour l'élimination des œdèmes.
- L'application de champs magnétiques a un effet ralentissant sur la croissance tumorale et possède certaines propriétés antiblastiques.
- L'échographie n'est pas contre-indiquée chez les patients atteints d'astrocytome.
- Les rayons électromagnétiques de la gamme EHF améliorent les performances du traitement principal (chirurgie, chimiothérapie et radiothérapie), soutiennent l'hématopoïèse et les défenses immunitaires, réduisent la douleur.
Les procédures telles que l'irradiation ultraviolette, la thérapie au laser, la thermothérapie et les bains thérapeutiques (radon, térébenthine, sulfure d'hydrogène, silice), le massage et la thérapie manuelle sont interdits dans l'astrocytome de la moelle épinière.
Après une intervention chirurgicale, il est recommandé d'orienter les patients vers un sanatorium et de suivre un traitement de réadaptation dans un délai d'environ un an. L'utilisation de l'hirudothérapie dans le traitement de l'astrocytome n'a pas été étudiée.
Traitement à base de plantes
La phytothérapie ne peut remplacer le traitement principal chez les patients atteints de cancer. Cependant, les plantes médicinales sont utilisées avec succès pour stimuler les défenses immunitaires et soulager la douleur. Une utilisation judicieuse des plantes contribue à améliorer la qualité de vie des patients atteints d'astrocytome médullaire.
De nombreuses plantes contiennent des substances antitumorales spécifiques. De plus, les produits végétaux offrent une protection supplémentaire contre le cancer en maintenant un équilibre acido-basique normal dans l'organisme.
Les plantes sont utilisées séchées ou fraîches. Elles servent à préparer des extraits, des décoctions, des infusions et des teintures. Parmi les plantes les plus populaires pouvant améliorer l'état des patients atteints d'astrocytome, on trouve les suivantes:
- L'ortie est une plante bien connue qui peut améliorer la fonction hépatique, normaliser la glycémie, éliminer les gonflements, détruire les bactéries et stopper la croissance des cellules tumorales. Les experts recommandent de préparer une infusion d'ortie et de l'utiliser 3 à 4 fois par jour. Contre-indication: tendance à la thrombose.
- La cannelle (à ne pas confondre avec la casse) est une épice populaire qui contient de nombreux composants bénéfiques, dont le carvacrol et la coumarine. Pour obtenir un effet anticancéreux, il est conseillé de consommer quotidiennement ½ cuillère à café de cannelle en poudre.
- La racine de gingembre est une épice médicinale contenant des antioxydants naturels qui lui confèrent une forte activité antitumorale. Le gingembre peut être ajouté aux boissons, aux entrées et aux plats principaux, ainsi qu'aux desserts. Cependant, le thé au gingembre, à boire 3 à 4 fois par jour, est considéré comme le principal remède thérapeutique.
- L'origan est une plante aromatique réputée au goût particulier. Il contient des acides phénoliques et des flavonoïdes actifs, ainsi que de la quercitine, qui limite la croissance des cellules malignes. Broyée, l'origan peut être infusé et ajouté aux plats de viande, de poisson, aux salades et aux ragoûts.
Les médecins mettent en garde: il ne faut pas s'attendre à des miracles avec le traitement à base de plantes de l'astrocytome médullaire. La phytothérapie n'est utilisée qu'en complément, en association avec des méthodes conservatrices et chirurgicales.
Traitement chirurgical
La radiochirurgie est la méthode optimale pour éliminer les astrocytomes médullaires. La chirurgie sans contact est efficace pour traiter des tumeurs de localisation et de distribution variées et constitue une bonne alternative à la chirurgie conventionnelle. L'utilisation du Cyberknife permet d'administrer des doses ionisantes de rayons ionisants destructeurs de structures malignes dans les tissus. Les tissus sains environnants ne sont pas affectés.
Au stade préparatoire, le patient subit un scanner et une IRM diagnostiques, permettant d'obtenir un modèle tridimensionnel numérique de la localisation mutuelle du néoplasme et des tissus sains inchangés. Le spécialiste établit ensuite un schéma d'intervention radiochirurgicale, déterminant la dose d'irradiation à appliquer à l'astrocytome pour bloquer toutes les réactions biologiques.
En moyenne, la radiothérapie se décompose en 2 à 3 étapes (fractions).
La chirurgie consiste à retirer la plus grande partie possible de la tumeur. Les tumeurs de deuxième degré et plus sont traitées par chirurgie, associée à une chimiothérapie et une radiothérapie. Une approche globale vise à prévenir la propagation de la tumeur.
Dans chaque cas, le degré d'intervention chirurgicale est déterminé par les caractéristiques immédiates de l'astrocytome médullaire. Les stratégies thérapeutiques sont élaborées par plusieurs spécialistes simultanément: neurochirurgien, radio-oncologue, physicien médical, oncologue-chimithérapeute.
La prévention
Adopter un mode de vie sain contribue à préserver la santé de la moelle épinière et à renforcer l'organisme dans son ensemble. Les critères importants pour la prévention de l'astrocytome sont les suivants:
- Une alimentation saine et complète avec des produits de qualité;
- Activité physique adéquate, promenades régulières au grand air;
- Périodes de repos et de sommeil adéquates;
- Développement de la résistance au stress, application de diverses techniques pour soulager le stress.
Il est important de consulter régulièrement un médecin généraliste, notamment pour les patients atteints de pathologies chroniques et ceux ayant subi un cancer et une radiothérapie ou une chimiothérapie systémique.
Parmi d’autres recommandations:
- Ajoutez plus d’aliments végétaux (en particulier des légumes et des légumes verts) et moins d’aliments synthétiques et de fast-foods à votre alimentation;
- Ajoutez le moins de graisses animales possible à vos repas et il est conseillé d’éliminer complètement les margarines;
- Contrôlez votre poids corporel, restez physiquement actif;
- Arrêtez de fumer et de boire des boissons alcoolisées fortes;
- Ne surchargez pas votre dos, dosez et répartissez correctement la charge.
Un mode de vie sain ainsi que des consultations et des contrôles réguliers avec votre médecin généraliste sont essentiels pour maintenir votre corps fonctionnel pendant des années.
Prévoir
L'astrocytome est un type de processus tumoral dont le pronostic est défavorable. Cette pathologie peut survenir à tout âge, y compris chez l'enfant. Le traitement est obligatoire, quels que soient le degré de malignité et la dissémination anatomique. Le choix de la stratégie thérapeutique est effectué après l'examen diagnostique. Un traitement chirurgical, une radiothérapie, une chimiothérapie peuvent être recommandés. Il est souvent nécessaire d'associer plusieurs méthodes thérapeutiques simultanément.
Si la maladie est initialement bénigne, le traitement conduit dans 70 % des cas à une guérison complète et à la disparition des symptômes neurologiques. La période de convalescence dure de quelques mois à deux ans. Dans les cas plus complexes, l'issue de la maladie est l'invalidité: perte de la capacité de travail, avec incapacité à restaurer complètement les fonctions de l'organisme. Le nombre d'issues fatales après ablation chirurgicale d'une tumeur est estimé à environ 1,5 %. [ 10 ] L'absence de traitement et la malignité indiquent un pronostic défavorable. L'astrocytome médullaire négligé, associé à l'inopportunité ou à l'impossibilité d'une intervention chirurgicale, est traité par des techniques palliatives.

