Expert médical de l'article
Nouvelles publications
Deforming osteoarthritis ng joint ng tuhod
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
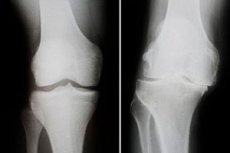
L'arthrose déformante du genou est un processus dystrophique croissant, accompagné de modifications osseuses, de lésions cartilagineuses et d'une dégénérescence ostéo-tendineuse. Cette pathologie se caractérise par des douleurs, des troubles fonctionnels du genou et une courbure marquée. Le traitement de la maladie est complexe et complexe, parfois chirurgical, impliquant la pose d'une endoprothèse articulaire. Parmi les complications les plus fréquentes figurent l'ankylose et l'instabilité progressive du genou. [ 1 ], [ 2 ]
Épidémiologie
L'arthrose déformante du genou est diagnostiquée chez une personne sur dix âgée de 55 ans et plus. Parallèlement, une personne sur quatre atteinte de cette maladie devient ultérieurement invalide.
Environ 80 % des patients indiquent une diminution de leur qualité de vie à un degré plus ou moins élevé.
La durée de fonctionnement normal des types modernes d'endoprothèses une décennie après une intervention chirurgicale peut atteindre 99 %, après quinze ans - jusqu'à 95 %, après vingt ans - jusqu'à 90 %.
Selon certains rapports, l’arthrose déformante de l’articulation du genou touche plus souvent les femmes, bien que cette information n’ait pas été officiellement confirmée. [ 3 ]
Causes ng tuhod osteoarthritis
La forme primaire d'arthrose déformante est associée à l'usure du tissu cartilagineux, conséquence des changements naturels liés à l'âge. D'autres facteurs déclenchants peuvent être:
- Surpoids corporel;
- Traumatismes, fractures.
La forme secondaire de la maladie est due à:
- Activités sportives excessives au niveau du genou;
- Activité physique générale excessive;
- Lésions traumatiques du cartilage et de l’appareil ligamentaire, fractures osseuses;
- Processus infectieux-inflammatoires chroniques qui affectent négativement l’hémostase;
- Troubles métaboliques;
- Perturbation endocrinienne;
- Hypodynamie, déficits trophiques;
- Obésité;
- Prédisposition héréditaire (faiblesse congénitale des structures articulaires);
- Varices, autres pathologies vasculaires des membres inférieurs;
- Lésion du ménisque;
- Maladies auto-immunes;
- Pathologies affectant négativement l’innervation des membres inférieurs (traumatismes crâniens ou médullaires);
- Maladies héréditaires du tissu conjonctif.
L'arthrose déformante secondaire est souvent diagnostiquée chez les athlètes professionnels, en particulier les coureurs, les skieurs, les patineurs et les cyclistes. [ 4 ]
Facteurs de risque
- Chez de nombreux patients, une arthrose déformante du genou se développe après un traumatisme (surtout répété). Les lésions traumatiques provoquantes sont des lésions du ménisque, des hémorragies, des fissures et des fractures, ainsi que des luxations du genou.
- Un facteur provoquant similaire et assez courant est celui des microtraumatismes répétés du genou, par exemple lors d'entraînements sportifs, de travaux « debout » constants, etc.
- L'excès de poids entraîne une augmentation de la charge axiale et une destruction progressive de l'articulation du genou.
- Les pathologies inflammatoires telles que la polyarthrite goutteuse et rhumatoïde, le psoriasis et la spondylarthrite entraînent souvent le développement de troubles intra-articulaires dégénératifs-dystrophiques.
- Les troubles endocriniens, les fluctuations brutales ou prononcées de l'équilibre hormonal et les troubles métaboliques sont d'autres facteurs fréquents de développement de l'arthrose déformante. De tels dysfonctionnements affectent négativement le processus de réparation de l'articulation du genou et aggravent les modifications pathologiques.
Pathogénèse
L'arthrose déformante du genou est une pathologie fréquente qui s'accompagne d'un dysfonctionnement des processus de régénération des structures articulaires. Ce dysfonctionnement entraîne un vieillissement précoce du cartilage, son affaiblissement et son amincissement. Des signes d'ostéosclérose de l'os sous-chondral sont détectés, ainsi que la formation de kystes et d'excroissances ostéophytiques.
L'arthrose déformante primaire du genou affecte initialement le tissu cartilagineux normal qui présente une tendance innée à une adaptation fonctionnelle réduite.
L'arthrose déformante secondaire survient suite à des anomalies cartilagineuses déjà présentes. La cause principale de ce développement peut être un traumatisme, des modifications inflammatoires des tissus osseux et articulaires, des processus nécrotiques aseptiques osseux, des troubles métaboliques et un déséquilibre hormonal.
Le développement de l'arthrose déformante débute par des modifications du cartilage du genou, responsable du glissement des surfaces osseuses et articulaires. Les troubles trophiques et la perte d'élasticité entraînent des modifications dystrophiques du tissu cartilagineux, son amincissement et sa résorption. Il en résulte une exposition progressive des tissus osseux et articulaires, une altération du glissement, un rétrécissement des espaces articulaires et une perturbation de la biomécanique normale de l'articulation. La gaine synoviale manque de nutrition et est soumise à une irritation constante, ce qui entraîne l'apparition d'une synovite compensatrice. À mesure que l'espace articulaire se rétrécit, l'articulation perd du volume, la paroi postérieure de la bourse articulaire se bombe en raison de l'accumulation de liquide, ce qui entraîne la formation d'un kyste de Becker. De plus, le tissu synovial fragile est remplacé par du tissu conjonctif grossier, et l'articulation elle-même se courbe. On observe une prolifération des structures osseuses périarticulaires, la formation d'excroissances marginales, une altération de la circulation sanguine dans l'articulation et une accumulation de produits métaboliques sous-oxydés. En conséquence, le système sensoriel périphérique est affecté et des douleurs intenses et persistantes apparaissent. La déformation croissante perturbe la fonction des muscles concernés, provoquant des spasmes et des troubles hypotrophiques, ainsi qu'une boiterie. L'articulation du genou présente des limitations motrices, pouvant aller jusqu'à la raideur et l'ankylose (immobilité complète du genou).
Symptômes ng tuhod osteoarthritis
Tout type d'arthrose déformante se caractérise par l'apparition de douleurs au niveau de l'articulation du genou. Le syndrome douloureux se manifeste par une charge articulaire et est significativement soulagé sans elle (par exemple, pendant le repos nocturne). La douleur est causée par la formation de microfissures dans l'os trabéculaire, une stase veineuse, une augmentation de la pression intra-articulaire, l'effet irritant et dommageable des excroissances marginales sur les structures adjacentes et un spasme des muscles du genou.
Les premiers signes douloureux sont initialement de courte durée. Ils sont associés à un gonflement des tissus, à une accumulation de liquide dans la cavité articulaire et au développement d'une réaction inflammatoire de la membrane synoviale. Ces sensations douloureuses de courte durée surviennent périodiquement, lors d'une activité motrice, et se manifestent par un pincement du cartilage endommagé entre les surfaces articulaires.
Un signe caractéristique de l'arthrose déformante est l'apparition de craquements dans l'articulation du genou lors de ses mouvements. Parmi les autres symptômes:
- Limitation de la mobilité, incapacité à effectuer des mouvements de flexion et d’extension;
- Augmentation de la douleur lors de marches prolongées et de montées d’escaliers;
- Clics et craquements dans l'articulation du genou;
- Raideur du mouvement;
- Diminution de l’espace articulaire;
- L'apparition et la croissance des excroissances ostéophytes;
- Spasme des muscles périarticulaires;
- Distorsion articulaire persistante due à des processus dégénératifs dans les structures sous-chondrales.
Outre les genoux, la maladie peut affecter les articulations de la hanche, de la colonne vertébrale et des doigts. L'arthrose déformante du genou peut être associée à d'autres pathologies. On parle alors de polyarthrose généralisée, caractérisée par de nombreuses modifications, notamment l'ostéochondrose, la spondylose, la périarthrite, la tendovaginite, etc. [ 5 ]
Formes
Selon le tableau clinique et radiologique, la maladie est divisée en les types suivants:
- L'arthrose déformante du genou du premier degré se caractérise par une diminution modérée de la motricité, un léger rétrécissement implicite de l'espace articulaire et l'apparition d'excroissances marginales rudimentaires. Le patient peut se plaindre d'une gêne et d'une sensation de lourdeur à l'intérieur du genou, qui apparaissent ou s'aggravent après l'effort.
- L'arthrose déformante du genou du 2e degré s'accompagne d'une limitation de la mobilité, de l'apparition de craquements articulaires lors de l'activité motrice, d'une légère atrophie musculaire, d'un rétrécissement marqué de l'espace articulaire, d'importantes formations ostéophytiques et de modifications osseuses ostéosclérotiques sous-chondrales. La douleur est assez intense, mais tend à s'atténuer au repos.
- L'arthrose déformante du genou du 3e degré se manifeste par une déformation articulaire prononcée, une limitation motrice sévère, la disparition de l'espace articulaire, une courbure osseuse prononcée, l'apparition d'excroissances marginales massives, de formations kystiques sous-chondrales et de fragments tissulaires. La douleur est presque toujours présente, même au calme.
Certains auteurs distinguent également le degré « zéro » d'arthrose, caractérisé par l'absence de signes radiologiques de pathologie.
Complications et conséquences
L'arthrose déformante prolongée et progressive de l'articulation du genou est souvent compliquée par de telles pathologies:
- Synovite réactive secondaire - inflammation de la membrane synoviale, qui s'accompagne d'une accumulation de liquide articulaire;
- Hémarthrose spontanée - hémorragie dans la cavité de l'articulation du genou;
- Ankylose - immobilité du genou due à une fusion osseuse, cartilagineuse ou fibreuse;
- Ostéonécrose - nécrose osseuse focale;
- Subluxation externe de la rotule (chondromalacie et instabilité de la rotule).
Les patients doivent comprendre que l'arthrose déformante ne se limite pas à une douleur au genou. En réalité, la maladie est complexe et peut entraîner une invalidité à long terme. En l'absence de traitement, la plupart des patients présenteront les symptômes suivants:
- Courbure de la jambe affectée, raccourcissement;
- Perte de la capacité à effectuer des mouvements de flexion et d’extension;
- Propagation du processus pathologique à d’autres parties du système musculo-squelettique (articulations de la hanche et de la cheville, colonne vertébrale);
- Invalidité;
- Douleur constante dans la région du genou (jour et nuit).
Pour éviter une aggravation du problème, il est nécessaire de consulter un médecin à temps et de respecter tous ses rendez-vous. Au début de la pathologie, dans la plupart des cas, le processus peut être maîtrisé.
Diagnostics ng tuhod osteoarthritis
Les médecins de famille et les traumatologues orthopédistes interviennent dans le diagnostic et le traitement de l'arthrose déformante. Lors de l'examen et de l'interrogatoire, le spécialiste identifie les symptômes typiques du processus dégénératif-dystrophique: douleurs palpatoires, limitation motrice, crépitation, distorsion, présence d'épanchement intra-articulaire.
Le diagnostic instrumental repose généralement sur un examen radiologique de l'articulation du genou. Les signes radiologiques les plus fréquents d'arthrose déformante sont un rétrécissement de l'espace articulaire, la présence d'excroissances marginales et une sclérose sous-chondrale. Une tomodensitométrie peut être recommandée si nécessaire.
Le diagnostic échographique permet de détecter l'amincissement du cartilage, les troubles de l'appareil ligamento-musculaire, des tissus périarticulaires et des ménisques, ainsi que le liquide intra-articulaire inflammatoire.
L'imagerie par résonance magnétique est particulièrement précieuse en termes de diagnostic, car elle permet de détecter les modifications du cartilage, du ménisque, de la synovie et des ligaments osseux, de différencier l'arthrose déformante de l'arthrite, des tumeurs et des traumatismes du genou.
Une ponction diagnostique et une arthroscopie de l'articulation du genou sont souvent nécessaires.
Les tests comprennent des analyses sanguines générales et biochimiques, ainsi qu’une analyse du liquide synovial obtenu lors de la ponction.
Diagnostics de laboratoire recommandés:
- Analyse sanguine clinique générale (formule leucocytaire, vitesse de sédimentation érythrocytaire, avec microscopie du frottis sanguin);
- Protéine C-réactive (un indicateur de lésions tissulaires inflammatoires, nécrotiques ou traumatiques);
- Liquide synovial pour la présence de cristaux dans le frottis;
- Chlamydia, gonocoque dans le liquide synovial.
Diagnostic différentiel
Tous les cas d'arthrose déformante du genou doivent être différenciés d'autres maladies présentant un tableau clinique similaire. Il est donc impératif de réaliser un bilan sanguin clinique et biochimique, ainsi que de déterminer l'indice de protéine C-réactive.
De plus, le médecin peut orienter le patient vers un test du liquide synovial pour détecter des cristaux et une infection.
Le diagnostic différentiel est posé avec les maladies suivantes:
- Polyarthrite rhumatoïde;
- Goutte;
- Arthrite à Chlamydia, arthrite gonorrhéique, arthrite psoriasique;
- Spondylarthropathie (arthrite réactionnelle, maladie de Bechterew, etc.).
Qui contacter?
Traitement ng tuhod osteoarthritis
Le traitement de l'arthrose déformante se déroule progressivement et de manière globale. Il est essentiel de soulager la douleur. Pour ce faire, le patient se voit prescrire des anti-inflammatoires non stéroïdiens et des analgésiques. Le choix du médicament dépend de l'intensité de la douleur et de la présence de pathologies concomitantes.
Une fois la douleur éliminée, le médecin procède à la guérison éventuelle de l'articulation du genou affectée par le biais de médicaments et de physiothérapie. [ 6 ]
Le traitement de physiothérapie peut inclure des techniques telles que:
- La thérapie TR (diathermie de contact ciblée) consiste à transporter l'énergie radiofréquence vers la zone tissulaire ciblée à l'aide d'un applicateur spécial. La procédure peut être réalisée selon différents modes, selon la profondeur des tissus affectés. Cette méthode permet d'éliminer les gonflements, de stimuler la circulation lymphatique, de normaliser la température au niveau du foyer pathologique, d'améliorer la trophicité et de réduire les spasmes musculaires, contribuant ainsi à une guérison accélérée.
- Stimulation électrique des tissus: elle aide à rétablir la circulation sanguine et à ralentir la destruction du cartilage. Cette procédure est particulièrement efficace au stade 1 ou 2 de l'arthrose.
- Kinésithérapie: l'utilisation de simulateurs spéciaux permet d'éliminer les spasmes musculaires, d'améliorer le métabolisme et la mobilité articulaire, et de restaurer l'élasticité des tendons et la microcirculation. Pendant la kinésithérapie, il est important d'éviter de surcharger le genou affecté, d'éviter la marche prolongée, le soulèvement d'objets lourds, les sauts et la course.
D'autres méthodes populaires incluent:
- Thérapie au laser de haute intensité;
- Magnétothérapie;
- Ultraphonophorèse (traitement par ultrasons);
- Électrophorèse médicamenteuse (avec analgésiques, glucocorticoïdes);
- Phonophorèse (avec corticostéroïdes);
- Bains thérapeutiques;
- Thérapie par ondes de choc;
- Acupuncture; [ 7 ]
- Cryothérapie.
Une intervention chirurgicale peut être prescrite quel que soit le stade de la maladie, si une approche conservatrice globale n’apporte pas l’effet escompté.
Médicaments
La douleur et la réaction inflammatoire sont traitées par des anti-inflammatoires non stéroïdiens tels que le diclofénac, l'indométacine et le nimésil. En cas de douleur intense, des injections intra-articulaires de corticoïdes sont indiquées. Il est possible d'utiliser du méloxicam, du lornoxicam, ainsi que l'application topique de pommades et de gels à effet anti-inflammatoire.
En cas d'arthrose déformante à un stade précoce, il est conseillé de prendre des chondroprotecteurs, notamment du sulfate de chondroïtine, du chlorhydrate de glucosamine, du méthylsulfonylméthane, de l'acide hyaluronique ou du collagène de type 2. Ces composants inhibent les processus de destruction du cartilage et favorisent sa régénération. Le traitement par chondroprotecteurs est à long terme, de plusieurs mois et plus.
Diclofénac |
Agent anti-inflammatoire, analgésique, antiagrégant et antipyrétique. On prescrit généralement 1 ampoule par jour par voie intramusculaire ou sous forme de comprimés (dose quotidienne: 100-150 mg). Effets secondaires possibles: maux de tête, vertiges, dyspepsie, augmentation du taux de transaminases, éruption cutanée. En cas d'utilisation prolongée, des complications thromboemboliques peuvent survenir. |
Indométacine |
Anti-inflammatoire non stéroïdien, dérivé de l'acide indolylacétique. Il se prend par voie orale après un repas, sans croquer, avec de l'eau. La posologie pour les adultes est de 25 mg jusqu'à trois fois par jour. Il est possible d'augmenter la dose quotidienne jusqu'à 100 mg. L'administration du médicament peut s'accompagner de nausées, de douleurs abdominales, de troubles digestifs et d'un ictère. |
Nimésil (Nimésulide) |
Il est utilisé pour soulager la douleur aiguë à raison d'un sachet (100 mg de nimésulide) deux fois par jour après les repas. La durée d'administration doit être la plus courte possible afin d'éviter le développement de complications gastro-intestinales et hépatiques. |
Méloxicam |
Anti-inflammatoire non stéroïdien, analgésique et antipyrétique. Les comprimés sont pris par voie orale après les repas, à raison de 7,5 à 15 mg par jour. La durée moyenne du traitement est de 5 à 7 jours. Les premiers jours, des injections intramusculaires de méloxicam sont également possibles, selon l'intensité de la douleur et la sévérité de la réaction inflammatoire. Effets secondaires possibles: nausées, douleurs abdominales, ballonnements abdominaux et diarrhée. |
Artradol |
Préparation de sulfate de chondroïtine sodique. Elle est administrée par voie intramusculaire, en 25 à 35 injections, à une dose de 100 à 200 mg (avec une augmentation progressive de la dose). Le traitement peut être répété après une pause de 6 mois. Les effets secondaires se limitent à des manifestations locales au niveau de la zone d'administration du médicament. |
Teraflex |
Préparation à base de glucosamine et de chondroïtine, stimulant la réparation tissulaire. Prendre 1 capsule trois fois par jour. Le traitement dure de 3 à 6 mois. Teraflex est généralement bien toléré, les troubles digestifs étant rares. |
Traitement chirurgical
La méthode chirurgicale la plus courante pour traiter l'arthrose déformante du genou est l'endoprothèse, qui consiste à remplacer l'articulation touchée par une prothèse métallique, un analogue anatomique constructif. L'intervention est pratiquée dans les cas suivants:
- S'il n'y a pas de distorsion articulaire importante;
- Il n’y a pas de « fausses » articulations formées;
- Aucune contracture ni atrophie musculaire.
Les patients souffrant de processus intenses d'ostéoporose ne se voient pas proposer d'endoprothèses, car la structure osseuse fragile peut ne pas être en mesure de résister à l'introduction de broches métalliques, ce qui entraîne de multiples fractures pathologiques.
Pour éviter les complications, la nécessité d'une prothèse doit être décidée le plus tôt possible. L'opération doit être réalisée avant l'apparition de contre-indications. Les endoprothèses sont plus efficaces chez les patients âgés de 45 à 65 ans et pesant moins de 70 kg.
Parmi les chirurgies les moins courantes mais préservant les organes, l’ostéotomie correctrice et le pontage arthromédullaire sont les plus souvent évoqués.
Lors d'un pontage arthro-médullaire, le canal médullaire fémoral est relié à la cavité articulaire du genou par un shunt spécial, un tube creux métallique. Cette intervention permet de transporter la graisse médullaire du tiers inférieur du fémur vers l'articulation du genou, ce qui assure une nutrition et une lubrification supplémentaires.
Si l'axe du membre inférieur du patient est altéré et que les volumes moteurs ne sont pas sévèrement limités, une ostéotomie correctrice est réalisée. L'opération consiste à croiser le tibia, à corriger son axe et à le fixer dans la position souhaitée à l'aide de plaques et de vis spéciales. Cette intervention normalise les processus biomécaniques et améliore la circulation sanguine et le métabolisme de l'articulation.
La prévention
Le respect de certaines recommandations permettra de réduire la charge sur l’articulation du genou et de prévenir le développement d’une arthrose déformante:
- Utilisez un support (canne), des bandages spéciaux et d’autres dispositifs approuvés par votre médecin pour les blessures au genou;
- Si nécessaire, utiliser une orthèse pour la fixation orthopédique;
- Portez des chaussures confortables, si nécessaire, utilisez des semelles orthopédiques, des inserts, des supinateurs, etc.
- Maintenir un poids normal et éviter l’obésité;
- Pratiquez une activité physique modérée, en évitant les extrêmes tels que l’hypodynamie ou l’exercice excessif;
- Évitez les blessures, utilisez des équipements de protection (en particulier des genouillères);
- Consultez rapidement un médecin, ne vous soignez pas vous-même;
- Adhérez à un régime de travail et de repos, offrez à votre corps un sommeil sain.
Même une gêne légère, mais régulièrement gênante, au niveau du genou est un motif de consultation (orthopédiste, traumatologue, chirurgien). Si une personne a déjà reçu un diagnostic d'arthrose déformante, il est important de tout mettre en œuvre pour freiner la progression du processus pathologique.
Prévoir
Le pronostic est déterminé par le stade et la négligence du processus pathologique, ainsi que par l'âge et l'état de santé général du patient.
Avec une progression prolongée de la maladie, une synovite réactive secondaire, une hémarthrose spontanée, une ostéonécrose du condyle fémoral, une ankylose et une subluxation externe de la rotule peuvent se développer.
L'arthrose déformante du genou peut altérer gravement la fonctionnalité du membre affecté, entraînant une invalidité. Un traitement permet souvent de soulager la douleur et d'améliorer la fonction du genou. Malheureusement, il n'est pas possible de restaurer complètement le cartilage endommagé chez les patients adultes. Dans certains cas, le médecin peut recommander une endoprothèse.

