Expert médical de l'article
Nouvelles publications
Verrue virale: causes, traitement
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
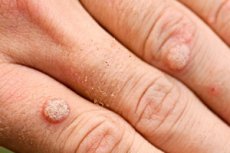
Les néoplasmes bénins se présentant sous la forme de petites excroissances rondes à surface plane, de nodules sur les pattes ou à extrémité pointue, de couleur chair, apparaissant sur la peau ou les muqueuses, sont appelés verrues, papillomes ou condylomes selon leur aspect. Toute formation de ce type est une verrue virale. Le processus de prolifération épithéliale débute par l'infection par le papillomavirus.
Épidémiologie
Les statistiques montrent que des verrues virales peuvent être trouvées sur la peau d'un tiers ou d'un quart de la population mondiale, sans distinction de sexe et d'origine ethnique. Les manifestations cliniques de l'infection par le VPH sont plus fréquentes chez l'adulte (environ 30 %) que chez l'enfant et l'adolescent (de 3 à 9 %). Chez l'enfant, on observe principalement des verrues vulgaires, chez l'adulte, des verrues anogénitales, et la prévalence des condylomes pointus vénériens est en augmentation dans le monde entier.
La papillomatose buccale est assez fréquente. Les lésions isolées de grande taille sont typiques chez l'adulte, et les femmes sont plus sensibles à cette pathologie (60 % des cas). Les lésions multiples sont typiques chez l'enfant et l'adolescent. Un cinquième des verrues buccales virales sont détectées dans cette catégorie de population, plus souvent chez les écoliers de 7 à 12 ans, et les filles souffrent de papillomatose à cet endroit presque deux fois plus souvent que les garçons. [ 1 ]
Causes verrue virale
L'abréviation HPV est probablement connue de tous aujourd'hui. Elle signifie « virus du papillome humain ». De nombreuses souches de ce virus ont déjà été découvertes, environ deux cents. Elles sont classées en cinq genres – α-, β-, γ-, μ- et η-papillomavirus – et en 27 espèces. On suppose que les virus des différentes espèces se caractérisent par une capacité à affecter des types de tissus spécifiques, appelée spécificité tissulaire. Par exemple, lorsque des verrues vulgaires apparaissent sur la plante des pieds, on détecte le μ-papillomavirus-1, l'α-papillomavirus-2 ou le γ-papillomavirus-4. Les deux derniers types sont détectés dans d'autres localisations de verrues communes (dos des mains, pieds, visage), en outre, ils peuvent être causés par les types de VPH 26, 27, 29, 57. [ 2 ] Cependant, des fragments d'ADN de plusieurs agents pathogènes sont généralement trouvés chez les personnes infectées par le papillomavirus. [ 3 ]
L'infection est causée par le contact direct de la peau ou des muqueuses d'une personne saine avec les zones épithéliales infectées par le virus d'une personne infectée. De plus, l'infection survient lorsque des virions pénètrent sur une surface épithéliale endommagée. Il ne s'agit pas nécessairement de plaies ou d'abrasions; une légère inflammation, une irritation ou des microfissures discrètes suffisent. Les virus introduits se multiplient et se manifestent par une prolifération excessive de l'épithélium à proximité du site d'introduction. Ils ne migrent pas dans l'organisme vers des zones éloignées. L'apparition de plusieurs foyers d'infection à différents endroits indique plutôt une auto-infection, également possible en cas de contact entre des zones saines et infectées chez une même personne.
En dehors des kératinocytes, le virion reste viable pendant une courte période, jusqu'à trois heures, puis sur des serviettes et du linge humides. Par conséquent, une transmission domestique n'est pas exclue, mais elle est extrêmement rare.
Le VPH est très courant et semble fréquent. Cependant, selon les chercheurs, dans la grande majorité des cas (plus de 90 %), l'organisme combat l'infection lui-même, sans que nous en ayons conscience. De nombreux cas indiquent que des verrues isolées apparues de manière inattendue disparaissent spontanément.
Facteurs de risque
Les facteurs de risque d’infection et de développement de la maladie, en plus de l’épithélium endommagé, comprennent la charge virale (le nombre de virus qui ont pénétré la couche basale de l’épithélium), la fréquence et la nature des contacts avec un porteur du papillomavirus et le statut immunitaire de la personne infectée.
Pathogénèse
La pathogenèse des modifications morphologiques de l'épithélium peut être déclenchée par toute diminution des défenses immunitaires de l'organisme, par exemple un rhume. Le virus du papillome humain (VPH) persiste longtemps dans l'organisme (souvent des années) sans manifester de signes d'activité. Il s'active et commence à se multiplier rapidement en cas de diminution de l'immunité de l'hôte. Dans une cellule infectée, le virus peut se présenter sous différentes formes: extrachromosomique (épisomique) et intégré à l'ADN de la cellule (intrasomique). La première option est considérée comme la plus favorable.
Dans des conditions favorables à la réplication du virus dans le macroorganisme, sous son influence, une hyperprolifération des kératinocytes se produit et des excroissances cutanées apparaissent. Ces conditions sont principalement: une charge virale élevée (contacts réguliers avec des porteurs du virus; pénétration de liquide physiologique ou de squames cutanées abondamment ensemencées de virions dans la plaie) et/ou l’infection d’une personne dont le système immunitaire est affaibli. Dans le second cas, l’introduction de virions isolés suffit à provoquer l’apparition de symptômes cliniques cutanés sous forme de verrues virales. La réplication du virus se produit au niveau de la couche basale de l’épithélium tégumentaire. [ 4 ]
Dans ces cas, les symptômes cliniques de l'infection peuvent apparaître assez rapidement: des verrues virales. Elles sont le plus souvent causées par les α-papillomavirus de types 2, 27 et 57; les γ-papillomavirus de type 4 et μ-papillomavirus de type 1. Beaucoup plus rarement, les patients présentant des verrues virales sont infectés par les α-papillomavirus de types 3, 7, 10 et 28; les γ-papillomavirus de types 65, 88 et 95; et le η-papillomavirus de type 41. [ 5 ]
La réponse du système immunitaire à l'entrée des papillomavirus dans l'organisme n'a pas été suffisamment étudiée. On sait qu'en réponse, les patients infectés produisent des anticorps – des immunoglobulines de classes IgM et IgG, spécifiques des maladies virales. On pense également qu'un processus pathologique plus étendu se développe chez les patients dont le statut immunitaire est affaibli. [ 6 ]
Symptômes verrue virale
Les verrues virales sur les mains et les doigts ressemblent généralement à de petites excroissances arrondies au-dessus de la surface cutanée, avec une surface rugueuse, parfois sèche et craquelée. Elles sont indolores, de couleur identique à celle de la peau environnante ou légèrement plus foncée. Elles peuvent fusionner en plaques assez larges. On observe souvent une verrue mère imposante, entourée de verrues filles plus petites. Dans la plupart des cas, ces symptômes indiquent qu'il s'agit de verrues virales communes (simples, vulgaires). Un signe caractéristique, mais non obligatoire, est leur localisation symétrique par rapport au pli cutané ou aux lignes d'extension-flexion. On les appelle aussi verrues « en forme de baiser ».
La localisation des excroissances cutanées est variable. Elles apparaissent non seulement sur la peau fine des mains, mais aussi sur les jambes, le visage, ainsi que sur la peau épaisse des paumes et de la plante des pieds. [ 7 ]
Une verrue virale sur la jambe ou le pied apparaît lorsque des virions provenant d'une surface infectée pénètrent dans la peau lésée. Sur la peau fine du membre inférieur, elles ont exactement le même aspect que sur le dos des mains.
Si la peau épaisse recouvrant la plante des pieds ou les paumes des mains est infectée, une verrue plantaire virale apparaît. Ces excroissances sont douloureuses car des faisceaux de papilles filiformes se développent dans la peau, durcissent et ressemblent à des callosités. Elles apparaissent souvent aux endroits où les chaussures exercent une pression. Les verrues palmo-plantaires ne dépassent pas la peau et présentent une surface granuleuse et sèche recouverte de petites squames. Un point noir est parfois visible au centre de la verrue plantaire. Il s'agit d'un vaisseau thrombosé qui, s'il est endommagé, peut provoquer un saignement.
Une verrue virale peut se former sous l'ongle ou autour du lit unguéal. Ces excroissances sont typiques des personnes qui se rongent les ongles. Les envies et les fissures sur les doigts augmentent le risque de verrues virales. Selon les experts, on observe plus souvent des excroissances sous-unguéales sur les mains. Cette croissance entraîne la remontée de l'ongle au-dessus du lit unguéal et son décollement. [ 8 ]
Par exemple, une bosse sous l'ongle est très probablement une verrue virale, mais s'il y a un gonflement et une hyperémie, une infection bactérienne est plus probable, qui pourrait être causée par une blessure par piercing ou une manucure.
Les verrues virales peuvent apparaître dans la cavité buccale. Il s'agit de formations muqueuses indolores ou de formations blanchâtres et molles sur une tige (papillomes), détectées visuellement. Dans la moitié des cas connus, les verrues virales buccales étaient situées sur la langue. Le palais est également une localisation fréquente; plus rarement, les papillomes se trouvent sur la face interne des joues, au fond de la cavité buccale ou sur les gencives. Une morsure accidentelle d'une verrue peut provoquer un saignement.
Les condylomes viraux anogénitaux (verrues pointues) apparaissent chez les personnes sexuellement actives. Ils se propagent lors de tout type de contact sexuel, sont indolores et sont souvent découverts lors d'examens pratiqués pour d'autres raisons, car des lésions isolées situées dans des zones difficiles d'accès peuvent rester longtemps inaperçues.
Les verrues virales chez les enfants et les adolescents sont généralement de type vulgaire. À cet âge, elles apparaissent souvent sur la peau fine des mains, une papillomatose buccale, des verrues palmo-plantaires et des excroissances sur le visage. Elles sont parfois nombreuses. Les parents associent souvent l'apparition de ces excroissances à une infection virale respiratoire aiguë, une grippe ou une amygdalite contractée la veille, c'est-à-dire à une baisse temporaire de l'immunité. Dans la plupart des cas, les verrues virales chez les enfants et les adolescents disparaissent aussi soudainement qu'elles sont apparues.
Complications et conséquences
Le plus souvent, ces excroissances provoquent des démangeaisons et un grattage involontaire peut provoquer des lésions et des saignements. Les excroissances palmo-plantaires peuvent être source d'inconfort et de douleur. La formation sous l'ongle correspond à sa séparation de son lit (onycholyse). Parfois, bien que rarement, lorsque la verrue est endommagée, une autre infection, mycosique ou bactérienne, se développe.
De grandes grappes de verrues génitales peuvent bloquer le canal génital d’une femme.
De plus, très rarement, en cas de traumatisme constant de la formation, une dégénérescence maligne des kératinocytes est possible. [ 9 ]
Diagnostics verrue virale
Une verrue virale a un aspect assez caractéristique et lorsqu'elle est située sur des surfaces visibles, une conclusion diagnostique est tirée sur la base de données anamnestiques et d'un examen externe.
Si des croissances atypiques sont détectées, un grattage, une biopsie et une analyse du matériel biologique sont effectués pour confirmer la présence de fragments d'ADN du papillomavirus en utilisant la méthode de réaction en chaîne par polymérase.
Les diagnostics instrumentaux ne sont pas utilisés, sauf pour la différenciation du diagnostic (dermatoscopie), la réalisation de biopsies dans des endroits inaccessibles, par exemple la colposcopie, ou pour évaluer l'état général du patient à la discrétion du médecin.
Diagnostic différentiel
Des diagnostics différentiels sont effectués avec d'autres maladies de l'épiderme - syphilis, néoplasmes, infections cutanées mixtes, polypes fibreux, changements hyperplasiques causés par des maladies somatiques chroniques.
Qui contacter?
Traitement verrue virale
Le traitement de l'infection à papillomavirus et des verrues doit être prescrit par un médecin après examen du patient et détermination de l'origine des excroissances cutanées. Il est déconseillé d'enlever soi-même les verrues, car toute tumeur est susceptible de se transformer en tumeur maligne. [ 10 ]
Actuellement, la préférence est donnée aux méthodes conservatrices de traitement des verrues virales.
Par exemple, lors du traitement de différents types de verrues sur une peau fine et épaisse, un traitement local est utilisé en frottant des pommades contenant des composants antimitotiques, antiviraux, kératolytiques et caustiques dans les formations. [ 11 ]
En fonction de la taille, de l’emplacement et du nombre de croissances, ainsi que de la sensibilité individuelle du patient, le médecin peut prescrire une variété de pommades pour les verrues virales.
Pommade au fluorouracile 5 % (crème). Son principe actif, le fluorouracile, est un cytostatique qui inhibe l'activité enzymatique de la thymidylate synthétase, qui catalyse la division cellulaire. L'application de la pommade sur une verrue perturbe la séquence de prolifération cellulaire en bloquant la synthèse de l'ADN viral. Les métabolites actifs s'accumulent dans les tissus de la verrue, bloquent la division cellulaire et entraînent sa disparition. Le produit prévient également efficacement les rechutes et les tumeurs malignes.
Ce médicament est très toxique; même en application locale, il est donc impératif de suivre scrupuleusement les recommandations du médecin. Il est formellement contre-indiqué aux femmes enceintes et allaitantes. Même une application externe peut provoquer faiblesse, vertiges, troubles dyspeptiques, anorexie et problèmes cardiaques. Une application locale de courte durée de la crème peut entraîner une calvitie, mais les zones d'application doivent être protégées du soleil. Ce médicament est délivré sur ordonnance.
Pour les verrues virales, appliquez la crème en fine couche à l'aide d'une spatule (coton-tige) directement sur la verrue avant de vous coucher, tous les jours pendant sept jours. Une autre méthode, plus douce, consiste à utiliser la pommade une fois par semaine pendant dix semaines. Dans tous les cas, il est nécessaire de gratter régulièrement les particules mortes de la verrue.
Pour traiter les condylomes génitaux ou anaux, la pommade est appliquée directement sur les excroissances ou des tampons imbibés de pommade sont insérés par voie intravaginale.
Pommade à la colchamine 0,5 %. Son principal composant antitumoral est la colchamine, un alcaloïde d'origine végétale. Il possède une activité cytostatique. La pommade contient également du thymol, un antiseptique et conservateur, ainsi que de la synthomycine, un composant à large spectre d'activité antibactérienne. Les contre-indications et précautions d'emploi de la pommade sont similaires à celles de la précédente. Il est déconseillé d'appliquer la pommade à la colchamine sur les muqueuses; elle contient également de l'alcool éthylique.
La pommade est appliquée sur les excroissances cutanées à l'aide d'une spatule une fois par jour pendant 7 à 10 jours, recouverte d'une gaze et scellée avec un pansement. Des pansements sont effectués quotidiennement, tout en retirant les parties nécrotiques de la verrue.
Lors de l'utilisation de pommades à activité antimitotique, il est recommandé de surveiller périodiquement la composition sanguine, car elles peuvent provoquer une leucopénie.
Pommade Viferon. Ce produit stimule l'immunité locale, inhibe la transcription de l'ADN viral et, de ce fait, prévient la reproduction des virus, aidant ainsi l'organisme à lutter contre les verrues, quelle que soit leur localisation. L'acétate de tocophérol, présent dans la pommade, grâce à sa capacité à stabiliser les membranes cellulaires et à lier les radicaux libres, multiplie l'efficacité de l'interféron.
La pommade s'applique sur la peau et les muqueuses affectées toutes les 12 heures, soit deux fois par jour. Convient pour une utilisation prolongée. La pommade s'applique en fine couche à l'aide d'une spatule, puis on la laisse pénétrer et sécher. Il n'est pas nécessaire de retirer le reste de pommade.
La pommade oxolinique 0,25 % possède également une activité antivirale. Son action douce permet de l'utiliser sur les verrues de toute localisation, même sur la peau délicate du visage et les muqueuses. Cependant, de nombreux experts remettent en question son efficacité. La pommade s'applique sur les excroissances et la peau environnante deux à trois fois par jour. Le traitement est long, de deux semaines à deux mois.
Ces pommades antivirales ne présentent pratiquement aucune contre-indication, hormis l'hypersensibilité. Les réactions se limitent généralement à une sensation de brûlure au point d'application. Elles peuvent être utilisées par les femmes enceintes et les enfants de tout âge.
Pommade salicylique: pour les peaux délicates – 2 %, pour les peaux rugueuses (plante plantaire) – 5 %. Ce produit agit grâce aux propriétés kératolytiques (exfoliantes) de l'acide salicylique. Son utilisation est déconseillée aux femmes enceintes et allaitantes, ainsi qu'aux enfants de moins de douze ans. La pommade peut provoquer des brûlures; il convient donc de l'utiliser avec précaution.
Les verrues sont éliminées comme suit: le membre atteint est chauffé à la vapeur dans un bain chaud. Ceci est particulièrement vrai pour les verrues palmoplantaires négligées ou les grandes verrues sèches. Séchez la peau et appliquez une fine couche de pommade salicylique à l'aide d'une spatule. Les petites excroissances sur une peau fine sont simplement enduites de pommade sans échauffement.
Appliquez un pansement de gaze. Après environ 12 heures, retirez le pansement et grattez soigneusement la couche superficielle de la verrue. Appliquez ensuite à nouveau la pommade et recouvrez d'un pansement (vous pouvez utiliser du ruban adhésif) pendant les 12 heures suivantes.
Le processus d’élimination des verrues, en particulier les plus grosses, est assez long, environ un mois, et nécessite des efforts quotidiens.
Pour accélérer le processus, vous pouvez combiner l'utilisation d'une pommade salicylique à 5 % avec du tébrofène (3 %). Le traitement est identique: on applique d'abord la pommade salicylique exfoliante sur la verrue, puis, après environ un quart d'heure, on applique par-dessus du tébrofène, à l'action antivirale. Ce traitement est utilisé seul pour éliminer les verrues virales chez les enfants.
La crème à la trétinoïne à 0,05 % à base de rétinoïdes est utilisée pour éliminer les verrues du visage. Avant le traitement, la zone verruqueuse est soigneusement lavée au savon, séchée soigneusement, puis une noisette de crème est appliquée sur chaque verrue. Le traitement est à effectuer quotidiennement avant le coucher. En cas de sortie, protéger la peau traitée du soleil direct. En général, cette précaution doit toujours être respectée, même si elle n'est pas indiquée dans la notice.
Pour éliminer les verrues virales, on utilise non seulement des pommades, mais aussi des solutions de substances caustiques: solcoderm (acides nitrique, acétique, oxalique, lactique et trihydrate de cuivre), bétadine (contenant de l'iode), acide trichloracétique, verruqueux. Solution de congélation cryopharma. L'effet destructeur de ces solutions est plus important, mais leur utilisation imprudente augmente le risque de brûlures et de cicatrices.
Il existe des patchs et des crayons pour traiter les verrues; la phonophorèse avec interféron est utilisée.
Dans les établissements médicaux, des injections de sulfate de bléomycine sont utilisées pour traiter les verrues de grande taille. Ce médicament possède une activité cytostatique prononcée. Les injections sont réalisées directement dans la verrue. Une seule injection suffit souvent, mais il est parfois nécessaire de procéder à plusieurs injections espacées de trois à quatre semaines. Les cytostatiques sont des médicaments très toxiques; même leur utilisation locale peut entraîner de nombreuses complications. Par conséquent, la possibilité de recourir à ce traitement, dont l'efficacité est élevée (estimée à 92 %), doit être discutée avec le médecin traitant.
Lors du traitement des verrues virales, des agents systémiques qui augmentent l'immunité du corps sont également utilisés, par exemple des complexes de vitamines et de minéraux, Immunal, Echinacea-Ratiopharm, Immunoplus.
Remèdes populaires
Les verrues virales ont toujours été une source d'inconfort physique et moral. Il existe donc de nombreux remèdes populaires pour les éliminer. Les avis sur leur efficacité divergent considérablement, mais la plupart permettent de se débarrasser rapidement des excroissances.
Le traitement à base de plantes est principalement utilisé. Cependant, il faut savoir que les plantes et herbes utilisées pour éliminer les verrues sont toxiques. Par conséquent, le traitement doit être effectué sous la supervision d'un herboriste et toutes les précautions recommandées doivent être respectées.
Le remède le plus connu et le plus simple pour éliminer les verrues est probablement le jus de chélidoine frais. En été, cueillez une branche de la plante: un liquide jaune vif apparaîtra sur la coupure. Il sert à lubrifier la verrue. Ce traitement doit être effectué quotidiennement, mais il n'est possible qu'en été et dans les endroits ayant un accès direct à la plante, par exemple à la campagne.
Vous pouvez extraire le jus de la chélidoine et le diluer avec un peu d'alcool comme conservateur. Cette solution peut également être utilisée pour lubrifier les excroissances cutanées.
Le vinaigre de cidre de pomme et le vinaigre ordinaire ont non seulement des propriétés exfoliantes, mais aussi virucides.
L'essence de vinaigre est encore plus efficace. Elle peut brûler une verrue en une seule application, mais il faut être très prudent. Lubrifiez la peau autour avec de la vaseline et appliquez l'essence directement sur la tumeur. Celle-ci blanchira, se détachera, puis rétrécira, noircira et tombera.
Beaucoup de gens affirment que si vous couvrez une verrue avec un pansement ordinaire, elle disparaîtra également.
En médecine traditionnelle, on utilise la pommade suivante pour lutter contre les verrues: deux parts de noix vertes, soigneusement concassées, sont broyées avec une part de kérosène. Laissez infuser pendant un mois, puis pressez pour extraire le liquide obtenu. Les verrues sont lubrifiées régulièrement avec cette pommade, au moins deux fois par jour. Elles devraient disparaître en une semaine environ.
Des applications quotidiennes de bouillie d'ail sont également effectuées, qui sont appliquées sur les excroissances sous un bandage avant d'aller au lit.
De plus, manger des légumes et des fruits, des jus fraîchement pressés, des thés vitaminés à base de cynorrhodons, de feuilles et de pousses de framboises et de groseilles, d'agrumes, de grains germés de sarrasin, de blé et d'autres céréales aidera à renforcer le système immunitaire et les verrues disparaîtront d'elles-mêmes.
Les méthodes de traitement traditionnelles ont aidé de nombreuses personnes à se débarrasser des excroissances cutanées. Cependant, avant de recourir à un tel traitement, vous devez vous assurer que vous avez une verrue virale et non une tumeur maligne.
Homéopathie
Les verrues palmoplantaires dures, sèches et kératinisées nécessitent la prescription de sulfure d'antimoine (Antimonium crudum). Ce médicament peut également être prescrit pour les excroissances situées ailleurs, comme dans le nasopharynx et la région anogénitale.
Pour la papillomatose de la cavité buccale et de la gorge, on prescrit du nitrate d'argent (Argentum nitricum); pour les condylomes anaux -
chanvre (Cannabis), genévrier (Sabina); pour les organes génitaux: pour les hommes - plus souvent lycopode (Lycopodium), sulfure de mercure rouge (Cinnabaris), pour les femmes - genévrier (Sabina), nosode gonorrhéique (Medorrhinum).
Pour les verrues juvéniles plates, la chélidoine (Chelidonium), la morelle (Dulcamara), le fer (Ferrum metallicum) sont indiqués; pour les verrues suintantes et qui démangent,
l'acide nitrique (Nitricum acidum), le thuya (Thuja).
De nombreux médicaments sont utilisés pour traiter les verrues virales. La prescription doit être effectuée par un médecin qui tiendra compte non seulement du type et de la localisation, mais aussi des autres symptômes et caractéristiques du patient, et déterminera également la posologie appropriée. Le traitement sera alors efficace et rapide.
Élimination des verrues virales
La méthode la plus efficace et la plus rapide est la thérapie destructive. L'ablation chirurgicale des verrues virales au scalpel n'est généralement envisagée que dans les cas de formations atypiques nécessitant un examen histologique. [ 12 ]
Si l’origine de la croissance ne fait aucun doute, des méthodes radicales d’élimination des néoplasmes qui n’impliquent pas d’interventions chirurgicales sont recommandées.
L'électrocoagulation consiste à éliminer les verrues à l'aide d'une électrode à aiguille par courant à haute fréquence, ou simplement par cautérisation. Elle permet d'éliminer plusieurs excroissances de petite taille en une seule séance. L'intervention dure 15 à 20 minutes. Des croûtes sèches subsistent à la place des verrues éliminées, qui tombent le deuxième ou le troisième jour suivant l'intervention. Cette méthode est considérée comme relativement douce, utilisée sur le visage et toute autre zone accessible.
Cryodestruction (congélation à l'azote liquide): une cryosonde munie d'une buse du diamètre requis est pressée fermement contre la tumeur pendant une à cinq minutes. Si nécessaire, par exemple en cas de grosse tumeur, l'élimination d'une verrue virale à l'azote liquide est répétée une semaine ou dix jours après la procédure précédente. [ 13 ], [ 14 ]
Des méthodes plus modernes incluent l'élimination au laser des verrues virales, c'est-à-dire leur évaporation couche par couche. La durée de l'intervention, comme dans d'autres cas, dépend de la taille et du nombre de verrues. Il est possible de se débarrasser de toutes les formations en une seule séance.
Une autre méthode moderne est la destruction radiochirurgicale utilisant des ondes électromagnétiques de haute puissance qui provoquent la destruction des tissus au niveau du site de contact avec l'électrode du couteau radio. [ 15 ]
Les deux dernières méthodes peuvent entraîner des cicatrices là où de grosses verrues sont retirées.
Après le retrait, le patient se voit prescrire une cure de médicaments antiviraux pour prévenir la récidive de la maladie.
Aucune méthode ne garantit que les verrues ne réapparaîtront pas. Premièrement, elles peuvent être à nouveau infectées, et deuxièmement, des tissus environnants apparemment sains peuvent être infectés.
La prévention
La meilleure méthode de prévention de l’infection par le VPH est de renforcer le système immunitaire, alors même si des verrues apparaissent, elles seront isolées et disparaîtront d’elles-mêmes après un certain temps.
Un mode de vie sain, une bonne alimentation et le respect des normes sanitaires et hygiéniques généralement connues: il n’existe pas d’autre moyen de prévention aujourd’hui.
Prévoir
Dans la plupart des cas, notre système immunitaire fait face seul au virus du papillome humain.
Si les verrues persistent et que leur nombre augmente, il est nécessaire de consulter un médecin. La médecine moderne, bien qu'elle ne garantisse pas l'éradication complète du virus, dispose d'un vaste arsenal de moyens pour aider en cas d'infection.

