Expert médical de l'article
Nouvelles publications
Isang glandular polyp
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Une tumeur est une formation résultant d'une multiplication excessive de cellules, causée par une perturbation du mécanisme de contrôle des processus de division, de croissance et de différenciation, qui se produisent constamment dans notre organisme selon certaines lois. Il s'agit d'un foyer de croissance tissulaire pathologique (musculaire, épithélial, conjonctif). Si une telle tumeur se forme à partir de cellules épithéliales de la muqueuse, elle porte un nom distinct. Ainsi, un polype glandulaire est une tumeur bénigne constituée d'éléments cellulaires de la muqueuse de divers organes. On les évoque le plus souvent en gynécologie, plus rarement en relation avec les organes, lorsque des tumeurs bénignes se localisent sur la surface interne des organes gastro-intestinaux (œsophage, estomac, intestins), des voies urinaires, de la vésicule biliaire et du nez.
Polype endométrial glandulaire: qu'est-ce que c'est?
En gynécologie, les polypes glandulaires sont considérés comme un problème fréquent. Leur localisation habituelle est l'endomètre et le col de l'utérus. L'endomètre est la muqueuse située à l'intérieur de l'utérus, riche en cellules glandulaires, dont le nombre augmente pendant la grossesse. Il est clair que les polypes endométriaux utérins sont une maladie exclusivement féminine, tandis que la polypose vésicale est plus fréquente chez la moitié la plus forte de l'humanité.
Des facteurs tels que:
- Avortements multiples (y compris les avortements non désirés) et purges.
- Maladies surrénales, diabète sucré.
- Poids excessif.
- Hypertension.
- Prise prolongée de médicaments hormonaux.
- Utilisation de contraception avec des lubrifiants douteux.
- Utilisation du DIU pendant une durée supérieure à la durée prescrite.
- Retrait incomplet du placenta après un accouchement ou un avortement.
- Chirurgies utérines et ovariennes.
- Affaiblissement général du corps, prédisposition aux rhumes fréquents, infections.
- Prédisposition génétique.
Comme nous le voyons, parmi un certain nombre de raisons de la formation de polypes glandulaires, une attention particulière est attirée par les processus inflammatoires chroniques dans les organes internes, qui, combinés à une mauvaise hérédité, peuvent être un déclencheur du développement de la polypose.
À quoi ressemble un polype glandulaire?
La particularité des tumeurs bénignes est qu'elles peuvent se développer à partir de tissus vivants de tout type. Le polype glandulaire est formé de cellules en prolifération active de l'épithélium glandulaire, c'est-à-dire de la muqueuse contenant des glandes.
Le terme polype désigne généralement une masse arrondie de tissu vivant, composée d'un corps et d'un pédoncule, généralement de diamètre beaucoup plus petit. En réalité, les polypes peuvent avoir différentes tailles et formes (en forme de poire, de champignon, ronds, oblongs, etc.). Leur corps est constitué de cellules glandulaires, alimentées par le pédoncule, irrigué par de petits vaisseaux sanguins.
La tige, ou base du polype, peut varier en diamètre et en hauteur. Certains polypes sont immobiles et semblent se développer dans le tissu sous-jacent (leur tige est courte et large). D'autres sont très mobiles grâce à une tige plus longue et plus fine que le corps de la tige. Ils peuvent se déplacer sur une petite surface, être facilement traumatisés et même se rompre, ce qui s'accompagne d'une légère hémorragie. La présence de sang dans les selles ou de pertes sanguines peu abondantes entre les règles permet de suspecter un polype intestinal ou utérin.
La surface des polypes peut être lisse ou fine. Leur couleur peut varier du rose clair au rouge violacé avec une teinte livide. Les excroissances peuvent apparaître isolées ou groupées. Dans ce dernier cas, il s'agit d'une maladie comme la polypose, associée à un risque accru de dégénérescence des tumeurs bénignes en tumeurs malignes.
Épidémiologie
Selon les statistiques, les polypes glandulaires sont présents chez 10 à 20 % des patientes dès le plus jeune âge; après la ménopause, la prévalence de cette pathologie atteint 50 à 70 %. Les causes des polypes peuvent être très diverses:
- Perturbation de l'équilibre hormonal (notamment grossesse, ménopause, menstruations prolongées). Un faible taux de progestérone et un taux élevé d'œstrogènes pendant la phase 2 du cycle menstruel augmenteraient le risque de polypes endométriaux.
- Tout processus inflammatoire à long terme dans l'utérus ou les appendices, qui peut être provoqué par une infection, un traumatisme ou une irritation de la muqueuse des organes génitaux internes.
- Endométrite et endométriose (inflammation et prolifération des tissus internes de l'utérus).
- Troubles de la thyroïde.
Causes ng glandular polyp
Un polype glandulaire peut se former sur n'importe quel organe de la cavité abdominale. Il convient de distinguer les polypes du tractus gastro-intestinal et ceux du système urogénital. Malgré une certaine similitude avec les tumeurs, tant en apparence qu'en termes de mécanisme de formation, les médecins considèrent que certains groupes de causes sont caractéristiques des polypes localisés.
Ainsi, le polype nasal, formé à partir des cellules muqueuses des voies nasales, reste aujourd'hui un mystère pour les ORL. On pense que la prolifération des tissus muqueux est associée à une inflammation chronique, mais tous les patients présentant ce diagnostic ne présentent pas de polype. Certains pensent que cela est dû à une réponse immunitaire inadéquate.
L'inflammation prolongée de la muqueuse nasale est le principal facteur de risque de polype glandulaire, c'est-à-dire un processus qui augmente le risque de polype nasal. Le risque de prolifération pathologique des tissus muqueux est plus élevé chez les patients souffrant d'asthme bronchique, d'hypersensibilité à l'acide acétylsalicylique, d'allergies accompagnées de rhinite et de sinusite, de mucoviscidose, de carence en vitamine D, du syndrome de Churg-Strauss (inflammation des vaisseaux sanguins), ou d'une prédisposition génétique à une réponse immunitaire inadéquate (réactions auto-immunes). Les rhumes fréquents, les rhinites chroniques, les sinusites allergiques chroniques et autres causes qui provoquent et aggravent l'inflammation de la muqueuse ne doivent pas être ignorés.
Les polypes du tube digestif, présents sur les parois de l'œsophage, de l'estomac, de différentes parties de l'intestin, de la vésicule biliaire et du pancréas, font l'objet d'une attention particulière de la part des gastro-entérologues. Plusieurs théories expliquent l'apparition de tumeurs sur la muqueuse digestive:
- Infectieux. Elle considère comme base de la pathogenèse de la formation des polypes glandulaires l'influence de la bactérie Helicobacter pylori, responsable de gastrites, d'érosions et d'ulcères de l'estomac et de l'intestin. Plusieurs expériences ont permis d'établir un lien entre la présence d'un micro-organisme pathogène dans le tractus gastro-intestinal et la formation de polypes stimulée par un processus inflammatoire chronique.
- Génétique. On sait depuis longtemps que la prédisposition à la formation de tumeurs bénignes (quel que soit le type de tissu) est transmise au niveau génétique, c'est-à-dire par hérédité.
- Rayonnement – Il existe des preuves que des tumeurs bénignes se forment suite à une exposition aux rayonnements.
- Chimique. La consommation de certains aliments et médicaments peut entraîner des lésions de la muqueuse gastro-intestinale. Les substances agressives pénétrant dans le système digestif traumatisent la muqueuse délicate et provoquent un processus inflammatoire difficile à enrayer. De ce point de vue, les facteurs de risque peuvent être pris en compte: la prise incontrôlée de médicaments, la consommation régulière de plats épicés, de viandes fumées, d'aliments riches en graisses, de boissons gazeuses sucrées et de produits contenant des additifs chimiques, de café, ainsi que les mauvaises habitudes.
Tout processus inflammatoire chronique dans le tractus gastro-intestinal augmente le risque de formation de polypes glandulaires sur les parois des organes du système digestif, quelle que soit sa cause: infection, traumatisme chimique ou mécanique constant (par exemple, la muqueuse du côlon en cas de constipation chronique) de la muqueuse ou infection parasitaire.
Quant aux polypes de la vésicule biliaire, ils sont le plus souvent de nature parasitaire (opisthorchies, ascaris, helminthes). Les parasites imitent de multiples polypes, que le médecin détecte à l'échographie. La véritable nature des polypes de la vésicule biliaire est inconnue des médecins.
Les polypes formés à la surface de la vessie et des uretères sont également associés à une inflammation causée par des infections, des traumatismes ou une irritation constante des parois de l'organe. Parfois, ces néoplasmes sont détectés après la naissance, ce qui plaide en faveur de la théorie génétique de la polypose. Les facteurs prédisposant à l'apparition d'un polype dans la vessie et à la dégénérescence d'une tumeur bénigne en tumeur maligne sont le tabagisme (actif ou passif) et l'effet irritant de produits chimiques agressifs sur la muqueuse. Plus rarement, ils apparaissent suite au traitement de l'incontinence urinaire d'effort par le collagène.
Symptômes ng glandular polyp
Le diagnostic d'un polype glandulaire pose certaines difficultés aux médecins, car les critères cliniques fiables font souvent défaut et les patients peuvent ignorer la présence d'une pathologie pendant longtemps. Cependant, certains symptômes peuvent être apparents, surtout si la tumeur est volumineuse. Il est important de prêter attention aux premiers signes d'apparition d'un polype glandulaire, ou de toute une famille de polypes, sur la muqueuse d'un organe.
Étant donné que la localisation des polypes peut être différente, il est judicieux de considérer la symptomatologie de la pathologie en tenant compte de la localisation du néoplasme sur tel ou tel organe.
Le polype glandulaire nasal est une prolifération de la muqueuse des voies nasales, des sinus et du labyrinthe. Ce néoplasme est indolore et insensible au toucher. Il peut être unilatéral ou bilatéral. Son étiologie est totalement différente de celle des polypes gastro-intestinaux et utérins.
La pathologie ne présente pas de symptômes spécifiques. Les patients peuvent se plaindre de congestion nasale, de sinusite et de troubles de l'odorat. Une infection secondaire entraînant des maux de tête est possible.
Le polype glandulaire de l'œsophage est une tumeur épithéliale qui peut apparaître n'importe où à la surface interne de l'organe. Ses localisations de prédilection sont la partie inférieure de l'œsophage, la jonction entre l'œsophage et l'estomac, et le rétrécissement du tube œsophagien. Les statistiques indiquent que cette maladie touche davantage les hommes.
Les néoplasmes isolés de petite taille ne suscitent généralement pas d'inquiétude et sont détectés par hasard lors d'une FGDS. Le tableau clinique dépend du nombre de polypes, de leur taille et de leur localisation. Les tumeurs se développent lentement et sont souvent de petite taille. Dans ce cas, des sensations douloureuses ne sont possibles que lorsque le polype est pincé avec de la nourriture pendant les repas.
Les polypes de grande taille peuvent provoquer une sensation de boule dans la gorge, des brûlures d'estomac et une sensation de pression dans la poitrine. La croissance des polypes ou l'apparition de néoplasmes multiples entraînent des douleurs constantes, intensifiées pendant les repas, et des envies de vomir. L'appétit et le poids diminuent, et l'irritabilité apparaît.
Polype glandulaire de l'estomac: excroissance sur la paroi interne de l'estomac, plus fréquente chez les hommes après 40 ans. Chez les femmes, cette pathologie est diagnostiquée 2 à 4 fois moins souvent.
La localisation la plus fréquente des polypes est considérée comme la partie antrale (inférieure) de l'estomac. Beaucoup plus rarement, les néoplasmes sont diagnostiqués à la jonction de l'estomac et du côlon ou sur le corps de l'estomac. Avec la même probabilité, il peut s'agir d'éléments isolés ou groupés.
Les polypes gastriques peuvent être adénomateux (issus du tissu glandulaire) ou hyperplasiogènes (à base de cellules épithéliales). Les premiers sont rares (5 % des cas), mais sont considérés comme plus dangereux car ils ont tendance à évoluer en tumeurs cancéreuses (10 à 40 % des cas, selon leur taille).
Les symptômes des polypes gastriques sont, eux aussi, non spécifiques. Ils permettent d'évoquer la plupart des pathologies du tractus gastro-intestinal. Si la tumeur est de petite taille, elle peut être asymptomatique. Les polypes se forment souvent dans le contexte d'une gastrite chronique, ce qui complique encore leur diagnostic.
Avec des néoplasmes plus volumineux, le tableau clinique devient plus prononcé:
- Des phénomènes dyspepsiques apparaissent (flatulences, gaz, éructations),
- Dans le contexte d'une production accrue d'acide, on observe des brûlures d'estomac, une augmentation de la sécrétion de salive, une mauvaise haleine et un goût spécifique dans la bouche.
- L'appétit diminue, le patient perd du poids, refuse les aliments familiers,
- À la place de la localisation des polypes apparaissent des sensations douloureuses, irradiant vers le dos,
- Problèmes de défécation: alternance de constipation et de diarrhée,
- La personne ressent une faiblesse, une perte de force, parfois une légère augmentation de la température.
Des symptômes aigus sous forme de douleurs aiguës, de selles noires, de vomissements sanglants, d'hyperthermie, de vertiges sévères indiquent des complications, c'est-à-dire le développement de pathologies plus dangereuses: ulcère gastrique, perforation de la paroi de l'estomac, etc. [ 1 ]
Le polype glandulaire de l'intestin est une tumeur des cellules de la muqueuse intestinale qui empêche la progression des matières fécales et est sujet à la dégénérescence en tumeur maligne. Cette pathologie est diagnostiquée aussi bien chez l'adulte que chez l'enfant. Chez les jeunes et les enfants, elle est souvent asymptomatique.
Au fur et à mesure que le polype grandit, des symptômes spécifiques apparaissent également:
- Constipation chronique sans cause apparente,
- La présence de sang dans les selles,
- Douleurs abdominales basses fréquentes, récurrentes et inexprimées,
- Douleur contractile dans les intestins (témoignage d'une inflammation).
Les tumeurs du duodénum sont moins fréquentes que les polypes glandulaires du côlon, qui comprend le côlon, se terminant par le sigmoïde et se prolongeant progressivement dans le rectum. La localisation du polype, malgré sa grande taille, affecte en tout état de cause la nature des selles: leur fréquence et leur aspect.
Un polype glandulaire du rectum est facilement diagnostiqué par palpation intestinale. Il ne provoque généralement pas de symptômes prononcés. La douleur peut être ressentie uniquement lors de la défécation si le polype est pincé.
Un polype glandulaire du côlon sigmoïde se caractérise par des troubles de la défécation: alternance de diarrhée et de constipation, douleurs contractiles dans le bas-ventre lors de la défécation. Si la tumeur est petite, les symptômes sont implicites. Si la tumeur est importante et dégénère en tumeur maligne, des taches de sang dans les selles (rarement des saignements massifs) sont présentes, et des symptômes d'occlusion intestinale sont observés.
On pense que le risque de malignité des cellules tumorales est plus élevé en cas de présence de plusieurs polypes dans l’intestin.
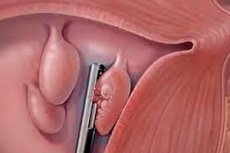
Le polype glandulaire de l'utérus est une tumeur bénigne qui se forme dans la muqueuse de l'endomètre. Une prolifération insuffisante de la muqueuse utérine entraîne l'apparition à sa surface de prolapsus prolifératifs visiblement surélevés et pédiculés, ce qui les distingue des tumeurs ordinaires. [ 2 ]
Un polype endométrial glandulaire est constitué de cellules de la muqueuse utérine où se trouvent les glandes. Il peut être localisé aussi bien à l'intérieur de l'utérus que dans le col de l'utérus, qui relie l'utérus au vagin. Les polypes de cette localisation sont les plus fréquents. On les appelle polypes glandulaires du canal cervical (endocol). Malgré l'étroitesse du canal cervical, plusieurs excroissances peuvent apparaître. [ 3 ]
Se formant sur la paroi interne de l'organe, les polypes se développent dans la cavité utérine ou endocol. Lorsqu'ils n'y trouvent plus assez de place, ils commencent à faire saillie vers l'extérieur, où ils sont régulièrement traumatisés lors des rapports sexuels.
Les petites tumeurs ne gênent généralement pas la femme. Le premier signe suspect est un écoulement sanguinolent peu abondant pendant les règles, alors qu'il ne devrait pas y en avoir. Cet écoulement est généralement dû à la compression ou au traumatisme d'un polype, richement vascularisé.
Certaines femmes peuvent également célébrer:
- Augmentation des saignements menstruels avec perte de sang importante,
- Pertes abondantes en dehors des règles;
- À mesure que les polypes se développent, une légère douleur tiraillante se fait sentir dans le bas-ventre, ce qui est plus susceptible d’indiquer une inflammation chronique qui a provoqué le développement du polype;
- Les polypes cervicaux envahis peuvent provoquer des sensations désagréables, voire douloureuses, lors des rapports sexuels, accompagnées d'un écoulement de sang.
Mais le plus désagréable est que les polypes dans l'utérus et le canal cervical constituent l'une des raisons qui rendent la grossesse difficile. Ils entravent le passage de l'ovule fécondé dans l'utérus, ce qui peut entraîner une complication telle qu'une grossesse extra-utérine. Si une femme ne parvient pas à concevoir pendant une longue période, malgré toutes les conditions préalables, il est conseillé de rechercher la présence de polypes dans l'appareil reproducteur, que le médecin peut détecter lors d'un examen gynécologique (au niveau de l'endocol) ou d'une échographie (au niveau de l'utérus).
Les polypes utérins sont de 2 types:
- Le polype endométrial glandulaire basal est une excroissance formée de cellules de la couche interne (basale) de l'épithélium utérin. Ce polype est appelé « vrai polype », car il est constitué de cellules glandulaires basales. Son existence n'est pas contrôlée par les hormones sexuelles.
L'abcès n'est pas sujet à modification structurelle. Il est principalement constitué de stroma, contenant des fibres fibreuses (tissu conjonctif), et en partie des fibres de collagène et des fibres musculaires, entre lesquelles sont disposées irrégulièrement des glandes basales. Il possède un pédicule qui débute dans la couche basale de l'endomètre et est vascularisé.
Les polypes de ce type sont souvent appelés polypes endométriaux glandulaires avec fibrose focale du stroma, car ils ne se forment pas à partir de tissu conjonctif pur.
- Le polype endométrial glandulaire de type fonctionnel est une tumeur constituée de cellules de la couche fonctionnelle de l'épithélium utérin. Il se caractérise par une grande variété de formes et de tailles, et par la structure cellulaire du stroma, dans lequel des glandes en forme d'onde, entourées de cellules sécrétoires et prolifératives, sont disposées de manière aléatoire. Le pédicule d'un polype fonctionnel peut être univasculaire, ce qui est le plus fréquent.
Ces polypes, ainsi que la muqueuse endométriale, participent à tous les processus cycliques de l'utérus. Leur formation est généralement due à une restructuration hormonale ou à un déséquilibre hormonal.
Certains auteurs classent les polypes glandulaires de l'endomètre de type fonctionnel dans la catégorie des hyperplasies focales. Selon la prédominance de l'un ou l'autre type de cellules de revêtement, on distingue:
- Variante proliférative,
- Variante sécrétoire.
Les polypes de type basal sont partiellement constitués de tissu fibreux. Il convient d'envisager des variantes prolifératives, indifférentes et hyperplasiques de ces néoplasmes.
Ces différences se manifestent morphologiquement et n'affectent pratiquement pas le tableau clinique de la pathologie. Leur différenciation est nécessaire pour déterminer l'orientation et le principe du traitement après l'ablation du polype.
Polype endométrial glandulaire et grossesse
Pour toute femme, devenir mère est un immense bonheur. Mais il arrive parfois qu'une femme ne parvienne pas à concevoir pendant longtemps, et lorsque ses rêves se réalisent, la joie de concevoir peut vite laisser place au chagrin de perdre un enfant suite à une fausse couche ou à des anomalies placentaires. Pourquoi cela arrive-t-il?
Les causes peuvent être diverses, et l'une d'elles est un polype glandulaire de l'endomètre. En présence d'une ou de plusieurs tumeurs importantes dans l'utérus, la probabilité de grossesse est considérablement réduite, même si les analyses ne révèlent aucune anomalie susceptible d'empêcher une grossesse.
Les polypes utérins eux-mêmes n'interfèrent en rien avec le processus de fécondation de l'ovule. Mais celui-ci doit ensuite traverser le canal cervical pour atteindre l'utérus et se fixer sur sa paroi postérieure. C'est là que les problèmes commencent. Les polypes du canal cervical empêchent l'ovule de pénétrer dans la cavité utérine, tandis que ceux qui se forment à partir de l'endomètre empêchent l'implantation de l'embryon. Le plus souvent, les néoplasmes se forment simplement sur la paroi postérieure de l'utérus. Et même si l'embryon parvient à s'implanter, le risque de rejet (fausse couche) est élevé après un certain temps. En effet, la présence de polypes affecte la contractilité de l'utérus et l'augmente.
Un décollement placentaire ultérieur peut être considéré comme une conséquence tout aussi désagréable. C'est généralement ce qui se produit au niveau d'un polype. Le décollement placentaire est dangereux pour le fœtus, et s'il n'est pas encore prêt à vivre de manière autonome hors du corps maternel, il présente un risque élevé de décès du fœtus.
Il est évident que dans une telle situation, la grossesse doit être surveillée en permanence par des médecins, qui surveilleront les taux d'œstrogènes et de progestérone, toute modification de l'endomètre, l'état de l'ovule périnéal et du placenta. Une femme peut ne pas ressentir le danger d'une tumeur bénigne ordinaire, mais celle-ci peut cacher un double risque: une certaine probabilité (bien que faible) de dégénérescence en cancer et le risque de perdre l'enfant à tout stade de la grossesse.
Il faut dire que la probabilité de tomber enceinte en présence d'un polype endométrial est extrêmement faible. Beaucoup considèrent le début d'une grossesse dans ces conditions comme un miracle. Les médecins insistent sur la nécessité d'examens gynécologiques réguliers et, en cas de détection de polypes, sur leur traitement. Les chances de devenir mère augmentent ainsi considérablement, même si le risque de récidive persiste (généralement après 11 à 12 mois). On estime qu'après 2 à 3 cycles menstruels, une grossesse devient tout à fait possible et sans danger.
Si un polype est détecté chez une femme enceinte, il n'est retiré qu'en cas de nécessité absolue avant le début du travail, mais seulement surveillé. Une croissance importante du néoplasme, une suspicion de malignité cellulaire ou une inflammation du néoplasme justifient son ablation pendant la grossesse. Il est clair que si le polype est localisé au fond de l'utérus, près du placenta, l'opération devient dangereuse pour le fœtus, ce qui confirme une fois de plus l'importance d'un examen gynécologique de la future mère dès la planification d'une grossesse.
Formes
En médecine, il n'existe pas de classification unifiée des polyposes. En gynécologie, on subdivise généralement les polypes endométriaux en:
- Polypes glandulaires simples (type fonctionnel), se développant dans le contexte de changements hormonaux,
- Polypes glandulo-fibreux simples résultant d'une inflammation prolongée (généralement initialement infectés),
- Polypes fibreux simples à faible teneur en tissu glandulaire (caractéristiques des femmes après 40 ans),
- Polypes glandulaires adénomateux (adénome chez la femme - un type rare de polypes) avec un risque élevé de dégénérescence en tumeur cancéreuse; facteurs de risque: période de ménopause (troubles métaboliques, maladies endocriniennes);
Un polype glandulaire fibrosé (avec stroma fibreux) est généralement le résultat d'IST et d'infections urogénitales. Sa taille varie de quelques millimètres à un centimètre et demi. Le plus souvent, ces polypes ont une tige fine et une structure dense.
Polype glandulaire hyperplasique: conséquence de la prolifération (développement anormal) des glandes épithéliales. Dans ce cas, la structure de la muqueuse de l'organe reste inchangée. Ces néoplasmes sont considérés comme des états précancéreux, bien que le risque de dégénérescence soit faible (environ 1 %).
Il convient de noter que le polype glandulaire n'est pas toujours associé à une dysplasie. Parfois, la cause de la formation d'une excroissance est une multiplication excessive des cellules de la muqueuse.
Le polype glandulaire de type prolifératif (fonctionnel ou basal) se caractérise par la division active des cellules qui le composent. Grâce à cela, le polype grandit en conservant une forme arrondie et régulière, le plus souvent avec une surface lisse.
Le polype glandulaire à prolifération focale de type basal a généralement une forme irrégulière, peut avoir une structure granuleuse, de fausses papilles, dans le pédicule localisé des vaisseaux sanguins à paroi épaisse sous forme de tubules.
Les processus prolifératifs et dysplasiques ne touchent qu'une seule partie des polypes. Il existe cependant une autre issue: la tumeur régresse, et non pas une croissance. Le diagnostic de « polype glandulaire avec épidermisation » indique que les structures glandulaires du néoplasme sont recouvertes par un épithélium pavimenteux multicouche, ce qui a entraîné l'arrêt de la croissance du polype.
Le polype stromal glandulaire est une formation polymorphe constituée de fibres de structures et de types variés. Il existe également un autre type de tumeur bénigne, plus rare, le polype kystique glandulaire. Il s'agit d'une tumeur assez volumineuse (0,5 à 6 centimètres de diamètre), oblongue, conique ou irrégulière, à la surface lisse et plane, au-dessus de laquelle dépassent parfois les contours de cavités kystiques remplies non pas de fibres, mais d'un liquide incolore. On peut observer des vaisseaux à la surface de ces polypes.
Les polypes adénomateux se présentent sous la forme de tumeurs ternes, friables et grisâtres. Leur taille dépasse rarement 1,5 cm et leur localisation privilégiée est le canal cervical, plus proche des trompes de Fallope. Des foyers adénomateux peuvent se trouver à l'intérieur de formations kystiques glandulaires, ce qui rend difficile la détermination du type de polype.
Complications et conséquences
Nous constatons que le polype glandulaire de l'endomètre n'est pas une tumeur sans danger. Non seulement il empêche la grossesse, mais il peut également provoquer son interruption à tout moment. Pour la mère, il comporte un autre danger: le risque de dégénérer en cancer. Ce deuxième danger concerne les polypes, quelle que soit leur localisation.
On pense qu'un polype de l'estomac, de l'œsophage, de la vésicule biliaire et de l'intestin peut éventuellement évoluer vers une tumeur cancéreuse. Cependant, le risque est plus élevé lorsque le polype est situé dans le côlon. Les polypes adénomateux ont la plus grande tendance à modifier leurs propriétés. Si la tumeur mesure moins de 1 cm, la probabilité de malignité est légèrement supérieure à 1 %, mais si elle grossit un peu plus (1 à 2 cm), le risque atteint près de 8 %. La croissance d'un polype du côlon est extrêmement dangereuse, car elle se transforme en cancer chez 40 à 42 personnes sur 100. Ces chiffres sont déjà alarmants.
D'autres types de polypes glandulaires peuvent également être moins susceptibles de se transformer en tumeurs malignes. Dans ce cas, les facteurs augmentant le risque de cancer sont: une taille importante ou une croissance importante du néoplasme, ainsi que la présence d'un groupe de polypes.
Moins dangereuse, mais tout aussi désagréable, est l'inflammation de la tumeur, qui survient souvent en cas de traumatisme et d'infection. Le plus souvent, les polypes apparaissent sur fond d'inflammation chronique déjà existante, mais la tumeur elle-même peut facilement être impliquée dans le processus. Premièrement, elle devient dans la plupart des cas un réservoir d'infection, car l'inflammation des organes internes ne se produit généralement pas à partir d'un simple foyer. De plus, le foyer d'inflammation est très attractif pour les bactéries opportunistes présentes dans notre organisme.
Un polype glandulaire présentant une inflammation de nature infectieuse est une source d'infection pour tout l'organisme. Mais un polype non inflammatoire peut également le devenir s'il est régulièrement traumatisé, par exemple lors de rapports sexuels (si le polype dépasse le col de l'utérus), lors du passage de selles dans l'intestin ou d'aliments solides dans l'œsophage. Traumatiser un polype augmente le risque d'inflammation (et il y a toujours des bactéries dans l'organisme, en particulier dans les intestins) et de transformation d'une tumeur bénigne en tumeur maligne.
Pourtant, des conséquences dangereuses et des complications peuvent être facilement évitées en retirant le polype sans attendre qu'il atteigne une taille critique ou se transforme en cancer. La médecine moderne propose généralement des interventions sûres et peu traumatisantes pour l'ablation des polypes des organes internes. Certes, le risque de récidive et la nécessité d'interventions répétées persistent. Cependant, il est préférable d'enlever un polype (même si ce n'est que quelques fois) que d'enlever une partie, voire la totalité, d'un organe en cas de cancer. Dans ce cas, le pronostic vital et la guérison du patient dépendront du stade du cancer, c'est-à-dire de la négligence de l'intervention.
Diagnostics ng glandular polyp
Les polypes pouvant apparaître sur la muqueuse de différents organes, de la gorge et du nez au rectum, leur diagnostic doit être réalisé par des médecins de différentes spécialités. La détection et le traitement des polypes du nez et de la gorge sont assurés par des ORL. Les polypes de l'appareil reproducteur sont diagnostiqués par des femmes médecins lors d'examens gynécologiques ou d'échographies. Les polypes du tractus gastro-intestinal sont traités par des gastro-entérologues et des proctologues.
Mais le problème est le suivant: comme les polypes ne se rappellent pas d'eux-mêmes pendant longtemps, ils sont le plus souvent découverts par hasard lors d'un examen pour une autre maladie. Le patient est alors orienté vers le spécialiste approprié pour un diagnostic et un traitement plus approfondis.
Étant donné que le polype glandulaire se trouve le plus souvent dans les organes du tractus gastro-intestinal ou de l'utérus, nous envisagerons le diagnostic de pathologie sur l'exemple de ces organes.
Le gynécologue peut diagnostiquer les polypes cervicaux dès l'examen de la patiente sur le fauteuil. L'inspection à l'aide de miroirs spéciaux permet d'évaluer l'état de la partie vaginale du col de l'utérus et, si la tumeur dépasse ses limites, le médecin peut la voir à l'œil nu.
Le degré de malignité de la tumeur ne peut être déterminé qu'après son ablation et une analyse histologique. Le résultat de l'analyse histologique de la biopsie (une biopsie du polype est réalisée au préalable) influence grandement le traitement du patient, mais nécessite du temps et un équipement spécifique. Un résultat préliminaire peut être obtenu par colposcopie avec coloration de la tumeur au fluorochrome. Aux rayons ultraviolets, les tissus sains et malins se colorent différemment. Le diagnostic définitif n'est possible qu'après une biopsie (souvent après ablation du polype, notamment en cas de suspicion de cancer).
Les polypes présents dans l'utérus et le canal cervical peuvent être détectés (et leur taille estimée) par des techniques diagnostiques instrumentales, notamment l'échographie. Les résultats de cet examen, réalisé entre le 5e et le 7e jour après les règles, sont particulièrement révélateurs.
L'hystéroscopie est un autre examen gynécologique très instructif. Il s'agit d'une procédure mini-invasive qui permet d'évaluer les tissus de l'utérus et du col de l'utérus. Au cours de cette intervention, le polype peut être retiré immédiatement à l'aide de micro-instruments (hystéro-séctoscopie, similaire à la chirurgie laparoscopique).
La détection de polypes dans l'appareil reproducteur est également une indication pour leur traitement (ablation). À ce stade, le patient devra subir plusieurs examens:
- Analyse sanguine générale
- Analyse d'urine
- Chimie du sang
- Analyses sanguines pour la syphilis, le VIH, l'hépatite
- Test du groupe sanguin et du facteur Rh (si nécessaire)
- Frottis gynécologique
- Examen cytologique du frottis cervical
Vous devriez également avoir un coagulogramme, des résultats d'ECG, une échographie, une colposcopie, un fluorogramme, des informations sur les vaccinations.
Les polypes du tractus gastro-intestinal sont généralement détectés lors d'une FGDS, d'une coloscopie ou d'une palpation rectale par un proctologue. La polypose intestinale peut également être diagnostiquée lors d'un examen laparoscopique de la cavité abdominale. Des examens diagnostiques peuvent être effectués en lien avec les plaintes du patient et d'autres pathologies, ce qui est plus probable compte tenu du développement quasi asymptomatique des polypes.
L'examen endoscopique permet d'extraire immédiatement la tumeur, qui est ensuite soumise à un examen histologique. Cependant, pour cela, le patient doit disposer des résultats des analyses et examens suivants:
- Analyse sanguine générale (valable 2 semaines)
- Analyse d'urine (valable 2 semaines)
- Test sanguin biochimique (valable 2 semaines)
- Test de syphilis (Wassermann ou complexe)
- Coprogramme
- échographie
- ECG (valable 1 mois)
- Fluorographie
- Vaccinations
- Résultats de l'examen gastro-intestinal préliminaire: FGDS, coloscopie et radiographie du gros intestin (irrigographie), échographie pelvienne, scanner, IRM
- Tests sérologiques (présence ou absence d'Helicobacter pylori).
Une attention particulière est accordée au diagnostic différentiel, car l'apparence des polypes diffère peu de celle des myomes, des kystes ou des tumeurs cancéreuses. Il est essentiel d'établir un diagnostic précis en déterminant la nature de la tumeur. Cependant, après l'ablation de la tumeur, une étude histologique des cellules est nécessaire pour exclure ou confirmer un cancer, car elle influence fondamentalement la stratégie thérapeutique ultérieure.
Traitement ng glandular polyp
Les polypes glandulaires sont des tumeurs. Malgré leur nature bénigne, les médecins estiment qu'il est nécessaire de les retirer sans attendre l'apparition de complications, et encore moins la progression d'un cancer. En principe, c'est la base du traitement de la pathologie, car les traitements médicamenteux, et surtout les traitements traditionnels, ne peuvent résoudre radicalement le problème.
Pourtant, tous les patients n'acceptent pas l'opération, car la tumeur ne les gêne pas, ce qui affaiblit leur vigilance. L'intervention chirurgicale, même mini-invasive, effraie les personnes qui ne pensent pas aux conséquences possibles d'un traitement médicamenteux. De plus, elle est souvent inefficace.
Mais quel peut être le traitement médical des polypes? Cela inclut l'hormonothérapie, s'il s'agit de polypes fonctionnels sensibles aux variations de l'équilibre hormonal. Ce traitement vise à stopper la croissance du néoplasme, mais, en règle générale, n'entraîne pas sa résorption.
Les hormones peuvent être prescrites comme domaines de correction du déséquilibre (par exemple, les agents hormonaux féminins qui normalisent le cycle menstruel, « Diane-35 », « Yarina », « Jes », « Dufaston », phytohormones à base de plantes) et comme agents anti-inflammatoires (corticostéroïdes).
En cas d'inflammation de la tumeur et de torsion de sa tige (certains polypes ont une tige fine et sont assez mobiles), les patients peuvent ressentir une douleur palpable. Dans ce cas, un traitement symptomatique est mis en place pour soulager la douleur. Des médicaments de la catégorie des AINS, aux effets analgésiques et anti-inflammatoires complexes, sont généralement prescrits par voie orale. Cependant, une utilisation prolongée peut entraîner des problèmes gastro-intestinaux et irriter fortement les muqueuses.
En cas de polypes de l'appareil reproducteur, un traitement complémentaire est mis en place pour prévenir l'infection de la tumeur, susceptible d'accélérer le développement de la tumeur. Dans ce cadre, des solutions antiseptiques sont utilisées (solution de permanganate de potassium, préparations « Septadine », « Miramistin », etc.).
Mais comme la formation de polypes n'est pas notée dans un endroit vide, et dans la plupart des cas elle contribue au processus inflammatoire provoqué par une infection (bactéries, virus, protozoaires), avant de traiter directement les polypes glandulaires, les médecins s'occupent du traitement de la maladie sous-jacente, considérée comme la cause de la pathologie tissulaire.
En cas de diagnostic d'IST, un traitement spécifique est mis en place: antiviral, antibactérien (après détermination du type de bactérie), immunomodulateur. En cas de résultat négatif pour les infections sexuellement transmissibles, des inducteurs d'interféron et des immunostimulants sont prescrits.
L'ablation des polypes utérins est principalement réalisée chirurgicalement, mais pour les néoplasmes de petite taille, d'autres méthodes peuvent être utilisées. Par exemple, la cautérisation des polypes utérins par des acides est une procédure assez courante. À cet effet, le médicament « Solkovagin » est souvent utilisé.
En cas de polypes gastro-intestinaux, un test d'infection bactérienne est également réalisé. Si les polypes sont localisés dans l'estomac, une éradication d'Helicobacter pylori est d'abord pratiquée, puis les polypes sont retirés.
En cas de polypes gastro-intestinaux, la chirurgie est considérée comme la seule solution. Cependant, on trouve aujourd'hui sur le marché des médicaments dont les fabricants affirment qu'ils contribuent à la résorption des néoplasmes et ont un effet antitumoral. Parmi ceux-ci, on trouve les suppositoires à base de plantes « Chistobolin » à la ciguë de la société « Amrita ».
Médicaments
Pour ceux qui n'osent pas traiter les polypes par des méthodes chirurgicales considérées comme les plus efficaces, nous vous présentons les médicaments utilisés dans le traitement conservateur. Ces mêmes méthodes peuvent être utilisées pendant la convalescence après l'ablation chirurgicale des polypes afin de prévenir les complications et les récidives.
Dufaston est un médicament hormonal à base de dydrogestérone, prescrit en cas de déficit en progestérone, dans le cadre d'un traitement de substitution pour stopper les saignements utérins. Il convient de noter que le traitement des polypes endométriaux par ce médicament a suscité des avis positifs, mais que de nombreuses femmes n'ont pas pu éviter la chirurgie grâce à ce médicament.
Le médicament est prescrit sous forme de comprimés, généralement à la dose de 10 mg, 1 à 3 fois par jour. Le déroulement du traitement et la posologie sont déterminés par le médecin traitant.
Ce médicament hormonal est prescrit aux patientes de plus de 18 ans. Son utilisation est autorisée pendant la grossesse, sur prescription médicale.
Cependant, « Duphaston » présente également un nombre suffisant de contre-indications. Celles-ci incluent: l'hypersensibilité à la composition du médicament, les néoplasmes progestatifs-dépendants (identifiés ou suspectés), les saignements génitaux d'étiologie incertaine, les tumeurs malignes, les pathologies hépatiques avec dysfonctionnement organique, l'intolérance au galactose, la porphyrie et l'allaitement.
Si le médicament est prescrit en association avec des œstrogènes, les contre-indications peuvent inclure: l'hyperplasie de l'endomètre, la thrombose vasculaire et la prédisposition à celles-ci (angine de poitrine, obésité sévère, âge avancé, etc.).
Le médicament présente également de multiples effets secondaires (comme le veut la réalité de l'hormonothérapie). Les plus courants (maux de tête, sensibilité mammaire, irrégularités menstruelles, douleurs menstruelles, nausées) ne sont pas particulièrement nocifs pour la santé.
Parmi les effets secondaires, détectés plus souvent chez 1 patient sur 100, on trouve: prise de poids, dermatite, dysfonctionnement hépatique, étourdissements, vomissements et dépression. D'autres effets indésirables sont rarement observés.
La « Miramistin » est un antiseptique populaire aux nombreuses applications médicales. Il est efficace contre les bactéries et les virus complexes (herpès, VIH, etc.). Sa popularité s'explique également par l'absence d'effets secondaires, la possibilité d'utilisation pendant la grossesse et une durée d'utilisation illimitée sans effets indésirables.
En gynécologie, une solution antiseptique est utilisée pour l'irrigation et l'imprégnation des tampons (ils sont posés pendant 2 heures pendant 2 semaines ou plus pour soulager l'inflammation et prévenir la propagation de l'infection). Elle peut également être utilisée pour l'électrophorèse.
Seule une sensibilité individuelle au médicament constitue une contre-indication à l'utilisation d'un antiseptique. Parmi les effets secondaires, on peut noter une légère sensation de brûlure, qui disparaît rapidement et sans conséquence. D'autres symptômes d'irritation des muqueuses (démangeaisons, rougeurs, sensation de sécheresse) sont très rares.
« Chistobolin » – suppositoires à base de plantes à base de ciguë et de racine de bardane. Utilisé pour la prévention des tumeurs bénignes et malignes, notamment des polypes intestinaux et utérins. Grâce à son action analgésique, anti-œdémateuse et résorbante (antitumorale), ce médicament peut être utilisé dans le cadre du traitement complexe des polypes. Il est particulièrement efficace contre les néoplasmes de petite taille.
En raison de l'inclusion d'extrait de bardane, le médicament a un effet antimicrobien et hémostatique.
Pour augmenter l'efficacité du traitement, il est recommandé de suivre un régime végétarien et de nettoyer quotidiennement les intestins avec de l'eau acidifiée.
Les suppositoires s'utilisent quotidiennement le soir pendant une durée maximale de 10 jours. Un suppositoire doit être inséré dans le vagin ou le rectum.
Les contre-indications à l'utilisation des suppositoires sont la grossesse, l'allaitement et l'enfance. Ce médicament ne doit pas être utilisé en cas d'intolérance individuelle à ses composants.
Malgré le fait que le médicament utilise une matière végétale toxique (pruche), la libération progressive et dosée du principe actif empêche les phénomènes d'intoxication du corps, de sorte que les effets secondaires habituels du médicament ne sont pas notés.
« Solkovagin » est une solution acide concentrée utilisée en gynécologie pour le traitement (cautérisation) des polypes du canal cervical avec un endomètre sain.
Le médicament est appliqué par voie topique, strictement sur la zone affectée du col de l'utérus après l'avoir nettoyé des sécrétions vaginales et traité avec une solution faible d'acide acétique (permet de délimiter les limites d'application).
La « Solcovagine » est utilisée lors d'une colposcopie. La solution est appliquée deux fois à 2 minutes d'intervalle. La dose unique correspond à ½ flacon.
Après quelques jours de traitement du polype avec la solution, des examens de contrôle sont effectués (10, 24 et 38 jours). En cas de résultats insatisfaisants, le traitement est répété.
Le médicament n'est pas prescrit en cas d'hypersensibilité aux acides contenus dans le médicament, de suspicion d'oncologie utérine ou de dysplasie. Il n'est pas utilisé pendant la grossesse.
Aucun effet secondaire ni modification dégénérative des tissus utérins après traitement avec la solution n'est noté.
Traitement populaire
Cette partie de notre article est dédiée à ceux qui se méfient de la médecine et croient que toute maladie peut être guérie naturellement par les fruits de Mère Nature et des moyens improvisés. Il convient de noter d'emblée que les médecins s'opposent catégoriquement à ce type de traitement, car même les médicaments ne parviennent pas toujours à stopper la croissance, et encore moins à détruire le polype glandulaire. De plus, les traitements traditionnels ne peuvent que retarder la guérison, si rien n'est fait pour l'en empêcher. Après tout, il s'agit le plus souvent d'une perte de temps, d'une maladie négligée, voire d'un cancer, si le traitement a provoqué la croissance tumorale.
Mais les médecins recommandent, et le dernier mot revient aux patients. Alors, que peut nous offrir la médecine traditionnelle contre les polypes?
Commençons par la propolis, qui, selon la recette, est absorbée par voie orale dans un polype glandulaire, quelle que soit sa localisation. La propolis est prise en poudre (10 g) et mélangée à du beurre de qualité préalablement fondu (1:10). La composition est chauffée au bain-marie pendant 0 minute, sans bouillir ni brûler.
Prenez le médicament pendant trois semaines, à raison d'une cuillère à café trois fois par jour, une heure avant les repas. Vous pouvez répéter le traitement après deux semaines.
La contre-indication à un tel traitement est une maladie du foie.
Un remède à base de jaunes d'œufs et de graines de courge. Prenez 7 jaunes d'œufs bouillis et 6 cuillères à soupe de graines épluchées. À l'aide d'un moulin à café, réduisez les graines en farine, puis mélangez-les avec les jaunes d'œufs râpés au tamis et ½ litre d'huile de tournesol. Chauffez au bain-marie pendant 20 minutes, laissez refroidir et placez au réfrigérateur.
Prendre le médicament contre les polypes, quelle que soit leur localisation, à raison d'une cuillère à café le matin. La durée du traitement est de 5 à 17 jours.
Shilajit. La préparation nécessite de la momie naturelle, exempte d'impuretés. On en prend 0,5 g par jour avec du lait ou du jus de raisin pendant 20 jours. Après une pause d'un mois, le traitement est répété. La durée totale du traitement est de 6 mois.
Il est considéré comme particulièrement efficace contre les polypes utérins.
Kalina. Cette recette sera utile aux personnes souffrant de polypes gastriques. Versez 3 à 4 cuillères à soupe de baies de calamus dans de l'eau bouillante (1/2 litre) et laissez infuser une heure. Divisez la préparation en 3 doses. Prenez-en une chaque jour entre les repas.
Huile d'argousier. Utilisée contre les polypes rectaux, elle consiste à tremper les doigts dans l'huile légèrement chaude et à les insérer dans l'anus (répéter 3 fois de suite).
Au préalable, il est recommandé de faire un bain de vapeur dans une bassine contenant une décoction de plantes (camomille, millepertuis, achillée millefeuille, etc.) pendant deux heures. L'eau ne doit pas être trop chaude, mais pas froide non plus.
Le traitement à base de plantes fait partie intégrante de la médecine traditionnelle, car les propriétés curatives de différentes plantes sont connues depuis longtemps. Pour lutter contre le polype glandulaire, on utilise des plantes aux propriétés antibactériennes et anti-inflammatoires, l'inflammation étant un environnement favorable à la formation et à la croissance de néoplasmes.
En cas de polypes localisés au niveau du col de l'utérus, vous pouvez vaporiser une décoction de plantes. Prenez 2 cuillères à soupe d'achillée millefeuille, de romarin, de sauge et d'écorce de chêne dans 2,5 litres d'eau bouillante et laissez bouillir pendant une demi-heure. Une fois la décoction refroidie, filtrez et utilisez-la 2 fois par jour jusqu'à disparition des signes d'inflammation.
Pour un apport interne en cas de polypes utérins, vous pouvez utiliser l'utérus de porc, une plante médicinale qui soulage de nombreux problèmes féminins. On l'utilise en décoction ou en teinture.
Pour une décoction, prendre 1 cuillère à soupe de matière végétale dans 1 cuillère à soupe d'eau chaude, faire bouillir 10 minutes, puis refroidir et filtrer. Dose unique: 1 cuillère à soupe de décoction. Fréquence de prise: 4 fois par jour.
Pour la teinture, il faut 5 cuillères à soupe de plantes et 1/2 litre de vodka de qualité. Laisser infuser le médicament pendant 21 jours, à l'abri de la lumière. Il est recommandé d'agiter régulièrement la préparation. Filtrer la teinture et la prendre en augmentant progressivement la dose de 15 à 30 gouttes par prise. La fréquence de prise est de 3 fois par jour. Prendre le médicament avant les repas.
Les polypes intestinaux peuvent être traités avec de la chélidoine. C'est une plante toxique; il faut donc veiller à ne pas dépasser la dose et à ne pas négliger les interruptions de traitement.
Pour traiter les polypes, utilisez le jus de la plante dilué dans de l'eau. Cette préparation est utilisée pour les lavements. Traitement: commencez par 1 h.l. de jus de chélidoine dans 1 litre d'eau. Appliquez les lavements pendant 15 jours, suivis d'une pause de 2 semaines. Le traitement suivant de 15 jours consiste à augmenter la concentration de la solution (1 cuillère à soupe de jus pour 1 litre d'eau). Ensuite, faites une autre pause de deux semaines, puis un autre traitement de 15 jours (la concentration de la solution n'est pas augmentée).
On pense qu'un tel traitement devrait éliminer les polypes. Si cela ne se produit pas, le traitement peut être répété selon le même schéma après 4 mois.
Il est difficile de déterminer l'utilité des recettes de médecine traditionnelle dans chaque cas spécifique. Les médecins déconseillent l'automédication, et les recettes traditionnelles ne doivent être utilisées qu'en complément (contre l'inflammation et l'infection).
Homéopathie
Le polype glandulaire est une pathologie dont le traitement fait généralement consensus entre les médecins traditionnels et les homéopathes. Ces derniers s'accordent sur l'importance de l'ablation des néoplasmes, en raison du risque d'inflammation, d'ulcération et de dégénérescence cancéreuse. Les remèdes homéopathiques prescrits par les médecins alternatifs constituent la base du traitement de base, qui soulage les symptômes de la maladie sous-jacente, inhibe la croissance des polypes et prépare à leur ablation.
Les médicaments sont prescrits en fonction de la localisation des polypes. Cependant, il existe une liste de médicaments universels pour les polypes de tout type et de toute localisation. Parmi ceux-ci figurent:
- Gouttes de Psorinohel H (dose unique - 10 gouttes)
- Solution Hormel CH (dose unique - 10 gouttes)
- Comprimés de Bariumodel (dose unique - 1 comprimé)
Tous les médicaments doivent être pris 2 fois par jour.
Aux médicaments ci-dessus peuvent s'ajouter des médicaments dont la nomination est liée à la localisation du polype:
- Pour les polypes nasaux - Gouttes Naso-Heel C,
- Pour les polypes de la vessie, comprimés Renelle,
Il existe une liste précise de remèdes homéopathiques pour le traitement symptomatique:
- Pour la douleur et les brûlures - Sanguinaria-Injeel,
- Pour les écoulements de mucus associés aux polypes (polypes du nez, de la vessie, de l'utérus, des intestins) - Hydrastis-Injeel,
- Pour les hémorragies - Ipecacuanha-Injeel, Kreosotum-Injeel, Belladonna.
- En cas de tendance aux processus prolifératifs (croissance accrue des polypes) - Thuya.
Afin d'améliorer la circulation sanguine dans la muqueuse, les médicaments Placenta Compositum et Mucosa Compositum sont prescrits par la société allemande Heel.
Après un mois de traitement, des médicaments spécifiques (composants pour organes sus-jacents) sont prescrits pour optimiser le fonctionnement de l'organe affecté. Ces injectables sont prescrits en tenant strictement compte de la localisation des polypes:
- Pour les polypes nasaux - Mucosa nasalis,
- Pour les polypes de la vessie - Vesica urinaria,
- Pour les polypes intestinaux - Rectum, Côlon,
- Pour les polypes utérins - Utérus, Ovarium.
Les injections sont réalisées par voie intramusculaire à intervalles d'une semaine. La dose unique est d'une ampoule.
Les homéopathes ne garantissent pas qu'après avoir suivi le traitement complet, le patient pourra se débarrasser des polypes ni qu'à l'avenir, la tumeur ne recommencera pas à se développer et ne se transformera pas en cancer. Après tout, même l'ablation chirurgicale des polypes ne permet pas toujours d'enrayer complètement le processus. Cependant, un traitement homéopathique, administré après l'excision du polype, permettra d'éviter les récidives.
Traitement chirurgical
Il est peu probable que l'on puisse se débarrasser des polypes sans chirurgie. Cependant, la chirurgie doit-elle vous inquiéter? De nos jours, elle est pratiquée avec des instruments microchirurgicaux, parfois même lors du diagnostic. Il s'agit d'interventions mini-invasives, facilement réalisables à un stade précoce, lorsque la tumeur n'est pas trop importante et n'est pas sujette à la dégénérescence.
Le choix d’un traitement efficace pour un polype glandulaire dépend de sa taille et de sa localisation.
Les polypes nasaux sont retirés par l'une des nombreuses méthodes proposées par les cliniques: mécanique (à l'aide d'un scalpel ou d'une boucle spéciale), laser, onde radio, congélation (cryométhode), endoscopique (endoscope avec un rasoir).
L'hystéroscopie est considérée comme la méthode la plus courante pour le traitement des polypes utérins. Elle est réalisée à l'aide d'un appareil optique: un hystéroscope (résectoscope) et une curette, qui permet de gratter les tissus anormaux. Le site d'excision de la base du polype est cautérisé par un courant électrique ou de l'azote liquide.
L'intervention est réalisée sous anesthésie générale.
Cette méthode est utilisée quels que soient la taille, le nombre et le type de polypes. Cependant, elle peut entraîner certaines complications: troubles menstruels, saignements, douleurs lors des rapports sexuels. Il existe un risque d'infection de la plaie.
Si la clinique ne dispose pas du matériel approprié, une laparotomie est pratiquée. Le polype est retiré par une incision péritonéale.
Une méthode plus moderne d'ablation des polypes est le laser. Le laser excise le tissu polypique et fusionne les parois des vaisseaux sanguins, réduisant ainsi le risque de saignement et d'infection. L'anesthésie n'est pas nécessaire. Les complications sont extrêmement rares. Néanmoins, les médecins ne pratiquent cette opération qu'après s'être assurés que la tumeur n'est pas maligne. Le laser ne laisse pas de biomatériau pour une étude histologique.
L'endoscopie et la laparoscopie sont utilisées pour l'ablation des polypes de la vessie, des organes pelviens, y compris des intestins.
Les polypes gastriques sont retirés par voie endoscopique (à l'aide d'une boucle de courant). Si le polype est volumineux (plus de 3 cm), une chirurgie ouverte est pratiquée. Si une tumeur maligne est détectée, une résection (ablation d'une partie de l'organe) est pratiquée.
L'excision transanale est considérée comme la méthode la plus courante pour les polypes intestinaux. Cette intervention est pratiquée si le polype est situé à une profondeur maximale de 10 cm de l'anus.
En option, une électrocoagulation réalisée avec un coloscope peut être pratiquée.
S'il est impossible de réaliser ce type de chirurgie, on a recours à la colotomie (le polype est retiré par une incision dans la cavité abdominale).
Si les polypes sont volumineux, une excision endomicrochirurgicale transanale est pratiquée; dans les néoplasmes malins, une résection intestinale transanale ou une chirurgie ouverte est pratiquée.
Dans l'œsophage, les polypes (même multiples) sont retirés par voie endoscopique à l'aide d'une boucle à laquelle est attaché un courant.
Prévoir
Le polype glandulaire est une tumeur que l'on retrouve chez 10 % de la population chaque année. Il ne s'agit pas encore d'un cancer, mais la tumeur a tendance à dégénérer, même si c'est moins fréquent. Le pronostic du traitement des polypes dépend à la fois du type de tumeur et de la rapidité de l'orientation vers un médecin.
Les polypes adénomateux sont considérés comme les plus dangereux, car ils évoluent plus souvent vers un cancer. Si la tumeur est détectée à temps, elle peut être retirée en toute sécurité. En cas de transformation en forme maligne, l'ablation de la partie de l'organe où se trouve le polype peut être nécessaire. Cependant, même cette intervention ne garantit pas une guérison complète.
Il faut savoir que l'ablation des polypes ne donne pas toujours un résultat définitif. On observe souvent des récidives de la maladie après environ un an, nécessitant une seconde intervention.
En ce qui concerne la prévention des polypes, la prévention des processus inflammatoires dans différents organes et le traitement rapide des maladies infectieuses et inflammatoires sont prioritaires. En effet, un processus inflammatoire prolongé favorise l'apparition d'excroissances sur la muqueuse.
Chez la femme, les IST sont souvent à l'origine d'inflammations au niveau de l'appareil reproducteur. Ceci souligne la nécessité de se protéger en cas de doute sur la santé sexuelle du partenaire.
Il est tout aussi important de surveiller l'équilibre hormonal. Cependant, cela n'est pas toujours possible, car des conditions comme la grossesse et la ménopause peuvent entraîner un déséquilibre hormonal. C'est pourquoi les médecins peuvent intervenir et proposer une solution, par exemple la prise d'hormones ou de phytohormones.
La prise de médicaments hormonaux doit être strictement prescrite par un médecin!
En ce qui concerne les polypes gastro-intestinaux, une alimentation rationnelle, un mode de vie sain et un traitement rapide de toute maladie du système digestif sont au premier plan.
Les examens de routine chez un spécialiste jouent un rôle important et doivent être effectués régulièrement après 40-50 ans. La coloscopie est obligatoire pour toute personne de plus de 50 ans. Pour les femmes de plus de 40 ans, un examen gynécologique est recommandé au moins une fois par an (de préférence tous les six mois).
Le polype glandulaire n'apprécie pas ceux qui surveillent attentivement leur santé. Des examens médicaux réguliers permettront d'identifier la tumeur à temps et d'éviter qu'elle ne devienne maligne. Un traitement rapide des maladies inflammatoires et un contrôle hormonal ne permettront pas au polype de survivre.

