Expert médical de l'article
Nouvelles publications
Types de pleuropneumonie
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
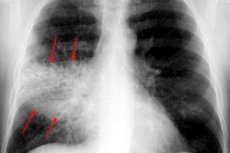
La pneumonie est classée selon le degré d'atteinte pulmonaire. Si le processus inflammatoire n'affecte que les lobes, sans se propager aux vaisseaux et aux alvéoles, on parle alors de pleuropneumonie, ou pneumonie lobaire, une maladie infectieuse pouvant être causée par des virus, des microbes ou des champignons. Il existe différents types de pleuropneumonie, qui ne peuvent être identifiés que par un médecin spécialiste.
Il existe aujourd'hui plusieurs pleuropneumonies présentant des caractéristiques différentes. Une telle classification est nécessaire, avant tout, pour un choix optimal du traitement.
Formes
La classification des différents types de pleuropneumonie repose sur des signes cliniques, étiologiques et autres. On distingue par exemple les pleuropneumonies par aspiration, post-traumatiques et postopératoires, ainsi que les pleuropneumonies virales, bactériennes, fongiques, etc. Examinons les principaux types de pleuropneumonie, leurs caractéristiques et leurs principales caractéristiques.
Péripneumonie infectieuse
De nombreux types de pleuropneumonie diffèrent selon l'agent infectieux. L'identification de l'infection est obligatoire, car le schéma thérapeutique, les méthodes et les médicaments utilisés en dépendent. La pleuropneumonie infectieuse est classée comme suit:
- La pleuropneumonie virale est causée par des virus et peut être une complication d'un traitement inapproprié ou de l'absence de traitement de la grippe ou d'infections virales respiratoires aiguës. Plus rarement, il s'agit d'une primo-infection. L'identification du virus dans la pleuropneumonie étant difficile à diagnostiquer, des antiviraux à large spectre d'activité sont le plus souvent prescrits pour le traitement, ainsi que divers médicaments symptomatiques.
- La pneumonie à mycoplasmes survient après la pénétration d'un type particulier de micro-organisme appelé mycoplasme dans le tissu pulmonaire. Cette maladie survient le plus souvent pendant l'enfance et l'adolescence. Elle peut évoluer de manière latente, sans symptômes spécifiques, mais répond bien au traitement antibactérien.
- La pneumonie et la pleuropneumonie fongiques peuvent être causées par divers types d'infections, notamment par des agents pathogènes fongiques. Le diagnostic de pleuropneumonie fongique n'est posé qu'après un diagnostic complet, car les symptômes cliniques de ce type de maladie sont généralement peu nombreux, les signes flous et imprécis, et ne correspondent souvent pas aux manifestations classiques d'une atteinte microbienne. La maladie peut être causée par des moisissures, Candida, des champignons dimorphiques endémiques et des pneumocystes. Le plus souvent, le « coupable » est Candida albicans, ainsi que des aspergilli ou des pneumocystes, c'est-à-dire une infection localisée au tissu pulmonaire. Les agents pathogènes peuvent pénétrer dans le système respiratoire à partir de foyers externes et d'autres foyers mycotiques présents dans le corps humain. Par exemple, Candida est un composant permanent de la microbiocénose cutanée et muqueuse, mais dans certaines circonstances, il peut être activé et devenir pathogène: une pneumomycose se développe alors. Le traitement de l'infection fongique pulmonaire est à long terme, avec un traitement antifongique puissant.
- La pleuropneumonie à actinobacillose est causée par Actinobacillus, un bacille pléomorphe Gram négatif formant des capsules. Cette maladie touche uniquement les ruminants: bovins, porcins et, plus rarement, ovins. Les autres animaux et les humains sont immunisés contre l'infection et ne contractent pas la maladie. Avant 1983, la maladie était appelée « pleuropneumonie à hémophilus »: ce terme est aujourd'hui considéré comme obsolète, car l'agent pathogène, auparavant classé dans le genre Haemophilus, a été transféré dans le genre Actinobacillus.
Un autre terme principalement utilisé en médecine vétérinaire est « péripneumonie contagieuse ». Il s'agit d'une forme particulièrement contagieuse de pneumonie, facilement transmissible d'un animal à l'autre et provoquant une maladie généralisée. L'agent causal est généralement Mycoplasma mucoides. Les animaux guéris d'une péripneumonie contagieuse deviennent immunisés contre l'infection.
Pleuropneumonie abcédée
Lorsqu'on parle de pleuropneumonie abcédée, on entend la présence de foyers de destruction purulente-nécrotique infectieuse du poumon. Il s'agit de multiples zones de dégradation tissulaire purulente-nécrotique, sans limite nette avec le tissu pulmonaire sain. En raison de la présence de processus destructeurs caractéristiques, de nombreux spécialistes qualifient cette maladie de « pleuropneumonie destructrice ».
Dans les poumons, des zones de fusion tissulaire de type confluent se forment. Le principal agent causal de la pathologie est considéré comme étant Staphylococcus aureus, mais des lésions sont également observées à Klebsiella et autres entérobactéries, ainsi qu'à streptocoques hémolytiques, pneumocoques et microbes anaérobies.
La cause la plus fréquente du développement d'une pleuropneumonie abcédée est considérée comme l'aspiration de sécrétions oropharyngées et la présence de foyers d'infection purulente à l'intérieur du corps adjacents aux vaisseaux lymphatiques et sanguins.
Les symptômes de la maladie sont similaires à ceux d’une pneumonie totale.
Pleuropneumonie communautaire
La pleuropneumonie communautaire est un type de processus pulmonaire inflammatoire au cours duquel l'agent infectieux pénètre dans le système respiratoire en dehors d'un hôpital ou d'un autre établissement médical et préventif. Cette forme de pleuropneumonie peut être bactérienne ou virale, et se transmet par voie aérienne.
Chez la plupart des patients, la réaction inflammatoire est déclenchée après une infection virale respiratoire aiguë non traitée ou une infection grippale, une trachéite ou une bronchite.
L'agent pathogène pénètre dans les poumons par voie descendante, depuis les voies respiratoires supérieures. Si les défenses immunitaires sont affaiblies, l'organisme a du mal à surmonter les nouveaux foyers inflammatoires. L'infection s'installe alors dans le tissu pulmonaire et une pleuropneumonie aiguë se développe.
Souvent, les patients atteints de pleuropneumonie communautaire présentent déjà divers problèmes respiratoires chroniques, comme une bronchite chronique. La maladie s'active lorsque certaines conditions sont créées, lorsque le système immunitaire est affaibli. Si le traitement est retardé ou ignoré, une pleuropneumonie peut se développer.
Pneumonie hypostatique
Une forme particulière de la maladie est la pleuropneumonie hypostatique, principalement secondaire. Le plus souvent, la maladie se développe suite à une stagnation prolongée de la circulation sanguine dans l'appareil circulatoire grêle, censée assurer le trophisme du tissu pulmonaire. Une altération de la circulation sanguine entraîne l'accumulation de produits d'intoxication dans les poumons. Des expectorations visqueuses se forment, favorisant la prolifération de micro-organismes – généralement des streptocoques et des staphylocoques –, ce qui provoque un nouveau processus inflammatoire.
La pleuropneumonie hypostatique ou congestive apparaît généralement chez les patients restés allongés pendant une longue période et incapables de se déplacer et de mener une vie normale en raison de blessures ou de pathologies somatiques. Ainsi, les maladies primaires peuvent être des crises cardiaques, des accidents vasculaires cérébraux, le diabète, des oncopathologies, etc. Une position horizontale prolongée altère la circulation sanguine et provoque une congestion tissulaire.
Types de pleuropneumonie en fonction de l'étendue de la lésion
Le poumon droit est divisé en trois lobes, le gauche en deux. Chaque lobe est lui-même divisé en segments – zones parenchymateuses ventilées par une bronche segmentaire et une branche de l'artère pulmonaire.
Lorsque la réaction inflammatoire est localisée dans un lobe pulmonaire, on parle de pleuropneumonie lobaire, et lorsqu'elle est localisée dans les deux lobes, on parle de pleuropneumonie bilobaire. On distingue également les pleuropneumonies lobaires unilatérales et bilatérales. Le tableau clinique et les mesures thérapeutiques sont similaires à ceux des autres formes de la maladie.
De plus, les spécialistes ont identifié les types suivants de pathologie lobaire:
- pleuropneumonie segmentaire – caractérisée par une lésion d’un segment du lobe pulmonaire;
- pleuropneumonie polysegmentaire - indique une lésion de plusieurs segments lobaires à la fois;
- La pleuropneumonie du lobe supérieur peut être droite ou gauche et indique une lésion du lobe supérieur du poumon;
- la pleuropneumonie du lobe inférieur peut également être droite ou gauche, selon la localisation du processus pathologique;
- la pleuropneumonie du lobe moyen est un processus inflammatoire dans le lobe moyen du poumon droit (dans le poumon gauche, le lobe moyen est absent);
- totale – se produit en cas de lésion de l’ensemble du champ pulmonaire (tous les lobes du poumon droit et gauche);
- pleuropneumonie subtotale - pour cette forme, des lésions des deux lobes d'un même poumon sont typiques;
- la pleuropneumonie focale indique une localisation claire du foyer inflammatoire, sans propagation aux tissus voisins;
- la pleuropneumonie sous-pleurale est un processus inflammatoire localisé dans la région sous-pleurale du poumon;
- pleuropneumonie basale - caractérisée par une réaction inflammatoire dans la partie inférieure du poumon.
Cette classification repose sur l'étendue de la réaction inflammatoire. La gravité des symptômes dépend de l'étendue de la lésion: plus l'inflammation est importante, plus le tableau clinique est profond et marqué. [ 1 ]
Pleuropneumonie confluente
Dans la forme confluente de la pleuropneumonie, les douleurs affectent simultanément plusieurs zones du poumon, voire un lobe pulmonaire. On observe un ralentissement prononcé de la respiration du côté affecté et une aggravation des symptômes d'insuffisance respiratoire (essoufflement, cyanose).
La pleuropneumonie confluente se caractérise par des modifications infiltrantes, caractérisées par l'apparition de zones d'infiltration compactées et/ou de cavités destructrices. Le terme « confluent » désigne la fusion de foyers pathologiques multiples ou uniques de petite taille en formations plus vastes. Compte tenu de cette particularité évolutive, la pleuropneumonie est considérée par les spécialistes comme une forme relativement unique de processus inflammatoire pulmonaire.
Complications et conséquences
Si les mesures de traitement ont été prescrites en temps opportun et que le traitement lui-même était compétent, l'évolution de la pleuropneumonie perd généralement sa cyclicité typique et est interrompue au stade initial de développement.
Si le processus de résorption de l'exsudat est perturbé, des complications de la pleuropneumonie se développent. Dans certains cas, du tissu conjonctif se développe au niveau du foyer pathologique: une carnification survient, suivie d'une cirrhose pulmonaire. Chez certains patients, des processus purulents avec destruction (fusion) des tissus sont observés, et la pleuropneumonie évolue vers un abcès ou une gangrène pulmonaire.
La pleuropneumonie se caractérise par des manifestations de la forme sèche de la pleurésie, avec une stratification fibrineuse et la formation d'adhérences. La propagation lymphogène de l'infection entraîne le développement d'une médiastinite purulente et d'une péricardite. Si la propagation microbienne se fait par voie circulatoire,
Foyers purulents métastatiques dans le cerveau et d'autres organes et tissus: le développement d'une méningite purulente, d'une péritonite, d'une endocardite aiguë polypeuse-ulcéreuse ou ulcéreuse, l'arthrite purulente commence.
Les patients s'inquiètent souvent de la persistance de la température pendant la prise d'antibiotiques pour une pleuropneumonie: cela pourrait-il indiquer l'apparition de complications? En cas de pleuropneumonie, la température fluctue généralement entre 37 et 38 °C. Avec une antibiothérapie, une température élevée peut persister 2 à 3 jours, et en cas de pathologie bilatérale, jusqu'à 10 à 14 jours (sans dépasser 38 °C). Un dépassement de la limite de 39 à 40 °C indique une augmentation de la réaction inflammatoire et une perte de la capacité de l'organisme à combattre l'agent pathogène. Dans ce cas, le médecin doit immédiatement réévaluer le traitement et, éventuellement, changer d'antibiotique. [ 2 ]
Diagnostics pleuropneumonies
L'examen d'un patient suspecté de pleuropneumonie est réalisé selon un plan personnalisé établi par un médecin. Ce plan comprend généralement:
Analyses générales de sang, d'urine, d'expectorations, biochimie sanguine (détermination des protéines totales, électrophorèse des protéines, détermination de la teneur en bilirubine et en fibrinogène);
Culture d'expectorations avec détermination de la sensibilité de la flore bactérienne à l'antibiothérapie;
ECG.
La radiographie thoracique est presque toujours la méthode diagnostique de base pour tous les types de pleuropneumonie. L'examen est réalisé selon deux projections:
- pendant la phase de marée haute, on observe une intensification et un enrichissement du schéma pulmonaire, ce qui s'explique par une hyperémie tissulaire;
- le degré de transparence est normal ou légèrement réduit;
- il y a une ombre uniforme et la racine pulmonaire est légèrement élargie du côté affecté;
- si la réaction pathologique est localisée dans le secteur du lobe inférieur, on observe alors une excursion réduite du dôme diaphragmatique correspondant;
- Au cours de la phase d'hépatisation, une diminution marquée de la transparence du tissu pulmonaire est détectée (en fonction de la zone affectée);
- la zone affectée du poumon est de taille normale ou légèrement agrandie;
- l'intensité de l'ombre augmente légèrement vers la périphérie;
- dans les zones moyennes d'assombrissement, on trouve des zones d'éclaircissement;
- la racine pulmonaire du côté affecté est élargie et présente une ombre uniforme;
- on observe une compaction de la plèvre adjacente;
- au cours de la phase de résolution, on observe une diminution de l'intensité de l'ombre de la zone pathologiquement altérée;
- l'ombre fragmentée est réduite, la racine pulmonaire est élargie.
En cas de suspicion de pleuropneumonie, il est préférable de réaliser un examen radiographique complet plutôt qu'une fluorographie standard, considérée comme une méthode préventive plutôt que thérapeutique et diagnostique. La fluorographie ne permet pas toujours de dépister correctement une pneumonie, car cela dépend à la fois de la gravité du processus pathologique et de l'état et de la densité des tissus traversés par les rayons X. La fluorographie permet de prévenir le développement d'une pneumonie chronique et de se protéger contre une évolution atypique du processus inflammatoire. Cependant, cette procédure ne permet pas de localiser l'inflammation ni d'évaluer sa complexité.
Il est recommandé aux patients atteints de tout type de pleuropneumonie de faire examiner leur fonction respiratoire externe et, si cela est indiqué, de procéder à une ponction pleurale.
La TDM multispirale est indiquée dans les cas suivants:
- s’il existe des symptômes cliniques évidents de pleuropneumonie, mais qu’il n’y a pas d’anomalies typiques sur l’image radiographique;
- si lors du diagnostic de pleuropneumonie des troubles atypiques sont détectés, tels qu'une atélectasie obstructive, un abcès ou un infarctus pulmonaire;
- en cas de pleuropneumonie récidivante, si des infiltrats pathologiques sont détectés dans la même zone du poumon;
- en cas de pleuropneumonie prolongée, si les infiltrats pathologiques ne se résolvent pas dans un délai d'un mois.
D'autres diagnostics instrumentaux peuvent inclure une fibroscopie bronchique, une biopsie transthoracique et une aspiration transtrachéale. La présence d'un épanchement pleural, avec possibilité de ponction pleurale en toute sécurité, constitue une indication pour un examen du liquide pleural. [ 3 ]
A chaque stade de la pleuropneumonie, une auscultation obligatoire est réalisée:
- au stade de la marée, on note une faiblesse de la respiration vésiculaire et une crépitation;
- au stade de l'hépatisation, il est possible d'entendre une respiration sifflante claire à fines bulles, avec une bronchophonie accrue;
- la crépitation est également présente au stade de la résolution.
Diagnostic différentiel
On distingue généralement les différents types de pleuropneumonie de la bronchopneumonie tuberculeuse (pneumonie caséeuse). Ce diagnostic est particulièrement difficile lorsque la pleuropneumonie touche les lobes supérieurs et la tuberculose les lobes inférieurs: au stade initial, la tuberculose ne se manifeste pas par des mycobactéries dans les expectorations, et les signes cliniques et radiologiques de ces pathologies sont très similaires. Il est parfois possible de poser un diagnostic correct de tuberculose en cas d'apparition précoce typique de la maladie: faiblesse précoce, transpiration accrue, fatigue constante et non motivée. La pleuropneumonie se caractérise par une apparition aiguë des symptômes, notamment une forte augmentation de la température, des douleurs thoraciques et une toux accompagnée d'expectorations. L'infiltrat tuberculeux diffère de l'infiltrat pleuropneumonique par ses contours nets.
Les analyses de sang chez les patients atteints de tuberculose montrent une leucopénie sur fond de lymphocytose, tandis qu'une leucocytose importante et une VS accélérée sont typiques de la pleuropneumonie.
Une autre confirmation de la tuberculose est considérée comme étant le test à la tuberculine (+).
Différents types de pleuropneumonie sont également différenciés du cancer bronchogène et de l’embolie pulmonaire à petites branches.

