Expert médical de l'article
Nouvelles publications
Structure ovarienne multifolliculaire: causes, symptômes, diagnostic
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
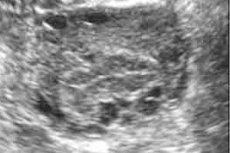
Une échographie assez courante révèle la présence d'ovaires multifolliculaires (OMF). Examinons les caractéristiques de cette affection, ses causes, ses symptômes et les méthodes de correction.
Les ovaires sont un organe pair de l'appareil reproducteur féminin. Ils sont situés dans la cavité pelvienne, de part et d'autre de l'utérus. Ce sont des glandes endocrines qui produisent des hormones stéroïdes sexuelles: œstrogènes, androgènes et progestatifs.
Les appendices fonctionnent depuis la fin de la puberté jusqu'à la ménopause, remplissant les fonctions suivantes:
- Générative – reproduction d'ovules fécondables. Le cortex des appendices contient des follicules primordiaux, dans chacun desquels se produit la maturation des ovules. Pendant la puberté, les ovaires comptent environ 40 000 follicules; après la puberté, leur nombre diminue progressivement, ce qui se traduit par des menstruations régulières.
- Hormonal – assure une production continue d'hormones. Dans ce cas, la sécrétion d'œstrogènes et de progestérone est contrôlée par l'hypophyse antérieure. Les œstrogènes sont produits par l'hormone folliculo-stimulante (HFS) pendant la première phase du cycle, tandis que l'hormone lutéinisante (HLS) est responsable des changements hormonaux pendant la deuxième phase.
- Végétatif – responsable du développement des caractères sexuels féminins externes, maintient la féminité.
Les glandes sexuelles contiennent un certain nombre de follicules, dans chacun desquels un ovule mûrit. Normalement, 4 à 7 follicules mûrissent chaque mois, dont l'un est dominant et ralentit le développement des autres. Un ovule y mûrit, prêt à être fécondé lors de l'ovulation. En cas d'échec de conception, les follicules se dissolvent, laissant place à la génération suivante.
Un nombre de follicules supérieur à la norme indique une multifollicularité. La particularité de cette affection est que les follicules n'atteignent pas leur pleine maturité. Cela se manifeste par des troubles du cycle menstruel, une absence de règles pendant six mois ou plus. Cependant, dans certains cas, un nombre élevé de composants structurels constitue une variante de la norme physiologique. Ce phénomène est typique chez les adolescentes, lorsque la fonction hormonale n'est pas encore pleinement développée.
Ce phénomène est observé chez les femmes ayant utilisé des contraceptifs hormonaux pendant une longue période. Dans tous les cas, une correction complète des troubles, avec rétablissement de la fonction menstruelle et élimination des problèmes associés, est nécessaire.
Que signifie ovaires multifolliculaires?
Pour décrire les caractéristiques structurelles des appendices, les spécialistes en diagnostic échographique utilisent le terme « multifollicularité ». Cela désigne un grand nombre d'éléments structurels de l'ovaire dans son stroma – plus de 7, et généralement 4 à 7 follicules. Cependant, les deux organes ont la même apparence.
Dans cette conclusion, une attention particulière est portée à la présence des symptômes suivants:
- Déséquilibres hormonaux.
- Troubles du cycle menstruel.
- Douleur tiraillante dans le bas-ventre.
- Incapacité à concevoir et plus encore.
Une telle structure peut être une variante de la norme physiologique. Cependant, dans certains cas, elle indique des processus pathologiques, par exemple une maladie polykystique. Pour déterminer la cause de l'apparition d'un grand nombre de follicules, un diagnostic différentiel est réalisé.
Structure multifolliculaire des ovaires
La multifollicularité est une affection caractérisée par la présence de plus de sept éléments structuraux dans le stroma ovarien. Ces modifications multifolliculaires ovariennes peuvent être dues à divers facteurs ou relever de variantes normales.
Il existe plusieurs raisons principales qui provoquent des changements multifolliculaires:
- Utilisation à long terme de médicaments hormonaux.
- Période de puberté.
- Prédisposition héréditaire.
- Surpoids ou insuffisance pondérale.
- Dysfonctionnement de l'hypophyse.
- Pathologies endocriniennes.
La transformation multifolliculaire des ovaires est détectée lors d'une échographie. Celle-ci révèle la présence de 12 follicules matures ou plus. Les symptômes de cette affection ne sont pas toujours évidents. Afin de déterminer la nature de la transformation multifolliculaire et le risque de complications pour la fonction reproductive, un diagnostic complet est réalisé. Sur la base des résultats de ces examens, des mesures correctives peuvent être prescrites pour rétablir le fonctionnement normal des organes reproducteurs.
Épidémiologie
Les follicules multifolliculares (MFO) se forment en grand nombre, une fois ou au cours de chaque cycle menstruel. Les statistiques indiquent qu'environ 25 % des femmes en bonne santé en âge de procréer sont confrontées à ce diagnostic. Parmi elles, plus de 70 % présentent des troubles hormonaux et un surpoids. Dans 11 % des cas, la multifollicularité entraîne le développement d'une maladie polykystique et de complications plus graves.
Causes ovaires multifolliculaires
Dans la plupart des cas, la multifollicularité est d'origine génétique et se manifeste par une diminution de l'hormone lutéinisante. Des changements hormonaux se produisent, avec de fortes fluctuations du poids corporel et des troubles endocriniens.
Les études menées indiquent que les causes des ovaires multifolliculaires peuvent être divisées en externes et internes, considérons les principales:
- Prédisposition génétique.
- Changements soudains du poids corporel.
- Chocs émotionnels, stress.
- Utilisation à long terme de médicaments hormonaux.
- Utilisation de contraceptifs oraux.
- Troubles endocriniens.
- Période de puberté.
- Allaitement maternel.
- Maladies inflammatoires et infectieuses de l'appareil génito-urinaire.
- Hypofonctionnement de l'hypophyse.
Une fois la cause de l'anomalie établie, la nécessité d'une correction médicale est déterminée. Si le patient est en bonne santé et que son système reproducteur fonctionne normalement, les facteurs déclenchants doivent être éliminés. Dans les autres cas, un examen complémentaire est effectué et un traitement est prescrit.
Ovaires multifolliculaires après arrêt des contraceptifs oraux
Les contraceptifs oraux sont très populaires et sont utilisés par environ 60 % des femmes. Après l'arrêt de la contraception orale, le corps commence à changer:
- Les gestagènes cessent d’être délivrés.
- La période d’ovulation s’accélère.
- La fonction gonadotrope de l’hypophyse est restaurée.
Dans ce contexte, une grande quantité d'hormones lutéinisantes et folliculo-stimulantes est produite. En 2 à 3 mois, la fonction reproductive est rétablie et le cycle menstruel est stabilisé.
En règle générale, les contraceptifs ne sont pas nocifs pour la femme. Très souvent, ils sont prescrits non seulement pour prévenir les grossesses non désirées, mais aussi pour traiter des maladies gynécologiques: aménorrhée, myome, saignements utérins anormaux, endométriose, etc.
Cependant, dans certains cas, l'utilisation prolongée de pilules contraceptives entraîne le développement d'une multifollicularité. Après l'arrêt de la contraception orale, cette affection doit être corrigée, car il existe un risque de développer une maladie polykystique, puis de se transformer en maladie scléropolykystique.
 [ 4 ]
[ 4 ]
Facteurs de risque
L'augmentation du nombre d'éléments structurels dans les glandes sexuelles féminines est due à l'impact de facteurs endogènes et exogènes sur l'organisme. Examinons les principaux facteurs de risque pouvant provoquer une MFI:
- Hérédité.
- Utilisation à long terme de contraceptifs oraux.
- Obésité ou insuffisance pondérale.
- Stresser.
- Lactation.
- Diabète sucré.
- Troubles de la synthèse de l'hormone lutéinisante.
- Adolescence.
- Âge supérieur à 35 ans.
Très souvent, la multifollicularité se développe en raison de l'obésité, qui touche 35 à 60 % des femmes. Le dépôt de graisse excédentaire est directement lié à une augmentation des concentrations plasmatiques de triglycérides et d'insuline. Cela entraîne une diminution de la tolérance au glucose et le diabète. L'hypertension artérielle et la dyslipidémie sont également des facteurs fréquents de multifollicularité.
Pathogénèse
Le mécanisme de développement de la multifolliculose est encore mal compris aujourd'hui. La multifolliculose est due à divers facteurs. La pathogenèse repose sur la perturbation du fonctionnement normal des organes. Normalement, chaque appendice ne produit pas plus de 10 follicules antraux au début du cycle. Sous l'influence des hormones, l'un d'entre eux devient dominant, sa capsule diverge et l'ovulation se produit.
De ce fait, la réserve ovarienne s'épuise progressivement et la possibilité d'une grossesse persiste jusqu'à 45 ans. Un dysfonctionnement du cortex surrénalien entraîne une augmentation de la production de follicules. Cette affection entraîne le développement d'une multifollicularité et, dans certains cas, d'une maladie polykystique.
Symptômes ovaires multifolliculaires
Dans la plupart des cas, la FOM est détectée lors d'une échographie. Cependant, plusieurs symptômes peuvent indiquer le développement d'une multifolliculose. Examinons-les:
- Échec du cycle menstruel.
- Douleur tiraillante dans le bas-ventre.
- Croissance excessive des poils sur le corps et le visage.
- Acné et boutons.
- Augmentation du sébum du cuir chevelu.
- Infertilité.
- Changement du poids corporel vers une augmentation.
La présence des symptômes ci-dessus, associée aux résultats de l'échographie, justifie un diagnostic plus approfondi. Des mesures correctives ou thérapeutiques seront prescrites en fonction des résultats. L'ignorance des symptômes peut entraîner des modifications polykystiques des organes.
Les symptômes de l'IMF peuvent être directs ou indirects. Les premiers signes sont l'absence prolongée de règles sans grossesse. De nombreuses patientes constatent également une baisse du timbre de la voix, une prise de poids et l'apparition d'une pilosité excessive.
Un grand nombre d'éléments structurels sont à l'origine de cycles anovulatoires, qui peuvent survenir jusqu'à cinq fois par an. Ils apparaissent en raison d'une maturation incomplète du follicule dominant ou d'un kyste folliculaire.
Les cycles anovulaires se caractérisent par des troubles de l'ovulation, qui peuvent engendrer des difficultés de conception. L'impossibilité de concevoir, c'est-à-dire une infertilité d'origine inconnue, peut justifier une échographie et le diagnostic d'un FOM.
Lire aussi: Ovaires multifolliculaires et grossesse
Syndrome des ovaires multifolliculaires
Le syndrome MFY est un signe échographique assez fréquent, dû à un déficit en hormone lutéinisante et à plusieurs autres facteurs. Ce syndrome se caractérise par les signes suivants:
- Les ovaires sont légèrement agrandis.
- L'échogénicité du corps de l'utérus est supérieure à l'échogénicité des appendices.
- Plusieurs follicules antraux répartis de manière diffuse dans le stroma.
- Le follicule dominant possède une capsule non épaissie.
Ce syndrome peut entraîner des troubles du cycle menstruel: absence prolongée de règles ou règles rares. Une prise de poids et une augmentation de la pilosité faciale et corporelle sont également possibles. Les symptômes de la multifollicularité sont très similaires à ceux de la maladie polykystique; pour confirmer le diagnostic, une série d'analyses de laboratoire est donc réalisée afin de déterminer le contexte hormonal.
Le traitement du syndrome multifolliculaire est réalisé pendant les cycles anovulatoires. L'objectif principal du traitement est de normaliser les niveaux hormonaux et de restaurer les fonctions reproductives.
Selon les études, la multifollicularité est plus souvent observée au niveau de l'appendice droit, tandis que la branche gauche est moins souvent diagnostiquée. Dans ce cas, l'hypothèse la plus défavorable est une augmentation simultanée des éléments structurels dans les deux organes.
Dans la plupart des cas, cette pathologie est associée à des troubles du fonctionnement du système endocrinien. Le MFO survient en cas de déséquilibres hormonaux, ainsi qu'en cas d'utilisation prolongée de contraceptifs oraux, qui bloquent la formation naturelle des follicules.
Souvent, il n'y a aucun signe évident d'anomalie. Cependant, des irrégularités menstruelles, une incapacité à concevoir, une prise de poids et une pilosité excessive laissent suspecter un problème. L'absence d'ovulation, associée à d'autres symptômes, peut entraîner la transformation de la multifollicularité en syndrome des ovaires polykystiques, touchant l'un ou les deux ovaires simultanément.
Règles retardées, absence de règles
L'un des principaux signes de la MFO est une perturbation du cycle menstruel. Le retard menstruel et la multifollicularité sont des concepts étroitement liés. Les règles deviennent irrégulières et de longs retards apparaissent.
Dans ce cas, le cycle peut rester normal, mais s'allonger. Dans certains cas, il dure de 2 à 3 mois à six mois. Dans ce contexte, la conception pose problème, car les follicules ne mûrissent pas et ne sont pas prêts à être fécondés. Pour rétablir les menstruations et l'ovulation, des médicaments hormonaux sont utilisés pour stimuler la production normale d'hormones sexuelles féminines.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ]
Taches avec ovaires multifolliculaires
L'effet du MFC sur le flux menstruel est dû à la nature hormonale de cette affection. Le cycle est perturbé et le flux devient plus abondant, et le flux devient peu abondant et douloureux. Si des saignements accompagnés de modifications multifolliculaires diagnostiquées apparaissent en milieu de cycle, cela peut être dû à l'ovulation ou à des problèmes plus graves:
- Stress et expériences émotionnelles.
- Présence d'un dispositif intra-utérin.
- Prendre des contraceptifs hormonaux.
- Maladies de la thyroïde.
- Ganglions fibromateux.
- Processus inflammatoires dans l'utérus et le col de l'utérus.
- Traumatisme vaginal.
Pour déterminer la véritable cause des pertes sanguines, un test de laboratoire est effectué pour déterminer le taux d'hormones et une échographie des organes intervenant dans le fonctionnement du système reproducteur est réalisée. En fonction des résultats du test, un traitement correcteur est mis en place pour rétablir des pertes normales pendant les règles.
Douleur abdominale basse avec ovaires multifolliculaires
L'apparition de sensations douloureuses dans le bas-ventre en cas de MFO est le plus souvent due à une augmentation de la production de prostaglandines. Des symptômes similaires surviennent lorsque les organes pelviens sont comprimés par des appendices hypertrophiés, mais dans ce cas, on diagnostique une maladie polykystique. Le plus souvent, la gêne provient de l'ovaire dans lequel l'ovule a mûri.
- Les douleurs abdominales basses sont dues au processus de maturation de l'ovule. Les parois des follicules en cours de maturation sont étirées, ce qui provoque une gêne. En cas de multifollicularité, plusieurs éléments structurels dominants sont observés simultanément.
- Des sensations douloureuses peuvent être ressenties en raison de la rupture des vaisseaux situés à la base du follicule rompu. Le liquide folliculaire pénètre dans l'épithélium utérin et la paroi abdominale, provoquant une irritation et une gêne tissulaires. Dans ce cas, outre la douleur, de légers saignements apparaissent.
L'inconfort dure de quelques minutes à un à deux jours. Outre la douleur, la libido augmente et la consistance et la viscosité du mucus vulvaire changent.
Cependant, n'excluez pas cette option lorsque des sensations désagréables sont associées au développement d'une maladie gynécologique ou d'un processus inflammatoire. Une douleur lancinante à droite associée à une température élevée peut être le signe d'une appendicite. Ces symptômes sont caractéristiques d'une maladie adhésive du petit bassin. Dans tous les cas, la douleur justifie un examen et une consultation chez un gynécologue.
Ovaires polykystiques multifolliculaires
Un nombre de follicules ovariens supérieur à la normale indique une multifollicularité. Ces changements peuvent être détectés par échographie. Le diagnostic de MFO est posé chez les femmes en bonne santé dès la première semaine du cycle menstruel. Si les changements persistent à d'autres périodes du cycle, un examen approfondi et une correction sont nécessaires.
Bien que la MFO soit détectée toutes les 4 à 6 échographies, la polykystose est diagnostiquée chez 4 % des femmes. La polykystose multifolliculaire, ou syndrome de Stein-Leventhal, est une maladie rare qui survient sous l'action des facteurs suivants:
- Surpoids corporel.
- Prédisposition génétique.
- Complications des processus infectieux et inflammatoires.
- Expériences émotionnelles à long terme, stress.
- Déséquilibre hormonal.
- Augmentation de la production d'androgènes.
- Pathologies cérébrales.
- Résistance à l'insuline.
La maladie se manifeste par une diminution du taux d'œstrogènes (hormones féminines) et une augmentation de la testostérone. La concentration d'insuline augmente et le rapport entre les hormones lutéinisantes et folliculostimulantes passe de 1,5-2 à 2,5-3. Les principaux signes de la maladie polykystique sont les suivants:
- Cycle menstruel irrégulier.
- Aménorrhée secondaire.
- Obésité.
- Hirsutisme.
- Acné et boutons.
- Timbre de voix abaissé.
- Infertilité.
- Sensations douloureuses fréquentes dans le bas-ventre.
- Augmentation du sébum du cuir chevelu et du visage.
Les modifications polykystiques se divisent en primaires et secondaires. Les modifications primaires n'entraînent pas de pics d'insuline et se développent chez les patients de poids normal. Cette forme se caractérise par une évolution sévère et est difficile à traiter. Les troubles secondaires sont plus souvent diagnostiqués chez les femmes en surpoids. Dans ce cas, la maladie se développe en raison de la diminution de la fonction organique pendant la ménopause. Le traitement de la forme secondaire est simple.
Outre les lésions ovariennes, la polykystose peut se développer dans d'autres organes. Par exemple, la polykystose rénale est une maladie génétique. Le diagnostic de polykystose utérine fait référence à des lésions kystiques du col de l'utérus. Le principal danger de la maladie est qu'elle augmente considérablement le risque de développer des pathologies cardiovasculaires et le diabète.
Kystes ovariens multifolliculaires
Les kystes multifolliculaires sont des tumeurs bénignes, généralement unilatérales, formées à l'intérieur de l'ovaire. Cette pathologie, appelée kyste fonctionnel, résulte de processus physiologiques au sein de l'organe. Le kyste est un follicule dans lequel une cellule contenant du liquide a mûri pendant l'ovulation.
Les principales causes des kystes folliculaires sont:
- Hyperémie congestive des organes pelviens.
- Processus inflammatoires dans les appendices utérins.
- Maladies infectieuses.
- Avortements et interventions gynécologiques.
- MST.
- Troubles hormonaux.
- Hyperstimulation de l'ovulation dans l'infertilité.
- Stress et activité physique accrue.
- Accouchement.
Si la taille du kyste folliculaire ne dépasse pas 5 cm de diamètre, il ne provoque généralement pas de symptômes cliniques. Cependant, dans ce contexte, des troubles du cycle menstruel peuvent survenir en raison d'une augmentation du taux d'œstrogènes dans le sang. Dans ce cas, les femmes se plaignent de retards de règles, de pertes vaginales entre les règles et de sensations douloureuses lors de la deuxième phase du cycle. Les symptômes suivants peuvent également apparaître:
- Augmentation de la température basale du corps.
- Une sensation de distension et de lourdeur dans le bas-ventre.
- Sensations douloureuses dans la deuxième phase du cycle, qui s'intensifient avec l'activité physique.
- Faiblesse générale et malaise.
Le traitement comprend une laparoscopie (intervention chirurgicale visant à retirer les néoplasmes) et un traitement médicamenteux. En l'absence de traitement, les kystes multifolliculaires peuvent être dangereux en raison des complications suivantes: rupture du kyste, torsion ovarienne partielle ou complète, rupture d'organe.
Hypoplasie de l'utérus et des ovaires multifolliculaires
L'hypoplasie est un sous-développement de l'utérus, caractérisé par une diminution de sa taille par rapport à la norme physiologique liée à l'âge. Cette affection est due à une production insuffisante d'hormones sexuelles féminines. En raison d'un déséquilibre hormonal, l'utérus présente un long col conique et un corps petit et hyperantéflexe.
Dans la plupart des cas, l'hypoplasie est héréditaire, mais peut se développer sous l'action de facteurs tels que:
- Insuffisance ovarienne.
- Augmentation de l'activité gonadotrope de l'hypophyse.
- Hypovitaminose.
- Intoxication.
- Troubles nerveux et stress physique accru.
- Maladies infectieuses et inflammatoires fréquentes.
Les symptômes cliniques incluent un retard des règles, des cycles irréguliers avec augmentation des douleurs, une baisse de la libido, une multifollicularité, des fausses couches et un travail anormal. Dans ce cas, les MFO sont causés par des troubles hormonaux.
Le traitement consiste en une hormonothérapie substitutive ou stimulante. Cela permet d'augmenter la taille de l'organe et de rétablir un cycle menstruel normal et les fonctions reproductives.
Hyperplasie de l'endomètre et ovaires multifolliculaires
L'hyperplasie se caractérise par la formation d'une quantité excessive d'éléments tissulaires structuraux. L'épaississement et la prolifération de la muqueuse utérine constituent l'hyperplasie endométriale. Il existe plusieurs variétés qui diffèrent les unes des autres par leurs paramètres histologiques, c'est-à-dire par la structure des zones épaissies.
L'hyperplasie endométriale et la MFY peuvent survenir en raison de troubles hormonaux, notamment une augmentation de la production d'œstrogènes et un déficit en progestérone. Cette affection est souvent diagnostiquée chez les patientes souffrant de diabète, de surpoids, d'hypertension artérielle ou d'inflammation chronique de l'appareil reproducteur.
Symptômes de la maladie:
- Saignement utérin anovulatoire.
- Écoulement sanglant entre les règles.
- Retard de menstruation.
- Augmentation de la faiblesse et de la fatigue.
- Anémie.
- Maux de tête et évanouissements.
- Diminution de l'appétit.
Le danger de cette affection douloureuse réside dans le fait qu'elle peut entraîner une infertilité et une dégénérescence maligne du tissu utérin. Des méthodes médicamenteuses et chirurgicales sont utilisées pour traiter l'hyperplasie endométriale associée au syndrome multifolliculaire. Dans le premier cas, un traitement hormonal est prescrit. L'ablation, c'est-à-dire l'ablation de la couche endométriale, est réalisée chirurgicalement. Une attention particulière est portée à la prévention, qui consiste à normaliser le poids corporel, à minimiser le stress et à traiter rapidement toute maladie infectieuse et inflammatoire.
Ovaires multifolliculaires et ovulation
La production insuffisante d'hormone lutéinisante par l'hypophyse antérieure est l'une des causes du développement de l'OMF. Cette hormone est libérée durant la seconde moitié du cycle menstruel et stimule l'ovulation.
Une diminution du taux d'hormone lutéinisante peut être causée par des variations de poids soudaines, l'utilisation prolongée de médicaments hormonaux, des maladies endocriniennes et bien d'autres raisons. Un déficit hormonal empêche les follicules de mûrir ou, au contraire, entraîne l'apparition simultanée de plusieurs follicules dominants.
Les ovaires multifolliculaires et l'ovulation sont interconnectés. Si plusieurs follicules mûrissent simultanément, la production d'œstrogènes augmente, ce qui entraîne un retard du cycle menstruel. Si aucun ovule n'est libéré pendant l'ovulation, cela provoque des règles anovulatoires, potentiellement dangereuses pour la stérilité.
Complications et conséquences
Les ovaires multifolliculaires causés par des troubles hormonaux ou des causes plus graves nécessitent un traitement. Sans surveillance et sans soins médicaux, les ovaires multifolliculaires ne feront qu'aggraver les symptômes douloureux et entraîner de nombreuses complications:
- Incapacité à concevoir un enfant.
- Troubles métaboliques dans le corps.
- Augmentation persistante de la pression artérielle.
- Violation de l'apport sanguin au muscle cardiaque.
- Cancer de l'utérus dû à des cellules atypiques qui se forment sur la muqueuse endométriale en raison d'un dysfonctionnement à long terme des appendices.
- Interruption spontanée de grossesse.
- Hyperglycémie.
Pour réduire le risque de développer les complications ci-dessus, il est nécessaire de subir des examens gynécologiques réguliers et de commencer le traitement dès les premiers signes de MFI.
Quel est le danger des ovaires multifolliculaires?
Le principal danger des MFO est qu'ils provoquent des irrégularités menstruelles, qui entraînent à leur tour des cycles anovulatoires. De ce fait, il existe un risque de développer les problèmes suivants:
- Infertilité.
- Saignements utérins dysfonctionnels anovulatoires.
- Anémie.
- Dysfonctionnement ovarien.
Afin de prévenir d'éventuels dangers, il est nécessaire de suivre toutes les prescriptions médicales pendant la période de correction du FMO. L'hormonothérapie, associée à des méthodes générales de renforcement, permet de rétablir le fonctionnement normal des glandes sexuelles féminines et de la fonction reproductrice.
Diagnostics ovaires multifolliculaires
Le syndrome de MFI nécessite une surveillance médicale, surtout s'il s'accompagne de symptômes pathologiques. Le diagnostic de ce syndrome repose sur différentes méthodes. Une attention particulière est portée à l'échographie, qui confirme la modification du nombre d'éléments structurels de l'organe.
Les méthodes suivantes sont utilisées pour le diagnostic:
- Diagnostic échographique des ovaires.
- Imagerie par résonance magnétique des organes pelviens.
- IRM du cerveau.
- Dopplerographie.
- Test sanguin pour les hormones.
- Déterminer la présence de l'ovulation.
Une attention particulière est portée à l'anamnèse. Le médecin interroge la patiente sur les caractéristiques de son cycle menstruel, sa régularité et la nature de ses pertes. Les tentatives infructueuses de grossesse, la présence de troubles endocriniens et d'anomalies hormonales sont également prises en compte.
L'objectif principal du diagnostic des ovaires multifolliculaires est de les distinguer d'une maladie plus grave, le syndrome des ovaires polykystiques. Sur la base des résultats des examens, le médecin établit un plan de traitement, c'est-à-dire une méthode pour corriger les troubles existants.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ]
Tests
En cas de suspicion de MFI, les analyses de laboratoire sont un élément indispensable du diagnostic. Elles permettent d'évaluer l'état général de l'organisme et le taux d'hormones, dont la perturbation peut provoquer des symptômes douloureux.
Pour détecter le syndrome des ovaires polykystiques et le syndrome des ovaires polykystiques, une détermination en laboratoire de la concentration des hormones suivantes est effectuée:
- L'androgène DHEA-S – produit par les glandes surrénales, est détecté dans l'hirsutisme, les troubles de la reproduction, l'alopécie, la multifollicularité et le SOPK.
- Testostérone libre - si sa valeur est supérieure à 1%, des symptômes d'hyperandrogénie apparaissent.
- L'estradiol est un œstrogène actif, des valeurs supérieures ou inférieures à la norme indiquent certains troubles dans le corps.
- Cortisol - si son niveau est supérieur à 20 ou inférieur à 9 mg/dL, cela indique un état de stress sévère, qui peut être la cause du MFI.
- FSH et LH – révèlent des troubles de l'hypophyse. La FSH stimule les glandes et prépare les follicules à l'ovulation. Si le taux de ces hormones est élevé, on observe des troubles de l'hypophyse et du système reproducteur.
- La prolactine est produite par l'hypophyse. Son taux élevé peut indiquer la présence de néoplasies dans cet organe, activant une production hormonale excessive. Un taux élevé de prolactine inhibe la FSH et la fécondation. Des valeurs supérieures à la normale sont également observées en cas de tumeurs de l'hypothalamus, de l'hypophyse ou de syndrome de Cushing.
Outre les examens mentionnés ci-dessus, il est nécessaire de réaliser des tests pour les hormones thyroïdiennes. Un dysfonctionnement de cet organe se manifeste par un cycle menstruel irrégulier et une absence d'ovulation. Un autre examen obligatoire est l'évaluation du métabolisme du glucose, c'est-à-dire la détermination du taux de sucre dans le sang, un test de tolérance au glucose et un dosage de l'insuline.
Des diagnostics de laboratoire sont effectués à certaines phases du cycle menstruel: au début, pendant l'ovulation et à la fin. Les résultats obtenus sont comparés et analysés, ce qui permet d'établir un diagnostic définitif.
Diagnostic instrumental
L'échographie est l'une des méthodes les plus importantes pour détecter une augmentation du nombre de composants structurels de l'ovaire. Le diagnostic instrumental permet de déterminer les signes échographiques de modifications, le nombre de follicules et d'autres caractéristiques des organes pelviens.
Une échographie est nécessaire pour examiner la thyroïde et les glandes surrénales. Des modifications visibles de ces organes peuvent être à l'origine de troubles hormonaux responsables de la multifollicularité.
Une imagerie par résonance magnétique (IRM) du cerveau est également réalisée, en particulier de l'hypothalamus. Cet organe endocrinien régule les processus métaboliques et est responsable des fonctions de reproduction et de production d'hormones. L'IRM révèle toute modification de la structure de l'hypophyse et de l'hypothalamus.
Échographie, signes échographiques des ovaires multifolliculaires
Les symptômes du syndrome de multifollicularité peuvent être directs ou indirects. Une échographie est réalisée pour confirmer le syndrome de multifollicularité.
Les principaux signes échographiques de l'IMF selon l'échographie transvaginale:
- Les ovaires sont légèrement agrandis ou dans les limites de la normale.
- L'échogénicité du corps de l'utérus est supérieure à celle des appendices.
- Les glandes sexuelles contiennent plusieurs follicules antraux (12 ou plus), d'environ 9 mm de diamètre.
- Un ou plusieurs follicules dominants sont présents.
- La dominante a une capsule non épaissie.
- Les follicules antraux sont caractérisés par une localisation diffuse (dispersée) dans le stroma.
En plus de l’échographie, une folliculométrie peut être réalisée pour déterminer la présence d’ovulation si celle-ci n’a pas eu lieu depuis plusieurs cycles.
Échostructure multifolliculaire des ovaires
Normalement, chez les patientes en âge de procréer, les ovaires mesurent 15 mm d'épaisseur, 30 mm de longueur et environ 25 mm de largeur. Dans le cas d'une MFO, ces paramètres sont légèrement augmentés. Les appendices contiennent également des éléments structurels:
- Capsules de petits paramètres ne dépassant pas 7-9.
- Follicule dominant.
- Corps jaune.
En cas de multifollicularité, on observe plus de 12 follicules antraux ne dépassant pas 9 mm, avec une forte probabilité de maturation. Le follicule dominant ne présente pas de capsule épaissie; dans certains cas, plusieurs follicules dominants se forment.
Une autre caractéristique du syndrome MFY est la localisation diffuse des capsules antrales. Dans le cas du MFY, l'échostructure de l'organe est plus petite que celle de l'utérus. Normalement, l'échostructure est uniforme, et de légers fragments de fibrose sont possibles dans la capsule.
Diagnostic différentiel
En cas de suspicion de syndrome MFO, une série d'examens de laboratoire et instrumentaux sont réalisés. Une attention particulière est portée au diagnostic différentiel. La multifollicularité est comparée à celle observée dans les maladies caractérisées par des troubles menstruels, une infertilité, une hyperandrogénie, un hirsutisme et d'autres symptômes.
La différenciation de la MFN est réalisée avec les pathologies suivantes:
- Syndrome adrénogénital.
- Tumeurs des glandes surrénales et des ovaires.
- Syndrome d'Itsenko-Cushing (hypercortisolisme).
- Lésions tumorales de l'hypophyse.
- Maladies de la thyroïde.
- Troubles endocriniens.
Le diagnostic repose sur des méthodes de laboratoire et instrumentales. Une attention particulière est portée aux résultats des analyses hormonales et de l'échographie.
Différence entre les ovaires polykystiques et multifolliculaires
Le syndrome des ovaires polykystiques et le syndrome des ovaires multifolliculaires sont deux maladies similaires en termes de symptômes et d'origine. Une augmentation du nombre de follicules est détectée une échographie sur quatre, mais le syndrome des ovaires polykystiques n'est diagnostiqué que chez 30 % de ces patientes. Le syndrome des ovaires polykystiques est une pathologie de la structure et de la fonction des ovaires. Contrairement au syndrome des ovaires multifolliculaires, il survient en cas d'anovulation chronique (avec syndrome des ovaires multifolliculaires, cycle anovulatoire) et d'hyperandrogénie. La multifollicularité peut également être l'une des causes du SOPK.
Examinons les principales différences entre le SOPK et le MFO:
- Échogénicité – la densité des appendices dans la MFY ne dépasse pas l'échogénicité de l'utérus. Dans la maladie polykystique, le tissu organique est beaucoup plus dense que le tissu utérin.
- Taille des ovaires – en cas de multifollicularité, leur volume est légèrement supérieur à la normale. En cas de SOPK, leur longueur est supérieure à 40 mm, la norme étant de 34 à 37 mm.
- Follicules: dans les deux syndromes, de multiples éléments structurels sont observés. Chez les patients atteints de MFY, leur diamètre ne dépasse pas 9 mm, tandis qu'il est nettement supérieur à la norme chez les patients atteints de SOPK. Dans le syndrome polykystique, la capsule folliculaire est fortement épaissie, ce qui empêche la sortie de l'ovule et favorise la croissance de kystes folliculaires.
- Localisation des follicules - avec le MFO, les follicules antraux sont dispersés dans tout l'ovaire, avec le syndrome des ovaires polykystiques, ils sont situés sous la forme d'un collier, c'est-à-dire à la périphérie.
- Les hormones DEH et 17-OH progestérone sont produites par les glandes surrénales; dans le cas du MFO, elles sont dans les limites normales, tandis que dans le SOPK, leurs valeurs sont élevées.
Lors du diagnostic final, les résultats de la différenciation entre MFO et polykystose et le risque de transformation de la multifollicularité en SOPK sont pris en compte. Un schéma thérapeutique bien conçu permet de restaurer les fonctions reproductives avec un minimum de conséquences pour l'organisme.
Traitement ovaires multifolliculaires
Les méthodes de traitement des ovaires multifolliculaires dépendent des résultats du diagnostic, des causes et des symptômes. Il est impossible de guérir complètement la multifollicularité. Cependant, grâce à une correction hormonale, une diététique et une vitaminothérapie, il est tout à fait possible de rétablir un cycle menstruel stable, la capacité d'ovuler et la fonction reproductive.
La prévention
Le corps féminin, et en particulier l'appareil reproducteur, est très sensible à tout changement. Par conséquent, la prévention des ovaires multifolliculaires repose sur les règles suivantes:
- Examens préventifs réguliers par un gynécologue.
- Contrôle du poids pour prévenir le déséquilibre hormonal.
- Une alimentation équilibrée.
- Activité physique modérée mais régulière.
- Traitement rapide de toutes les maladies.
- Minimiser les situations stressantes et les chocs émotionnels.
- Ne prenez aucun médicament, en particulier les contraceptifs hormonaux, que sur prescription médicale.
Si les MFO sont une variante normale et ne causent pas de dommages au système reproducteur, des échographies régulières sont recommandées pour éviter toute complication et détecter rapidement les changements.
Prévoir
Les ovaires multifolliculaires sont diagnostiqués chez de nombreuses femmes. Leur apparition peut être liée à l'âge et être normale, ou indiquer certains troubles corporels.
Le pronostic du syndrome MFY dépend de sa cause, de l'âge de la patiente et des symptômes. Dans 90 % des cas, après une correction complexe, l'ovulation et la capacité à concevoir sont rétablies. Cependant, il existe un risque de fausse couche précoce, de grossesse multiple et de diabète gestationnel.

