Expert médical de l'article
Nouvelles publications
Malassezia furfur: Lien avec la séborrhée et les problèmes de peau
Dernière mise à jour : 04.07.2025

Malassezia furfur est un champignon lipophile de type levure, composant normal de la flore cutanée humaine, qui joue un rôle important dans le développement des pellicules, de la dermatite séborrhéique et du pityriasis versicolor. Plus de 18 espèces du genre Malassezia ont été décrites, mais historiquement, Malassezia furfur était souvent considéré comme le principal agent causal de la séborrhée. Des recherches récentes suggèrent que Malassezia globosa et Malassezia restricta sont plus fréquemment impliquées dans la dermatite séborrhéique, mais Malassezia furfur demeure une espèce modèle importante et un pathogène significatif du pityriasis versicolor et de plusieurs autres affections cutanées. [1]
Malassezia furfur vit normalement sur la peau de presque tous les adultes, notamment dans les zones riches en sébum: le cuir chevelu, le visage, derrière les oreilles, le thorax et entre les omoplates. Ce champignon utilise les lipides du sébum comme principale source d’énergie et se développe rarement sur des milieux de culture standards sans ajout de lipides, ce qui explique qu’il soit resté longtemps peu étudié. [2]
L’importance clinique de Malassezia furfur est double. D’une part, il s’agit d’un pathogène opportuniste qui, dans la plupart des cas, se comporte comme un « voisin » inoffensif et ne provoque aucun symptôme. D’autre part, en cas de modifications des propriétés cutanées, de déséquilibre hormonal, d’augmentation de la production de sébum, de diminution de l’immunité ou de changements du microbiome, Malassezia furfur peut devenir pathogène et déclencher une inflammation, une desquamation et des démangeaisons. [3]
Les affections les plus fréquemment associées à Malassezia furfur comprennent les pellicules et la dermatite séborrhéique du cuir chevelu et du visage, le pityriasis versicolor, la folliculite à Malassezia et l'exacerbation de certaines dermatoses inflammatoires, comme la dermatite atopique chez certains patients. Bien que ces affections ne mettent pas la vie en danger, elles altèrent considérablement la qualité de vie en raison des démangeaisons, de la gêne esthétique et de leur évolution chronique et récidivante. [4]
Une compréhension moderne de la biologie de Malassezia furfur et des maladies associées est importante pour le choix d'un traitement efficace, le développement de nouveaux agents topiques et l'élaboration de stratégies préventives. Des recherches sont en cours sur les mécanismes immunitaires des interactions fongiques avec la peau, l'effet de Malassezia sur l'oxydation des lipides du sébum et de nouveaux médicaments antifongiques et anti-inflammatoires, y compris non hormonaux. [5]
Tableau 1. Principales maladies associées à Malassezia furfur
| Maladie | Le rôle principal de Malassezia furfur |
|---|---|
| Dermatite séborrhéique et pellicules | Augmentation de l'inflammation et de la desquamation dans les zones de sécrétion de sébum |
| Lichen versicolore | L'un des principaux agents causaux des infections superficielles |
| folliculite à Malassezia | Inflammation des follicules pileux, papules démangeantes |
| Exacerbation de la dermatite atopique | Déclencheur possible chez certains patients |
| Autres infections rares | Infections opportunistes chez les personnes présentant des déficits immunitaires sévères |
Épidémiologie
Des champignons microscopiques de type levure du genre Malassezia sont présents sur la peau de la grande majorité des adultes en bonne santé, et ce, dans toutes les zones climatiques. La fréquence de colonisation augmente avec l'âge, parallèlement à l'activité accrue des glandes sébacées, et est maximale chez les jeunes adultes et les personnes d'âge moyen. Des études de la surface cutanée démontrent une forte prévalence de Malassezia furfur et d'autres espèces dans les zones à forte densité de glandes sébacées, à savoir le cuir chevelu, le visage et le haut du torse. [6]
La dermatite séborrhéique, traditionnellement associée à Malassezia furfur, touche une part importante de la population. Selon différents auteurs, sa prévalence chez l'adulte varie d'environ 3 % à 10 %, tandis que les pellicules, la forme la plus bénigne, peuvent affecter 30 % des personnes, voire plus, au cours de leur vie. La maladie débute le plus souvent à l'adolescence et au début de l'âge adulte, période qui coïncide avec une augmentation de la production de sébum. [7]
Le pityriasis versicolor, également causé par des espèces de Malassezia, est plus fréquent dans les climats chauds et humides. Dans certaines études menées auprès de jeunes adultes vivant en régions tropicales, des lésions cutanées associées à Malassezia ont été observées chez 20 à 30 % des sujets, en particulier ceux souffrant de transpiration excessive et portant des vêtements serrés. [8]
Le risque de séborrhée et de dermatite séborrhéique cliniquement manifestes est plus élevé chez les hommes, les patients atteints de maladies neurologiques (maladie de Parkinson, séquelles d'AVC), les personnes infectées par le VIH et celles souffrant d'autres déficits immunitaires. Chez ces patients, Malassezia furfur et les espèces apparentées peuvent provoquer des formes plus sévères et résistantes de la dermatose. [9]
Une attention particulière est portée au rôle de Malassezia chez les nouveau-nés et les nourrissons. Ces derniers développent souvent des croûtes de lait, une forme de dermatite séborrhéique caractérisée par des squames épaisses et grasses sur le cuir chevelu. Cette affection est également associée à une colonisation par Malassezia, due à l'influence hormonale des hormones maternelles et à l'activité des glandes sébacées en début de vie. [10]
Tableau 2. Facteurs influençant la prévalence des maladies associées à Malassezia
| Facteur | Impact sur le risque de maladie |
|---|---|
| climat chaud et humide | Augmente l'incidence du pityriasis versicolor |
| Augmentation de la production de sébum | Augmente le risque de dermatite séborrhéique et de pellicules |
| Sexe masculin | La séborrhée cliniquement exprimée est plus fréquente. |
| maladies neurologiques | Dermatite séborrhéique sévère et résistante au traitement |
| Infection par le VIH et autres immunodéficiences | lésions cutanées courantes et récurrentes |
Structure de l'agent pathogène
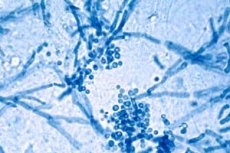
Malassezia furfur est un champignon levuriforme. Ses cellules, rondes ou ovales, se reproduisent par bourgeonnement, formant généralement des bourgeons unipolaires. La paroi cellulaire, épaisse, est composée de chitine, de glucanes et de lipides, ce qui lui permet de survivre à la surface de la peau et de résister aux agressions extérieures. L’examen microscopique révèle des cellules arrondies et des éléments courts et tortueux, notamment lors de la transition vers la forme mycélienne. [11]
Malassezia furfur se caractérise par sa lipophilie marquée. Ces champignons ne se développent pratiquement pas sur les milieux de culture standards, sauf en présence d'acides gras ou de lipides, et utilisent normalement le sébum comme principale source de nutrition. Leurs parois et membranes cellulaires contiennent des quantités importantes de lipides, et leurs systèmes enzymatiques dégradent activement les triglycérides du sébum. [12]
Des études génétiques ont montré que les espèces de Malassezia, notamment Malassezia furfur, sont dépourvues de certains gènes nécessaires à la synthèse indépendante des acides gras. Ceci explique leur dépendance aux lipides de l'hôte et leur sensibilité accrue aux variations de la composition du sébum. Parallèlement, il a été démontré que Malassezia possède un système complexe de lipases et de phospholipases, ce qui lui permet de dégrader efficacement les lipides et de participer aux processus d'oxydation du sébum. [13]
La surface cellulaire de Malassezia contient diverses protéines et glycoprotéines reconnues par les récepteurs de l'immunité innée cutanée, notamment les récepteurs de type Toll et les récepteurs de lectine. Ceci déclenche la production de cytokines pro-inflammatoires et peut induire une réponse inflammatoire au niveau de l'épiderme et du derme. Certains antigènes de surface sont considérés comme des cibles potentielles pour de futurs vaccins et agents immunomodulateurs. [14]
Dans certaines conditions, Malassezia furfur forme des pseudohyphes et de courts éléments mycéliens, ce qui est particulièrement caractéristique du pityriasis versicolor. Les préparations cutanées traitées avec une solution d'hydroxyde de potassium révèlent une combinaison de cellules arrondies et de structures filamenteuses, décrite par l'expression classique « spaghetti et boulettes de viande ». Cette morphologie permet de distinguer l'infection associée à Malassezia des autres mycoses superficielles. [15]
Tableau 3. Caractéristiques structurales de Malassezia furfur et leur signification
| Particularité | Description | Signification clinique |
|---|---|---|
| Forme ressemblant à de la levure | Cellules rondes, bourgeonnantes | Facilement identifiable au microscope |
| Paroi épaisse contenant des lipides | Teneur élevée en lipides | Résistance aux influences extérieures |
| lipophilie | Dépendance aux acides gras | Croissance dans les zones où les glandes sébacées sont actives |
| Lipases et phospholipases | Dégradation active du sébum | Formation de produits de décomposition irritants |
| Pseudohyphae et éléments mycéliens | Structures filamenteuses courtes | Un signe microscopique caractéristique de l'infection |
Cycle de vie
Le cycle de vie de Malassezia furfur est nettement plus simple que celui de nombreux autres champignons et bactéries et n'implique pas de changement d'hôte. Ce champignon est constamment présent sur la peau humaine en tant que commensal, c'est-à-dire un habitant relativement inoffensif, et son principal mode de reproduction est le bourgeonnement de cellules de type levure. Cependant, ces cellules peuvent se transformer en une forme mycélienne lorsque les conditions environnementales changent, comme une augmentation de l'humidité, de la température ou des modifications de la composition du sébum. [16]
Après la naissance, la peau du nourrisson se colonise progressivement par une variété de micro-organismes. Malassezia apparaît sur la peau dès les premiers mois de vie, notamment dans les zones riches en glandes sébacées. Avec l'âge et l'augmentation de la production de sébum, la proportion de Malassezia dans le microbiome cutané croît et peut devenir dominante par rapport aux autres champignons. Durant cette période, les conditions propices au développement d'une dermatite séborrhéique et de pellicules sont réunies. [17]
Dans des conditions normales, le cycle de vie de Malassezia furfur se limite aux couches superficielles de l'épiderme et aux canaux sébacés des follicules sébacés. Le champignon forme des microcolonies stables, utilise activement les lipides et se renouvelle périodiquement avec la couche cornée. Lorsque l'équilibre entre le champignon, les autres micro-organismes et le système immunitaire cutané est maintenu, l'individu ne présente aucun symptôme. [18]
L’exposition à des facteurs déclenchants tels que les changements hormonaux, le stress, l’augmentation de la production de sébum, les variations du pH cutané, le port prolongé de chapeaux ou l’utilisation de cosmétiques riches crée des conditions propices à la prolifération rapide de Malassezia furfur. Le champignon se divise alors plus activement, la formation de lipases et de formes mycéliennes s’intensifie, ce qui s’accompagne d’une accumulation de produits d’oxydation lipidique et d’acides gras libres irritants. [19]
Chez les patients immunodéprimés, le cycle de vie du champignon se modifie, favorisant une croissance plus agressive et une pénétration plus profonde dans les structures folliculaires, pouvant parfois entraîner une folliculite à Malassezia et des lésions cutanées étendues. Très rarement, en cas d’immunodéficience systémique sévère ou de procédures invasives, Malassezia peut provoquer une infection systémique, mais il s’agit de cas isolés. [20]
Tableau 4. Principales étapes du cycle de vie de Malassezia furfur sur la peau humaine
| Scène | Caractéristiques |
|---|---|
| Colonisation chez un nouveau-né | Colonisation progressive de la peau dans les zones de glandes sébacées |
| commensal stable | Microcolonies persistantes sans symptômes |
| Croissance active | Amélioration du bourgeonnement et de l'utilisation des lipides |
| Transition vers la forme mycélienne | Formation de structures filamenteuses lorsque l'environnement change |
| État pathogène | Inflammation, desquamation, démangeaisons, manifestations cliniques |
Pathogénèse
La pathogénie des maladies associées à Malassezia furfur repose sur trois composantes essentielles: des altérations du métabolisme lipidique cutané, l’effet irritant direct des produits de dégradation du sébum et une perturbation de la réponse immunitaire. Le champignon sécrète des lipases et des phospholipases qui décomposent les triglycérides du sébum en acides gras libres et autres produits. Certaines de ces substances possèdent des propriétés irritantes et pro-inflammatoires, altèrent la fonction barrière de l’épiderme et accentuent la desquamation. [21]
Des recherches montrent que certaines espèces de Malassezia, notamment Malassezia restricta, sont capables d'induire la peroxydation lipidique du sébum, produisant des composés actifs tels que l'hydroperoxyde de squalène et le malondialdéhyde. Ces substances augmentent le stress oxydatif, endommagent les cellules cutanées et stimulent l'inflammation. Des mécanismes similaires ont été décrits pour Malassezia furfur, bien qu'ils aient été étudiés moins en détail. [22]
Le deuxième élément important est l'interaction de Malassezia avec le système immunitaire cutané. Les parois cellulaires et les substances sécrétées par le champignon sont reconnues par les récepteurs immunitaires innés des kératinocytes, des cellules dendritiques et des macrophages, déclenchant la production de cytokines, l'activation des inflammasomes, notamment du complexe NLRP3, et le recrutement de cellules inflammatoires dans le derme. De plus, la réponse à une même quantité de Malassezia peut varier considérablement d'un individu à l'autre, ce qui explique pourquoi le champignon provoque une inflammation sévère chez certains patients tandis qu'il reste asymptomatique chez d'autres. [23]
Le troisième élément concerne les modifications du microbiome cutané. Dans la dermatite séborrhéique et les pellicules, on observe non seulement une augmentation de la proportion de Malassezia, mais aussi une modification du ratio des espèces, notamment une augmentation de la proportion de Malassezia restricta par rapport à Malassezia globosa, ainsi qu'une diminution de l'abondance de certaines espèces de Cutibacterium et d'autres bactéries. Ceci crée un environnement dysbiotique dans lequel l'inflammation est plus facilement entretenue et moins efficacement contrôlée par le système immunitaire. [24]
D’autres facteurs pathogéniques incluent les influences hormonales (androgènes, qui stimulent les glandes sébacées), le stress et les interactions avec d’autres dermatoses. La dermatite séborrhéique est connue pour survenir plus fréquemment et plus sévèrement chez les patients atteints de maladies neurologiques et d’infection par le VIH, ce qui est associé à des modifications de l’innervation autonome de la peau et du contrôle immunitaire du microbiome. [25]
Tableau 5. Principaux liens dans la pathogenèse des maladies associées à Malassezia
| Lien | L'essence du processus | Résultat |
|---|---|---|
| Séparation du sébum | Action des lipases et des phospholipases | Formation d'acides gras irritants |
| Lipoperoxydation | Oxydation du squalène et d'autres lipides | Stress oxydatif, lésions cutanées |
| Activation de l'immunité innée | Récepteurs des kératinocytes et des cellules dendritiques | Production de cytokines, inflammation |
| Perturbation du microbiome | Modifier le rapport entre les champignons et les bactéries | Maintien chronique de l'inflammation |
| Facteurs hormonaux et neurologiques | Modifications du fonctionnement des glandes sébacées et de l'immunité | Hypersensibilité cutanée à Malassezia |
Symptômes
La manifestation classique de la dermatite associée à Malassezia est une dermatite séborrhéique du cuir chevelu et du visage. Des plaques de squames, petites ou grandes, apparaissent sur le cuir chevelu, parfois accompagnées de rougeurs et de démangeaisons légères. Dans les cas bénins, cela ressemble à des pellicules communes; dans les cas plus sévères, il s’agit de plaques confluentes de squames jaunâtres et grasses, accompagnées d’une gêne importante. [26]
Les zones du visage typiquement touchées comprennent les sourcils, les sillons nasogéniens, le contour du nez, la barbe et les cils. La dermatite séborrhéique s’y manifeste par des rougeurs, une desquamation fine ou squameuse, des sensations de brûlure et des démangeaisons. Les patients confondent souvent cela avec une « allergie » ou une « simple irritation » due aux cosmétiques, alors que la cause sous-jacente est en réalité une réaction à Malassezia sur une peau grasse. [27]
Chez le nourrisson, la dermatite séborrhéique se manifeste par des croûtes et des squames épaisses et grasses sur le cuir chevelu, s'étendant parfois au front, derrière les oreilles et dans les plis cutanés. Les démangeaisons sont généralement minimes et l'enfant peut rester calme, mais l'aspect de la peau peut inquiéter les parents. Cette affection est presque toujours bénigne et se résorbe progressivement avec des soins appropriés et un traitement doux. [28]
Dans le pityriasis versicolor, également associé à Malassezia furfur et à d'autres espèces, des plaques de peau dépigmentées (plus claires ou plus foncées que la peau environnante) apparaissent sur le tronc et les épaules, accompagnées d'une fine desquamation. Les démangeaisons sont généralement modérées ou absentes, mais la gêne esthétique est importante. Pendant les mois chauds et en cas de transpiration accrue, le nombre de plaques peut augmenter. [29]
La folliculite à Malassezia se caractérise par l'apparition de petites papules et pustules prurigineuses autour des follicules pileux, le plus souvent sur le dos, le thorax et les épaules. Elle peut facilement être confondue avec l'acné bactérienne, mais les médicaments antibactériens classiques sont inefficaces, tandis que les antifongiques donnent de bons résultats. Il est important d'en tenir compte lors du choix du traitement. [30]
Tableau 6. Manifestations cliniques typiques des lésions associées à Malassezia
| Localisation | Principaux symptômes |
|---|---|
| Le cuir chevelu | Pellicules, squames grasses, démangeaisons, rougeurs |
| Affronter | Rougeurs et desquamation autour du nez, des sourcils et de la barbe |
| Enfance | Croûtes épaisses sur le cuir chevelu, démangeaisons minimes |
| Torse et épaules | Taches présentant des changements de pigmentation, une fine desquamation |
| Haut du dos | Papules et pustules démangeantes avec folliculite |
Étapes
La dermatite séborrhéique et d'autres affections associées à Malassezia évoluent souvent de façon chronique, avec des périodes d'exacerbation et de rémission. On peut distinguer plusieurs stades. Le stade initial est caractérisé par l'apparition de plaques isolées de squames sur le cuir chevelu ou le visage, que les patients attribuent souvent à une « peau sèche » ou à un « shampoing inadapté ». Les symptômes sont modérés et les démangeaisons légères. [31]
Le stade avancé correspond à une dermatite séborrhéique plus manifeste. De nombreuses lésions apparaissent, les rougeurs s'intensifient, la desquamation devient visible et des sensations de brûlure et de démangeaisons peuvent survenir. Lorsqu'elle est localisée sur le visage et le cuir chevelu, elle altère considérablement la qualité de vie; les patients commencent à éviter les contacts sociaux et choisissent des vêtements plus sombres pour dissimuler les squames. [32]
En l’absence de traitement, ou en présence de facteurs concomitants (immunodéficience, maladies neurologiques), des stades graves peuvent se développer. Dans ce cas, les lésions fusionnent, l’inflammation est intense et des douleurs, des fissures, des suintements et une surinfection bactérienne apparaissent. Une situation similaire peut être observée dans la folliculite à Malassezia, lorsque les lésions inflammatoires deviennent nombreuses et fusionnent. [33]
Après un traitement, une phase de rémission survient généralement, durant laquelle l'inflammation et la desquamation importantes s'atténuent, mais la peau reste sujette aux rechutes. Même les facteurs déclenchants les plus minimes — stress, changements de routine de soins, fluctuations hormonales, changements de saison — peuvent provoquer une nouvelle poussée. C'est pourquoi les recommandations actuelles insistent fortement sur le traitement d'entretien et préventif. [34]
Chez l’enfant atteint de dermatite séborrhéique, les phases initiale et avancée sont souvent plus bénignes et évoluent progressivement vers une rémission stable sur plusieurs mois, à mesure que la peau mature et que la fonction des glandes sébacées se normalise. Chez l’adulte, en revanche, on observe généralement de longues poussées, notamment chez les personnes présentant une prédisposition héréditaire à la peau grasse et à d’autres dermatoses inflammatoires. [35]
Tableau 7. Stades conditionnels de la séborrhée et de la dermatite séborrhéique
| Scène | Caractéristiques principales |
|---|---|
| Initial | Desquamation localisée, légères démangeaisons |
| Étendu | Lésions multiples, rougeurs, desquamation notable |
| Lourd | Fusion des lésions, fissures, suintement possible |
| Remise | Manifestations minimes, tendance à la rechute |
| Uniforme d'enfant | Évolution bénigne avec tendance à la régression spontanée |
Formulaires
D’après le tableau clinique, on distingue plusieurs formes principales de lésions cutanées associées à Malassezia. La forme la plus courante est la séborrhée classique du cuir chevelu avec pellicules; les symptômes se limitent alors au cuir chevelu, sans inflammation significative du visage ni du tronc. Cette forme répond bien au traitement par shampooings antifongiques et est souvent considérée comme une forme légère de dermatite séborrhéique. [36]
La dermatite séborrhéique du visage et des plis est une forme plus sévère, touchant les sourcils, les sillons nasogéniens et rétro-auriculaires, le thorax et le dos. Elle se manifeste par des plaques érythémateuses (rouges) squameuses, accompagnées de démangeaisons et d'une sensation de brûlure subjective. En cas de persistance prolongée, les lésions peuvent s'infiltrer, avec un épaississement de la peau et une augmentation de sa vascularisation. [37]
Une forme distincte est la dermatite séborrhéique infantile, qui se manifeste au cours des premiers mois de la vie et se limite généralement au cuir chevelu et aux plis cutanés. Bien que semblable à la forme adulte, elle présente un pronostic plus favorable et régresse souvent spontanément avec des soins appropriés et doux. [38]
Le pityriasis versicolor associé à Malassezia est une forme particulière de mycose superficielle. Des taches sur le tronc et le cou, accompagnées de modifications de la pigmentation et d'une fine desquamation, sont associées à une prolifération active de Malassezia dans la couche cornée. L'inflammation est minime et le préjudice esthétique est principalement dû à la décoloration de la peau. [39]
La folliculite à Malassezia est parfois considérée comme une forme spécifique d'inflammation due à l'infection des follicules pileux par la bactérie Malassezia. Cliniquement, elle se manifeste par de multiples papules et pustules prurigineuses ressemblant à l'acné, principalement localisées sur le haut du dos, le thorax et les épaules. Il est important de distinguer cette forme de la folliculite bactérienne et de l'acné, car les traitements diffèrent. [40]
Tableau 8. Principales formes cliniques des lésions associées à Malassezia
| Formulaire | Caractéristiques principales |
|---|---|
| Pellicules et séborrhée du cuir chevelu | Cuir chevelu squameux, rougeurs minimes |
| Dermatite séborrhéique du visage | Rougeurs et desquamation des zones séborrhéiques |
| Dermatite séborrhéique infantile | Croûtes denses chez les nourrissons, évolution bénigne |
| Lichen versicolore | Taches décolorées sur le corps |
| folliculite à Malassezia | Papulo-pustules démangeantes dans la zone folliculaire |
Complications et conséquences
La plupart des maladies associées à Malassezia ne mettent pas la vie en danger, mais entraînent une détresse psychologique et sociale importante. La desquamation persistante, les rougeurs visibles du visage et du cuir chevelu, les démangeaisons et la nécessité d'utiliser régulièrement des produits de soins spécifiques peuvent nuire à l'estime de soi et provoquer anxiété et dépression. Des études montrent que les dermatoses chroniques, notamment la dermatite séborrhéique, altèrent significativement la qualité de vie, de façon comparable aux maladies somatiques systémiques modérées. [41]
Les complications physiques incluent la surinfection bactérienne due au grattage, notamment dans les formes sévères de dermatite séborrhéique et de folliculite. L'inflammation et l'altération de la barrière cutanée facilitent la pénétration des bactéries dans les couches superficielles de la peau, entraînant une augmentation de la douleur, la formation de croûtes purulentes et une odeur désagréable. Dans ces cas, des antiseptiques et, si nécessaire, des antibiotiques systémiques doivent être ajoutés au traitement. [42]
Dans les cas sévères et de longue durée, la dermatite séborrhéique du cuir chevelu peut s'accompagner d'une chute de cheveux accrue. Celle-ci est généralement réversible et est associée à l'inflammation et à de mauvaises habitudes capillaires, plutôt qu'à une destruction directe des follicules pileux infectés par Malassezia. Après un traitement efficace et le retour à des soins capillaires adaptés, la repousse des cheveux est généralement observée. Cependant, une inflammation prolongée peut temporairement aggraver une chute de cheveux diffuse. [43]
Chez les patients infectés par le VIH et présentant d'autres immunodéficiences sévères, la dermatite séborrhéique peut devenir étendue et résistante, touchant une partie importante du tronc et des extrémités. Bien que le risque vital immédiat demeure faible, cette évolution constitue un marqueur d'immunodéficience sévère et nécessite une réévaluation du traitement antirétroviral et du statut immunologique global. [44]
Des complications extrêmement rares, mais rapportées, incluent des infections systémiques à Malassezia chez les patients présentant des déficits immunitaires sévères, porteurs de cathéters centraux ou recevant une nutrition parentérale, où des levures lipophiles colonisent le cathéter et peuvent pénétrer dans la circulation sanguine. Ces affections nécessitent un traitement spécialisé et ne sont pas typiques de la dermatite séborrhéique chez les personnes immunocompétentes. [45]
Tableau 9. Complications possibles des maladies associées à Malassezia
| Complication | Quand cela se produit-il? |
|---|---|
| Infection bactérienne secondaire | Pour les égratignures et la peau abîmée |
| Augmentation de la chute des cheveux | Pour les inflammations sévères du cuir chevelu |
| Malaise psychologique | En cas d'évolution prolongée et de symptômes graves |
| lésions cutanées courantes | Chez les patients présentant des déficits immunitaires sévères |
| Infections systémiques rares | Avec cathéters et nutrition parentérale |
Diagnostic
Dans la plupart des cas, le diagnostic de dermatite séborrhéique et d’autres affections associées à Malassezia est clinique et repose sur un examen réalisé par un dermatologue. Le médecin évalue la localisation, le type et la nature de l’éruption cutanée, la présence de squames, de rougeurs et de démangeaisons, et recueille les antécédents médicaux concernant la durée des symptômes, les maladies concomitantes et l’utilisation de produits cosmétiques et de médicaments. Cette approche est particulièrement importante pour les lésions du cuir chevelu et du visage. [46]
Pour confirmer la nature fongique de l’infection, un examen microscopique des squames cutanées ou du contenu folliculaire traités à l’hydroxyde de potassium peut être réalisé. Dans les infections associées à Malassezia, de nombreuses cellules rondes, semblables à des levures, et de courtes structures filiformes sont visibles. Cette méthode est particulièrement utile pour le pityriasis versicolor et la folliculite à Malassezia. [47]
La culture de Malassezia est plus complexe que celle de nombreux autres champignons, nécessitant des milieux de culture lipidiques spécialisés et des conditions d'incubation strictes. Par conséquent, les cultures sont utilisées avec parcimonie en pratique clinique courante, principalement dans les cas complexes ou atypiques, et dans les études de recherche pour déterminer l'espèce fongique et sa sensibilité aux antifongiques. [48]
D’autres méthodes incluent la dermatoscopie, qui permet de mieux évaluer la nature de la desquamation, le réseau vasculaire et les limites des lésions, ainsi que l’examen à la fluorescence sous lampe de Wood en cas de suspicion de pityriasis versicolor, certaines lésions pouvant présenter une luminescence caractéristique. Dans les cas graves et résistants, une biopsie cutanée avec examen histologique et histochimique peut s’avérer nécessaire. [49]
En cas de maladies systémiques concomitantes ou de suspicion d’immunodéficience, le médecin peut prescrire des analyses sanguines complémentaires, un dosage des cellules immunitaires, une charge virale (en cas d’infection par le VIH) et un bilan hormonal. Ces examens ne visent pas directement à détecter la présence de Malassezia, mais ils peuvent identifier des facteurs contribuant à l’évolution sévère de la dermatose. [50]
Tableau 10. Principales méthodes de diagnostic des lésions associées à Malassezia
| Méthode | Que révèle-t-il? | Lorsqu'il est utilisé |
|---|---|---|
| examen clinique | Type, localisation et nature de l'éruption cutanée | Les bases du diagnostic |
| Microscopie à l'hydroxyde de potassium | Cellules de type levure et structures filamenteuses | Si vous suspectez un pityriasis versicolor et une folliculite |
| semis culturel | espèces de Malassezia, sensibilité aux médicaments | cas complexes et atypiques |
| Dermatoscopie | Nature du décollement et structure vasculaire | Clarification du diagnostic, recherche différentielle |
| Biopsie et histologie | Modifications inflammatoires, présence de champignons | Cas graves, résistants et controversés |
Diagnostic différentiel
La dermatite séborrhéique du cuir chevelu doit être distinguée du psoriasis, de la dermatite de contact, de la dermatite atopique, des mycoses du cuir chevelu et de la simple sécheresse cutanée. Le psoriasis se caractérise généralement par des lésions plus nettes, des squames argentées et peut s'accompagner de lésions aux coudes, aux genoux et aux ongles. La dermatite de contact est liée à l'exposition à un agent irritant spécifique et se localise à la zone de contact. Les mycoses du cuir chevelu s'accompagnent d'une fragilité capillaire et d'une chute de cheveux par plaques. [51]
Les lésions faciales associées à la dermatite séborrhéique se distinguent de la rosacée, de la dermatite périorale, de la dermatite atopique et du lupus. La rosacée se caractérise par des altérations vasculaires, une rougeur persistante et des papulopustules au centre du visage. La dermatite périorale est plus souvent localisée autour de la bouche, avec de petites papules, et est fréquemment associée à l'utilisation de crèmes corticoïdes. La dermatite atopique se caractérise généralement par des démangeaisons plus intenses et une longue histoire, débutant dès l'enfance. [52]
Le pityriasis versicolor se distingue du vitiligo, des hypo- et hyperpigmentations post-inflammatoires et du pityriasis alba. Le vitiligo se caractérise par une peau complètement dépigmentée, aux contours nets et sans squames. Dans le pityriasis versicolor associé à Malassezia, les plaques présentent une fine squame, sont souvent légèrement jaunâtres ou brunâtres et peuvent présenter une luminescence caractéristique sous une lampe de Wood. [53]
La folliculite à Malassezia doit être distinguée de l’acné juvénile, de la folliculite bactérienne et de la rosacée folliculaire. Le diagnostic de la folliculite à Malassezia repose sur la prédominance de papulopustules prurigineuses et uniformes sur le haut du dos et le thorax, l’absence de comédons et la résistance aux traitements antibactériens classiques, associée à une bonne réponse aux antifongiques. [54]
Chez l’enfant, et notamment chez le nourrisson, il convient de distinguer la dermatite séborrhéique de la dermatite atopique et de la gale. La dermatite atopique chez le nourrisson touche le plus souvent les joues et la face d’extension des membres, et s’accompagne de démangeaisons intenses et d’une sécheresse cutanée. La gale se caractérise par des démangeaisons intenses, des grattages et des sillons typiques creusés par les acariens entre les orteils et sur d’autres parties du corps. [55]
Tableau 11. Principales orientations du diagnostic différentiel
| Condition de différenciation | Caractéristiques distinctives |
|---|---|
| psoriasis du cuir chevelu | Des contours plus nets et des écailles argentées |
| dermatite de contact | Association avec un stimulus spécifique |
| Vitiligo | Pas d'écaillage et taches blanches nettes |
| folliculite bactérienne | Réponse au traitement antibactérien |
| Dermatite atopique chez l'enfant | Antécédents depuis l'enfance: démangeaisons intenses et peau sèche |
Traitement
Les antifongiques topiques constituent le traitement de première intention de la dermatite séborrhéique et des autres lésions associées à Malassezia. Les traitements de première intention comprennent des shampoings et des crèmes contenant du kétoconazole, du ciclopirox, du clotrimazole et du miconazole, ainsi que du pyrithione de zinc et du sulfure de sélénium. Ces médicaments réduisent le nombre de Malassezia présents sur la peau, diminuent la production de lipase et, par conséquent, atténuent l'inflammation et la desquamation. Le traitement est généralement administré par cures de plusieurs semaines, suivies d'un traitement d'entretien à raison d'une application par semaine, voire moins fréquemment. [56]
En cas d’inflammation et de démangeaisons sévères, des cures courtes de glucocorticoïdes topiques légers (comme l’hydrocortisone à faible dose) ou d’immunomodulateurs non hormonaux – inhibiteurs de la calcineurine (pimécrolimus, tacrolimus) – sont également prescrites. Ces traitements réduisent l’inflammation et les démangeaisons, notamment au niveau du visage et des plis cutanés, où l’utilisation prolongée de stéroïdes est déconseillée. Les recommandations actuelles préconisent l’utilisation de ces médicaments pendant une courte période et sous surveillance médicale, suivie d’un traitement d’entretien associant antifongiques et produits de soins cutanés. [57]
Un traitement systémique (antifongiques oraux tels que l'itraconazole ou le fluconazole) est utilisé pour les formes sévères, étendues et récidivantes, notamment lorsque la dermatite séborrhéique est associée à un pityriasis versicolor et à une folliculite à Malassezia. La posologie est individualisée en fonction de la fonction hépatique, des traitements concomitants et des interactions médicamenteuses potentielles. Le traitement systémique est généralement associé à un traitement topique et à des soins de support ultérieurs. [58]
Une nouvelle tendance consiste à utiliser des anti-inflammatoires non hormonaux et des associations médicamenteuses. Des crèmes et des mousses combinant une action antifongique à des effets anti-inflammatoires et kératolytiques ont fait leur apparition, ainsi que de nouveaux inhibiteurs topiques de la phosphodiestérase 4, tels que la mousse de roflumilast pour le cuir chevelu et le visage. Des études cliniques suggèrent que ces agents pourraient constituer un traitement de première intention pour la dermatite séborrhéique modérée, notamment chez les patients souhaitant éviter les corticoïdes. [59]
Les soins de la peau constituent un élément important du traitement. Il est recommandé d'utiliser des shampoings et des nettoyants doux sans tensioactifs agressifs, d'éviter l'eau trop chaude et les frottements vigoureux, et de choisir des cosmétiques non comédogènes et peu gras. En cas de desquamation importante du cuir chevelu, des agents kératolytiques doux contenant de l'acide salicylique ou de l'urée à faible concentration peuvent être utilisés. [60]
D’autres approches sont également à l’étude, comme l’utilisation d’huile d’arbre à thé, de nicotinamide et d’acides doux, ainsi que la photothérapie pour les cas graves et résistants. Les données sur ces approches étant encore limitées, elles sont considérées comme des mesures adjuvantes au traitement standard. Des préparations topiques probiotiques et postbiotiques, capables de moduler en douceur le microbiome cutané et de réduire l’activité de Malassezia, sont également étudiées. [61]
Tableau 12. Principales orientations thérapeutiques des maladies associées à Malassezia
| Situation | Approches recommandées |
|---|---|
| Pellicules légères | Shampoings antifongiques en cures et entretien |
| Dermatite séborrhéique du visage | Crèmes contenant des préparations azolées, des inhibiteurs de la calcineurine |
| Formes graves et répandues | Médicaments antifongiques systémiques associés à un traitement topique |
| Dermatite séborrhéique infantile | Des soins doux, des shampoings doux et des traitements médicamenteux de courte durée, selon les besoins. |
| Étuis résistants | Associations médicamenteuses, nouveaux agents non hormonaux, photothérapie |
Prévention
La prévention des maladies associées à Malassezia repose sur deux principes: la maîtrise des facteurs favorisant la prolifération fongique et le maintien d’une barrière cutanée saine. Un lavage régulier, mais non excessif, des cheveux et du cuir chevelu avec des shampoings doux permet d’éliminer l’excès de sébum et les pellicules sans dessécher la peau. Chez les personnes sujettes à la dermatite séborrhéique, l’utilisation ponctuelle de shampoings médicamenteux, à raison d’une fois par semaine ou moins, est souvent recommandée pour maintenir la rémission. [62]
Évitez les interventions cosmétiques agressives, notamment les colorations capillaires fréquentes, les produits coiffants agressifs et les lotions contenant de l'alcool, qui perturbent la fonction barrière de la peau et peuvent déclencher des poussées. Le port de chapeaux serrés et de vêtements synthétiques épais, surtout par temps chaud, augmente l'humidité et la température de la peau, créant ainsi des conditions favorables à la prolifération rapide de Malassezia. [63]
Le mode de vie joue un rôle essentiel: la gestion du stress, la normalisation du sommeil, la correction des déséquilibres hormonaux et le traitement approprié de toute affection sous-jacente. En cas d’infection par le VIH et d’autres immunodéficiences, le traitement efficace de l’affection sous-jacente entraîne souvent une réduction de la gravité de la dermatite séborrhéique. [64]
Il est recommandé de choisir avec soin les produits cosmétiques pour le visage et le cuir chevelu. Il est préférable d'opter pour des produits non comédogènes, sans excès d'huiles ni de parfums. Pendant les périodes de rémission, l'utilisation de crèmes hydratantes légères contribue à maintenir la fonction barrière de la peau et à réduire le risque de poussées, notamment durant les mois les plus froids lorsque l'air est plus sec. [65]
Pour les patients présentant des poussées récurrentes, il est important d’établir un plan de prise en charge à long terme clair: quels traitements utiliser dès les premiers signes d’une poussée, à quelle fréquence appliquer les shampoings et crèmes médicamenteux, et comment assurer la transition vers un traitement d’entretien. Ce plan personnalisé est élaboré en concertation avec un dermatologue et peut réduire significativement la fréquence et la gravité des poussées. [66]
Tableau 13. Recommandations préventives de base pour les personnes sujettes à la séborrhée
| Direction | mesures pratiques |
|---|---|
| Soins du cuir chevelu | Shampoings doux, lavage régulier mais non excessif |
| Choisir des cosmétiques | Produits non comédogènes sans composants agressifs |
| Vêtements et couvre-chefs | Évitez les vêtements serrés et très isolants. |
| Style de vie | Gestion du stress, normalisation du sommeil |
| Contrôle des maladies concomitantes | Traitement des déficits immunitaires et des troubles hormonaux |
Prévision
Le pronostic des maladies associées à Malassezia furfur est favorable dans la grande majorité des cas. La dermatite séborrhéique et les pellicules ne mettent pas la vie en danger et n’entraînent pas de lésions irréversibles de la peau et des cheveux, mais ce sont des affections chroniques sujettes aux récidives. Avec des soins appropriés et l’utilisation opportune d’antifongiques et d’anti-inflammatoires, de longues périodes de rémission peuvent être obtenues. [67]
Chez le nourrisson, la dermatite séborrhéique infantile disparaît généralement complètement au cours des premiers mois ou des premières années de vie, à mesure que la peau mature et que la fonction des glandes sébacées redevient normale. Par la suite, la peau peut devenir normale ou sujette à d'autres dermatoses, mais la forme infantile de dermatite séborrhéique persiste rarement à l'âge adulte. [68]
Chez l’adulte, l’évolution de la maladie est largement déterminée par la prédisposition génétique, le type de peau, le niveau de stress et la présence de comorbidités. En cas de pathologies neurologiques et d’immunodéficiences, la dermatite séborrhéique peut être plus sévère et nécessiter des traitements réguliers; cependant, même dans ces cas, une prise en charge globale permet de contrôler les symptômes. [69]
Le pronostic du pityriasis versicolor est également favorable. Un traitement antifongique peut éliminer l’infection active, mais les modifications pigmentaires peuvent persister plusieurs mois après le traitement. Des récidives sont possibles, notamment sous les climats chauds; c’est pourquoi des cures prophylactiques d’antifongiques topiques sont parfois recommandées pendant la saison chaude. [70]
Ainsi, Malassezia furfur et les espèces apparentées provoquent généralement des dermatoses bénignes mais chroniques. La réussite du traitement et la qualité de vie du patient dépendent d'une consultation précoce avec un dermatologue, d'un diagnostic précis, d'un traitement approprié et d'un engagement envers un plan de soins et de prévention individualisé. [71]
Tableau 14. Facteurs influençant le pronostic des maladies associées à Malassezia
| Facteur | Impact sur le pronostic |
|---|---|
| Âge | Les nourrissons ont plus de chances d'avoir une évolution favorable. |
| Maladies concomitantes | Les déficits immunitaires et les maladies neurologiques aggravent l'évolution de la maladie. |
| Respect du traitement | Une bonne observance du traitement améliore le contrôle des symptômes |
| Soins de la peau | Des soins appropriés réduisent la fréquence des rechutes. |
| Climat et mode de vie | La chaleur et le stress augmentent le risque d'exacerbations. |
FAQ
Question 1: Malassezia furfur est-il un « champignon contagieux » qui peut être transmis d'une personne à l'autre?
Malassezia furfur est un commensal naturellement présent sur la peau humaine, chez la plupart des individus. Plutôt qu'une « infection » directe, il s'agit plutôt d'un cas où ce commensal devient pathogène dans des conditions favorables: augmentation de la production de sébum, altération du microbiome et diminution de l'immunité. Par conséquent, il est plus important de contrôler les facteurs de risque et de prendre soin de sa peau que de craindre le contact avec des personnes vivant sous le même toit. [72]
Question 2. Est-il possible de guérir la dermatite séborrhéique une fois pour toutes?
La dermatite séborrhéique est une affection chronique et récidivante liée à la réaction cutanée de l'individu à Malassezia et à la quantité de sébum produite. Il est généralement impossible d'éliminer complètement la prédisposition, mais des rémissions durables et une atténuation des symptômes peuvent être obtenues grâce à des soins appropriés et à l'utilisation de produits modernes. Il est important de comprendre que l'objectif du traitement est le contrôle de la maladie, et non une simple cure ponctuelle suivie d'une disparition complète des symptômes. [73]
Question 3: La dermatite séborrhéique peut-elle entraîner une chute de cheveux permanente?
Dans la plupart des cas, la chute de cheveux associée à la dermatite séborrhéique est temporaire et liée à une inflammation et à des lésions mécaniques du cuir chevelu. Après un traitement efficace et des soins appropriés, la repousse des cheveux est généralement rétablie. Une chute de cheveux permanente n'est possible qu'avec d'autres causes, telles que l'alopécie androgénétique, les dermatoses cicatricielles et les maladies systémiques. [74]
Question 4. Un shampooing médicamenteux est-il suffisant à lui seul ou faut-il des produits supplémentaires?
En cas de pellicules légères et de symptômes minimes, un seul shampooing médicamenteux contenant un antifongique est souvent suffisant. Pour les dermatites séborrhéiques sévères du visage et des plis cutanés, accompagnées de démangeaisons ou d'inflammation importantes, une association de produits est généralement nécessaire: un shampooing pour le cuir chevelu associé à une crème antifongique et, si besoin, anti-inflammatoire pour le visage et les autres zones concernées. Il est préférable de discuter du choix du traitement avec un dermatologue. [75]
Question 5. Est-il judicieux de modifier son régime alimentaire pour traiter la dermatite séborrhéique?
Les études cliniques classiques ne confirment pas de lien strict entre la dermatite séborrhéique et des aliments spécifiques, contrairement aux allergies alimentaires. Cependant, une alimentation saine et équilibrée, riche en légumes, en oméga-3 et en sucres simples, contribue au maintien d'une peau saine et à la réduction de l'inflammation. Il est plus important d'éviter les carences en vitamines et minéraux que d'éliminer complètement un aliment. [76]
Qui contacter?

