Expert médical de l'article
Nouvelles publications
Lymphome folliculaire
Last reviewed: 05.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
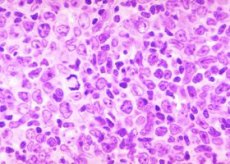
Le diagnostic est celui d'un lymphome folliculaire. Cette maladie, à première vue incompréhensible et effrayante, appartient à la catégorie des pathologies les plus bénignes et relativement sûres associées aux tumeurs malignes. Il est toutefois encourageant de constater que cette pathologie répond bien à un traitement médical complexe et est donc traitable.
Causes lymphome folliculaire
Il convient de préciser d'emblée qu'il n'y a pas lieu de se réjouir outre mesure. La médecine moderne n'a pas encore permis d'obtenir une rémission complète. On ne peut pas espérer une telle rémission, même si le traitement chirurgical s'est bien déroulé et que la tumeur a été complètement retirée. Même avec un tel résultat, la maladie réapparaît généralement après trois ans, voire cinq ans dans le meilleur des cas.
La maladie en question a reçu cette terminologie parce que dans la plupart des cas, le néoplasme malin a commencé à se former et à se développer dans les cellules de couverture de l'épiderme, modifiant pathologiquement les follicules pileux, ou comme on les appelle aussi, les follicules.
À ce jour, aucun oncologue ne peut entreprendre de nommer toutes les causes du lymphome folliculaire, sa nature n'ayant pas encore été entièrement étudiée. On peut seulement affirmer que les mutations génétiques sont l'une des causes de la dégénérescence pathologique de la cellule. Mais la question de savoir quel a été le catalyseur de ces métamorphoses reste ouverte pour l'instant.
Cependant, plusieurs raisons que les médecins ont réussi à établir peuvent être citées:
- Intervention chirurgicale associée à une transplantation d'organe.
- L'endoprothèse est une opération visant à remplacer une articulation par des implants.
- Utilisation à long terme de certains agents pharmacologiques, tels que les immunosuppresseurs.
- Il s'agit d'une anomalie chromosomique congénitale, mais elle ne suffit pas à elle seule à déclencher le développement d'un lymphome folliculaire. Pour cela, cette pathologie doit être « accompagnée » d'autres facteurs. Par exemple, il peut s'agir d'une trisomie et/ou d'une monosomie, également liées à des anomalies génétiques.
- Diverses maladies auto-immunes.
- Un contact assez étroit lors du travail avec des pesticides, qui est aujourd'hui presque inévitable dans le secteur agricole de l'activité humaine.
- La présence de mauvaises habitudes chez une personne. Ceci est particulièrement vrai pour la nicotine.
- À la suite de la réception d’une dose de rayonnement ionisant.
- Contact de toute nature avec des composés chimiques toxiques, des substances cancérigènes.
- Le risque de développer la maladie en question augmente si l'on vit dans une zone écologiquement polluée. Il peut s'agir d'une grande métropole dotée d'importantes installations industrielles, ou, par exemple, de personnes vivant à proximité dangereuse d'une usine chimique.
- Un trouble acquis ou congénital qui affecte le statut immunitaire d’une personne.
Symptômes lymphome folliculaire
Les zones les plus fréquemment touchées par cette maladie sont les aisselles, l'aine, la tête et le cou. Curieusement, cette maladie touche principalement les jeunes de moins de quarante ans.
Le caractère insidieux de cette pathologie, comme d'autres maladies oncologiques, est que dans les premiers stades de sa progression, rien ne dérange le patient et la maladie ne peut être diagnostiquée que par hasard, lors d'un examen préventif de routine, ou lors d'études prescrites dans le cadre du traitement d'une autre maladie.
Lorsque la tumeur progresse, elle peut être reconnue par palpation. Plus tard, les symptômes du lymphome folliculaire commencent à apparaître:
- La formation maligne peut faire saillie au-dessus de la surface de la peau.
- Le « gonflement » a des contours clairs.
- La couleur du néoplasme peut être légèrement rosâtre ou violet-écarlate.
- Substance de densité accrue.
- Des sensations douloureuses apparaissent au niveau de la tumeur.
- Le néoplasme est capable de saigner.
- L'épiderme devient ulcéré.
- Le patient commence à ressentir une faiblesse dans tout le corps.
- La différence avec l’inflammation des ganglions lymphatiques (provenant d’une lésion infectieuse) est qu’ils sont non seulement douloureux, mais également insensibles aux antibiotiques.
- Augmentation de la production de sueur par les glandes correspondantes.
- Les médecins observent une translocation chromosomique t(14:18).
- Une augmentation de la température corporelle peut être observée.
- Une personne commence à perdre du poids sans aucune raison.
- Des problèmes au niveau du tube digestif apparaissent.
- Baisse des performances.
- Nausée.
- Une sensation de lourdeur abdominale, une sensation de pression au niveau du visage ou du cou, ainsi que des difficultés respiratoires peuvent survenir. Cela peut être dû à une pression accrue exercée sur les organes digestifs par la rate, le foie ou directement sur les ganglions lymphatiques (selon la localisation de la tumeur) ou sur d'autres organes.
- Des étourdissements, allant même jusqu’à l’évanouissement.
- Selon la localisation, le patient peut présenter des troubles de la déglutition, associés à une augmentation du volume de l'anneau lymphatique pharyngé.
- La fièvre peut apparaître sans raison évidente.
- Perte auditive.
Il convient de noter que les symptômes, en fonction de la localisation du ganglion lymphatique affecté, peuvent combiner diverses manifestations parmi celles énumérées ci-dessus.
Parfois, cette maladie ne peut être détectée et diagnostiquée que lorsque le processus malin commence à affecter la moelle osseuse. Heureusement, le lymphome asymptomatique est assez rare.
Lymphome folliculaire non hodgkinien
Le lymphome folliculaire lui-même, selon la classification médicale, appartient au type non hodgkinien. Aussi triste que cela puisse paraître, la médecine moderne ne parvient que dans certains cas à reconnaître la maladie à un stade précoce. Dans 70 % des cas, le patient consulte un spécialiste dès l'apparition des manifestations évidentes de la maladie, comme des nausées fréquentes et des évanouissements. Cela est dû au fait que les troubles ont déjà atteint la moelle osseuse.
Le lymphome folliculaire non hodgkinien est souvent diagnostiqué à un stade précoce de son développement, lors d'un examen médical complet, réalisé à l'aide d'équipements de diagnostic modernes de haute précision. C'est pourquoi les médecins insistent sur la nécessité d'un examen préventif complet au moins une fois par an. Une telle approche de la santé réduira considérablement le risque de lésions corporelles graves et de modifications pathologiques irréversibles.
Les lymphomes non hodgkiniens sont causés par des néoplasmes cancéreux de type B et T. La source de cette pathologie peut provenir de n'importe quel ganglion lymphatique ou autre organe, puis « infecter » la lymphe. Les métastases se produisent ensuite de trois manières: hématogène, lymphogène et hématogène-lymphogène.
Ces lymphomes ont leurs propres caractéristiques, qui diffèrent par leur morphologie, leurs symptômes cliniques et leurs paramètres. Selon leur localisation, les médecins distinguent les lymphomes (néoplasmes cancéreux affectant les couches lymphoïdes d'origine primaire, sans atteinte de la moelle osseuse) et les leucémies (altérations cancéreuses affectant principalement les couches de la moelle osseuse).
Toutes les catégories d’âge de la population sont sensibles à cette maladie, mais un pourcentage encore plus élevé touche les personnes qui ont déjà atteint 60 ans.
À ce jour, l'étiologie des lymphosarcomes n'est pas complètement connue. Par conséquent, lorsqu'on aborde les causes pouvant déclencher la maladie, il est nécessaire d'aborder les facteurs qui augmentent le risque d'apparition et de développement de la maladie. Parmi ces facteurs, on peut citer:
- Pathologies virales. Par exemple, le sida, le virus d'Epstein-Barr, les hépatites, notamment l'hépatite C.
- Lésion infectieuse d’Helicobacter pylori, qui, comme le pensent certains scientifiques, est le « coupable » des lésions ulcéreuses de la muqueuse du tube digestif.
- Une immunodéficience congénitale ou acquise peut augmenter la probabilité de développer la maladie.
- Et d’autres raisons déjà mentionnées ci-dessus.
Le type non hodgkinien de lymphome folliculaire a sa propre classification, assez étendue:
Les sarcomes lymphatiques localisés dans les ganglions lymphatiques sont dits nodaux, tandis que ceux localisés ailleurs (glandes salivaires, amygdales, thyroïde, épiderme, cerveau, poumons, etc.) sont dits extraganglionnaires. La nature folliculaire (nodulaire) ou diffuse dépend de la structure du néoplasme.
Il existe également une division selon la vitesse de la maladie:
- Indolent: l'évolution est progressive. Sans traitement, un tel patient peut vivre de sept à dix ans. Le traitement offre un pronostic plutôt favorable.
- Évolution agressive et très agressive de la maladie. Sans traitement médical, un tel patient peut vivre de quelques mois à un an et demi ou deux mois. Le traitement offre un pronostic plutôt favorable.
Aujourd'hui, la médecine oncologique recense plus de 30 types différents de lymphomes non hodgkiniens. La plupart (environ 85 %) sont des lymphomes à cellules B (lymphocytomes B), et les 15 % restants sont des lymphomes à cellules T (lymphocytomes T). Chacun de ces types possède ses propres sous-types.
Lymphome folliculaire à cellules B
Ce type de maladie est nettement dominant dans le diagnostic. Chez l'enfant, ce type de trouble du système lymphatique est presque rarement rencontré.
Les médecins classent le lymphome à cellules B comme suit:
- Le lymphome diffus à grandes cellules B est le type le plus fréquent de la maladie. 31 % des lymphomes non hodgkiniens diagnostiqués en sont atteints. Les principaux paramètres de la maladie sont son agressivité et sa progression rapide. Malgré ces caractéristiques négatives, une intervention médicale rapide offre des conditions préalables importantes à une guérison complète.
- Dans le lymphome folliculaire cellulaire, le diagnostic de ce type est de 22 cas sur cent de lymphomes non hodgkiniens reconnus. L'évolution de la pathologie est indolente, mais il existe des cas où elle se transforme et prend une forme diffuse agressive. Les oncologues utilisent un critère de survie à cinq ans. Ainsi, dans cette catégorie de la maladie, 60 à 70 personnes sur cent survivent à cette période de cinq ans. 30 à 50 % des patients présentant un tel diagnostic survivent au-delà de dix ans. Ce type présente les caractéristiques d'un follicule secondaire. La cellule comprend des centrocytes et des centroblastes. Ce type de pathologie, selon sa composition cellulaire, est divisé en trois types cytologiques. Selon la composition cellulaire, on distingue trois types cytologiques de lymphome folliculaire.
- Lymphomes à cellules B affectant les cellules marginales: le pourcentage de diagnostic est faible. Ils ne sont pas agressifs et ont un faible taux de croissance. Détectés précocement, ils répondent bien au traitement.
- Lymphome à cellules du manteau: cette pathologie représente environ 6 % des cas. La maladie est très spécifique. Seul un cinquième des personnes atteintes survivent au-delà de cinq ans.
- Lymphome lymphocytaire à petites cellules et leucémie lymphoïde chronique: environ 7 % des patients sont susceptibles de développer cette maladie. Ce type de pathologie est similaire au lymphome non hodgkinien. Il n'est pas particulièrement agressif, mais présente une faible sensibilité aux traitements antitumoraux.
- Lymphome médiastinal à cellules B: la fréquence du diagnostic est de 2 %. Il est principalement diagnostiqué chez les femmes âgées de 30 à 40 ans. Seule la moitié des patients sont guéris.
- Lymphome de Burkitt: l'incidence est d'environ 2 %. L'évolution de la maladie est agressive, mais un traitement intensif permet une guérison complète (50 % des patients).
- La macroglobulinémie de Waldenström ne touche que 1 % des cas. Elle entraîne une augmentation de la viscosité du liquide sanguin, ce qui entraîne une thrombose et une atteinte des vaisseaux sanguins. Une personne atteinte de cette maladie peut vivre 20 ans ou moins.
- La leucémie à tricholeucocytes est assez rare et touche les personnes âgées. 1
- Lymphome du système nerveux central – la lésion provient du SNC, puis les métastases commencent à affecter les cellules osseuses et cérébrales. Seuls 30 % des patients survivent cinq ans.
Lymphome folliculaire de type 2 cytologique
L'un des principaux critères de diagnostic et de prescription d'une chimiothérapie est le résultat de l'analyse histologique. Les praticiens ont confirmé la nécessité de classer la maladie en types cytologiques (selon le principe morphologique), en fonction du nombre de grandes cellules détectées dans l'organisme du patient.
Les oncologues distinguent:
- 1 type cytologique – présence de petites cellules divisées.
- Le lymphome folliculaire de type 2 est cytologiquement un ensemble de cellules de grande et de petite taille, morphologiquement comparables les unes aux autres.
- 3 type cytologique - grandes cellules folliculaires.
En cas de biopsie répétée, on peut observer une transformation du premier type en deuxième, mais jamais en troisième.
Pour diagnostiquer le type, les médecins s'appuient sur les résultats d'une étude cytologique. À partir de là, les oncologues établissent le type (en fonction du nombre de centroblastes détectés dans le champ de vision du microscope):
- Type 1 – de zéro à 5.
- Type 2 – de 6 à 15.
- Type 3 – plus de 15. Ce type est divisé en:
- Dans le sous-type 3-a, les centrocytes sont déjà observés dans le champ de vision.
- Dans le sous-type 3-b, les centroblastes forment des formations étendues sans centrocytes.
Les tumeurs cancéreuses de type cytologique II ont une progression assez agressive et nécessitent des mesures thérapeutiques plus radicales par chimiothérapie. Cependant, les taux de survie globaux des patients de tous les groupes cytologiques sont approximativement identiques.
Lymphome folliculaire de type cytologique 3a
Si un patient est diagnostiqué avec un lymphome folliculaire de type cytologique 3a, le pronostic est très défavorable. Chez les patients atteints de cette pathologie, même après un examen complet et un traitement adéquat et de qualité, des signes de récidive de la maladie sont observés beaucoup plus souvent et plus tôt que chez les autres patients (avec un lymphome folliculaire de type 1 ou 2).
Ce pronostic peut être légèrement amélioré par l'introduction d'un traitement par doxorubicine dans le protocole thérapeutique de ce type de patient. La présence de centrocytes dans le champ de vision incite les oncologues à prescrire un traitement très agressif. Type 3a (classification cytologique): ce stade est attribué lorsque la propagation du processus malin affecte un ou deux ganglions lymphatiques distants.
Se distinguant par la probabilité plus élevée de rechutes précoces, ces patients présentent également un pourcentage plus élevé de survie à cinq ans.
Diagnostics lymphome folliculaire
Au moindre soupçon de problème oncologique, le médecin traitant oriente son patient vers un dispensaire spécialisé en oncologie, où il subira les examens nécessaires. Le diagnostic du lymphome folliculaire est posé par un spécialiste plus spécialisé, l'onco-hématologue.
Les indications d'examen sont un certain nombre de critères qui déterminent le tableau clinique pathologique: croissance du volume d'un ou plusieurs ganglions lymphatiques, apparition de signes évidents d'intoxication (empoisonnement systémique) du corps chez le patient, modifications extranodales.
Pour établir un diagnostic précis, suggérant un lymphome non hodgkinien, l'oncologue doit prélever un échantillon du substrat cellulaire du néoplasme pour l'analyser. Pour cela, et afin d'obtenir un portrait plus complet de l'état de santé du patient, des méthodes instrumentales et des analyses de laboratoire sont prescrites:
- Examen externe du patient admis.
- La palpation des ganglions lymphatiques permet au spécialiste d'évaluer le volume et la densité de la tumeur. Cependant, tous les néoplasmes ne peuvent pas être examinés de cette manière. Un examen complet est donc indispensable.
- Une biopsie du ganglion lymphatique affecté est réalisée.
- La laparoscopie est un examen thérapeutique ou diagnostique des organes abdominaux.
- La thoracoscopie est un examen endoscopique de la cavité pleurale.
- Une ponction de moelle osseuse est réalisée - cette analyse permet d'exclure ou de confirmer la présence de métastases dans une zone donnée du corps.
Une fois les mesures susmentionnées effectuées, le matériel cellulaire est soumis à un examen plus approfondi. Les recherches suivantes sont menées:
- L'immunohistochimie est une technique qui permet de déterminer avec précision l'emplacement d'un composant cellulaire ou tissulaire particulier (antigène) en le liant à des anticorps marqués.
- La cytologie est une étude des caractéristiques structurelles des cellules, de la composition cellulaire des organes, des tissus et des fluides du corps humain pour le diagnostic de diverses maladies à l'aide d'un équipement grossissant.
- Cytogénétique – étude microscopique des chromosomes humains, ensemble de méthodes qui établissent des liens entre les troubles héréditaires et la structure des cellules (en particulier la structure du noyau cellulaire).
- Autres études.
Lors de la prescription d'un protocole de mesures thérapeutiques pour le lymphome folliculaire, le médecin prescrit également d'autres examens complémentaires pour déterminer la localisation de la tumeur et l'étendue des métastases:
- Radiographie de la zone suspectée d'être affectée.
- Examen échographique des ganglions lymphatiques, de la thyroïde et des glandes mammaires, du foie, de la rate, du scrotum et d'autres organes.
- Tomodensitométrie du péritoine et du thorax, qui permet de reconnaître même les plus petites anomalies structurelles.
- La lymphoscintigraphie est une technique qui permet d'obtenir une image des vaisseaux lymphatiques.
- Scintigraphie des os et des organes internes - diagnostic d'une tumeur maligne métastatique.
- L'imagerie par résonance magnétique (IRM) est une méthode permettant de détecter visuellement les foyers primaires et métastatiques des tumeurs cancéreuses.
- Analyse sanguine générale et biochimique.
Si l'examen révèle des structures cellulaires dispersées finement, l'oncologue établit un diagnostic de premier ou de deuxième type de pathologie. Le lymphome à grandes cellules indique déjà un degré de malignité plus élevé: stade 3a: la lésion a envahi un ou deux ganglions lymphatiques, situés à distance du site de localisation principal; stade 3b: il s'agit d'une lésion plus étendue du corps humain, et plus spécifiquement de son système lymphatique.
Très souvent, en plus des lymphomes non hodgkiniens, l'oncologue identifie également de nombreuses pathologies concomitantes qui ne font qu'aggraver la situation.
Qui contacter?
Traitement lymphome folliculaire
Face à l'aggravation de la situation des maladies oncologiques, dont le pourcentage augmente d'année en année, les oncologues recommandent de ne pas négliger les examens préventifs. Plus la maladie est diagnostiquée tôt, plus le patient a de chances de poursuivre une vie de qualité après un traitement anticancéreux, et même de survivre. Le traitement du lymphome folliculaire est prescrit individuellement à chaque patient, en l'adaptant au cours du traitement. Il arrive que les oncologues, après avoir formulé certaines recommandations, adoptent une attitude attentiste et surveillent régulièrement l'état de santé du patient et la croissance de la tumeur. En raison de la progression tumorale relativement faible, il peut s'écouler dix ans avant qu'elle ne se manifeste. Les médecins ne sont donc pas pressés de prendre des mesures radicales, car la prescription d'une intervention chirurgicale et de chimiothérapies est préjudiciable à l'organisme.
Autrement dit, si le premier ou le deuxième stade de la pathologie avec une forme de développement lent est diagnostiqué, un tel tableau clinique peut être observé pendant une décennie, alternant périodiquement avec des périodes de rémission et de rechutes, le médecin effectue uniquement une surveillance constante de l'état du patient, prêt à prendre des mesures adéquates à tout moment.
Mais nous devons immédiatement vous rassurer: le lymphome folliculaire, s’il est détecté à temps et traité de manière adéquate, devient dans des cas isolés la cause du décès du patient.
Mais il est également possible d'observer le tableau clinique inverse: la tumeur progresse rapidement, se propageant en métastases dans toutes les directions, comme des tentacules. Face à un tel tableau clinique, les médecins interviennent immédiatement et prescrivent un traitement au laser et/ou une chimiothérapie. Si les métastases ont atteint la moelle osseuse, l'oncologue peut décider de prescrire une intervention chirurgicale pour la greffer. Il convient de préciser d'emblée qu'avec un tel tableau, il ne faut pas espérer une rémission complète. Même si le foyer pathologique est complètement éliminé, un tel patient peut vivre de trois à cinq ans au maximum.
Aux stades ultérieurs du développement pathologique, avec l'apparition de métastases et dans des organes plus éloignés du foyer, le médecin traitant - oncologue prescrit à un tel patient une thérapie au laser et/ou polychimique.
Aujourd'hui, le schéma thérapeutique le plus populaire qui donne de bons résultats thérapeutiques est la méthode CHOP, qui est représentée par un protocole de traitement comprenant des médicaments tels que la vincrestine, le cyclophosphamide, la doxorubicine et la prednisolone.
L'alcaloïde végétal vincrestine a un effet antitumoral. Ce médicament est administré par voie orale et intraveineuse. Le schéma d'administration est hebdomadaire.
Le médecin traitant prescrit la posologie du médicament de manière strictement individuelle. La dose initiale administrée à un patient adulte est de 0,4 à 1,4 mg par m² de surface corporelle, une fois par semaine. Pour les patients de petite taille, la dose initiale est de 2 mg par m² de surface corporelle, une fois par semaine.
Si nécessaire, le médecin peut prescrire une administration intrapleurale du médicament, c'est-à-dire l'injection du liquide pharmacologique dans la cavité pulmonaire. Avec ce mode d'administration, 1 mg du médicament est administré au patient, dilué dans 10 ml de solution saline immédiatement avant l'intervention.
Les contre-indications à la prise de ce médicament incluent les maladies du système nerveux central ou périphérique, une sensibilité accrue à un ou plusieurs composants du médicament, ainsi que la grossesse et l'allaitement.
Il existe également des recommandations sur la manière de manipuler les médicaments de cette catégorie pharmacologique.
- Ce médicament doit être administré avec une extrême prudence, après avoir vérifié que l'aiguille est bien dans une veine. Ne pas perfuser le liquide pharmacologique par voie non veineuse afin d'éviter toute nécrose.
- Durant cette intervention médicale, l'infirmière doit protéger ses yeux et, si le médicament y pénètre, elle doit les rincer très rapidement et abondamment à l'eau courante propre.
- Avant le début de l'administration des médicaments de chimiothérapie pendant le traitement, une surveillance régulière de l'état du sang périphérique est nécessaire.
- Une surveillance constante des caractéristiques biochimiques de la fonction hépatique est également nécessaire.
- Si le niveau de neutrophiles diminue en dessous du niveau critique, la procédure d'administration du médicament de chimiothérapie n'est pas prescrite, mais est reportée jusqu'à ce que les paramètres normaux soient rétablis.
- Pour éviter le développement d'un effet hépatotoxique, il est interdit de prendre le médicament chimiothérapeutique en parallèle avec une radiothérapie qui affecte la région des reins et du foie.
Le personnel médical qui travaille avec ces médicaments utilisés pour la chimiothérapie est tenu de se conformer à toutes les exigences en matière d’équipement de protection individuelle qui s’appliquent en cas de contact étroit avec des composés chimiques toxiques.
En plus du CHOP, le régime CVP, qui comprend des médicaments tels que la vincrestine, le cyclophosphamide et la prednisolone, ne présente pas non plus une efficacité moindre.
Le médicament antinéoplasique cyclophosphamide, qui appartient aux composés chimiques alkylants, peut être prescrit par le médecin traitant, en fonction du tableau pathologique, soit par voie intramusculaire, intraveineuse, intrapéritonéale ou intrapleurale.
Juste avant l'intervention, le médicament est dilué dans de l'eau pour préparations injectables, à raison de 10 ml de diluant par flacon, dosé à 0,2 g. Le temps de dissolution dans l'eau est un indicateur de la qualité du médicament: il ne doit pas dépasser quatre minutes.
Le spécialiste choisit lui-même le schéma d'administration du médicament. Il existe plusieurs schémas thérapeutiques.
- Une dose unique est calculée à 3 mg par kilogramme de poids du patient, soit environ 200 mg, administrés une fois par jour. Mode d'administration: intraveineuse ou intramusculaire.
- Une dose unique est calculée à 6 mg par kilogramme de poids du patient, soit environ 400 mg, administrés une fois deux fois par jour. Mode d'administration: intraveineuse ou intramusculaire.
- Une dose unique est calculée à 15 mg par kilogramme de poids du patient, soit environ 1 g, administrée par voie intraveineuse une fois tous les cinq jours.
- Une dose unique est calculée à 30-40 mg par kilogramme de poids du patient, soit environ 2-3 g, qui sont administrés par voie intraveineuse une fois toutes les deux à trois semaines.
La dose de médicament utilisée pour un traitement varie de 6 à 14 g. Après la fin du traitement principal, un traitement d'entretien est généralement pratiqué, qui consiste en l'administration intraveineuse ou intramusculaire de 0,1 à 0,2 g de médicament deux fois sur une semaine.
Ce médicament est également utilisé comme immunosuppresseur. Dans ce cas, le médecin prescrit une dose de 1,0 à 1,5 mg par kilogramme de poids corporel, soit une dose quotidienne de 50 à 100 mg. Si l'organisme présente une tolérance accrue au médicament, le médecin peut prescrire une dose de 3 à 4 mg par kilogramme de poids corporel.
Pour une administration intrapéritonéale ou intrapleurale, la posologie du médicament peut varier de 0,4 à 1,0 g.
Les contre-indications à l'utilisation du médicament en question sont l'hypersensibilité du patient à l'un de ses composants, ainsi que les antécédents médicaux du patient incluant une insuffisance rénale sévère, une leucopénie (avec un taux de leucocytes dans le sang inférieur à 3,5 x 109/l), une hypoplasie médullaire, une anémie ou une cachexie, et une thrombocytopénie (avec un taux de plaquettes dans le sang inférieur à 120 x 109/l). Cette recommandation s'applique également au stade terminal de la maladie, ainsi qu'aux femmes enceintes ou allaitantes.
Cependant, la médecine oncologique progresse constamment; scientifiques et pharmacologues découvrent de nouveaux médicaments, de nouvelles méthodes et de nouvelles formes de traitement. Aujourd'hui, certaines cliniques oncologiques pratiquent des traitements innovants utilisant les cellules souches des patients. Cependant, même au vu des progrès médicaux actuels, une maladie comme le lymphome folliculaire n'a pas encore été pleinement étudiée et n'est pas totalement guérissable.
Les oncologues considèrent que les facteurs suivants augmentent le risque d’une issue défavorable:
- Tranche d'âge des patients de plus de 60 ans.
- Le taux d'hémoglobine du patient est déterminé par des chiffres inférieurs à 120 g/l.
- Si le patient est diagnostiqué avec un stade de développement trois ou quatre.
- Augmentation de la lactate déshydrogénase.
- Si le médecin constate que le patient est atteint d’un cancer qui affecte plus de quatre groupes de ganglions lymphatiques.
Après une cure de chimiothérapie ou de thérapie au laser, le patient doit suivre un traitement d'entretien, conçu pour améliorer son statut immunitaire, qui a été considérablement réduit par le traitement.
Après avoir reçu des médicaments de chimiothérapie, l'immunité du patient est considérablement réduite et afin d'éviter une infection secondaire, qui dans de nombreux cas est la cause du décès, un tel patient doit rester dans un environnement stérile pendant une certaine période de temps.
Lorsqu'une leucémie secondaire est détectée chez un patient, se développant sur fond de lymphome folliculaire affectant des zones de moelle osseuse, l'oncologue est contraint de prescrire une greffe de cette substance provenant d'un de ses proches. Dans le cas contraire, il sera difficile de trouver un donneur fiable. Cependant, si l'opération s'est bien déroulée, cette méthode offre d'excellents résultats thérapeutiques.
Le plus important est de ne pas rater l'occasion et de contacter un spécialiste au plus vite! Parfois, ce n'est pas seulement la qualité de vie future d'une personne, mais aussi sa propre vie qui dépend du temps!
La prévention
Il est assez difficile de donner des conseils sur la manière de prévenir la pathologie évoquée dans cet article, mais il vaut toujours la peine de discuter de certains aspects de la vie qui aideront à réduire le risque de néoplasmes cancéreux.
Par conséquent, la prévention du lymphome folliculaire est indiquée par plusieurs recommandations:
- Maintenir un mode de vie sain.
- Abandonner les mauvaises habitudes.
- Alimentation équilibrée, rationnelle, riche en microéléments et vitamines.
- Maintenir votre système immunitaire au niveau approprié.
- En cas de maladie (de toute nature), un traitement de secours doit être effectué en temps opportun et jusqu'à guérison complète.
- Assurez-vous que le corps ne soit pas trop refroidi ou surchauffé pendant une longue période.
- Évitez les bains de soleil excessifs, les bains, les saunas et les solariums.
- Lors du choix d'un emplacement pour votre maison, il est conseillé de privilégier les zones dotées d'un écosystème propre, loin des grandes zones industrielles.
- Élimination de l'hypodynamie. Le mouvement, c'est la vie.
- De nombreux experts pensent que la pensée est matérielle, il ne faut donc pas tester l'aspect négatif de cette expression sur soi-même - ne pensez que positivement, la détente et une musique agréable sont les bienvenues.
- La routine quotidienne d’une personne doit combiner harmonieusement charges de travail et périodes de repos.
- Régulièrement, au moins une fois par an, effectuez un examen préventif complet dans un établissement médical spécialisé.
Prévoir
Il est problématique d'évaluer sans ambiguïté les conséquences de la pathologie pour un patient diagnostiqué avec un lymphome non hodgkinien, car le résultat du traitement antitumoral dépend en grande partie du degré de la maladie.
Si les médecins diagnostiquent une pathologie de premier ou de deuxième degré, montrant un taux de progression nodulaire, alors chez neuf patients sur dix, le pronostic du lymphome folliculaire est assez favorable, ce qui repose sur un diagnostic correct et un régime de chimiothérapie adéquat.
En cas de lymphome non hodgkinien, qui présente l'une des variétés du troisième stade de développement, le pronostic de l'évolution nodulaire de la maladie est moins favorable. Le taux de survie pour ce tableau clinique n'est que de cinq personnes sur dix diagnostiquées.
La bonne nouvelle est que le développement pathologique du quatrième stade de la maladie, lorsque les métastases touchent déjà des organes éloignés, est très rare. Le pronostic de cette évolution est défavorable, même avec les mesures thérapeutiques nécessaires. Le traitement thérapeutique ne permet que de prolonger légèrement la vie du patient (au mieux, de plusieurs années), mais une issue fatale est presque inévitable.
Très souvent, le décès d'un tel patient ne survient pas directement à cause de la tumeur cancéreuse, mais la cause du décès est une infection secondaire, qui pénètre assez facilement dans un organisme affaibli par la maladie.
Le suivi de la survie de ces patients est assez triste: sur vingt patients diagnostiqués avec un lymphome folliculaire de stade IV, deux ou trois survivent.
L'environnement contaminé, l'alimentation et le rythme de vie effréné nuisent à la santé de l'homme moderne. Tumeur monoclonale constituée de lymphocytes B matures: lymphome folliculaire. Le diagnostic de cancer déstabilise la personne et ses proches, les plaçant face à un dilemme: que faire? Une seule solution: consulter sans tarder un centre d'oncologie spécialisé, subir un examen complet et un traitement éventuel prescrit par un oncologue. Seule une réponse rapide et opportune au problème et un traitement adapté peuvent améliorer les chances du patient de bénéficier d'une meilleure qualité de vie, voire de sa propre survie. Les examens préventifs ne doivent pas être négligés. « Prenez soin de votre santé dès le plus jeune âge »: cette sagesse populaire est parfaitement adaptée au sujet de l'article d'aujourd'hui! Prenez soin de vous et soyez en bonne santé!
 [ 23 ]
[ 23 ]

