Expert médical de l'article
Nouvelles publications
Légionelles
Dernière revue: 06.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
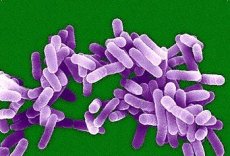
Actuellement, plus de 50 espèces de légionelles sont connues, et 22 espèces jouent un rôle avéré en pathologie humaine. 95 % des cas de la maladie sont associés au type L. pneumophila. Son nom est associé aux premières victimes de la maladie causée par celui-ci parmi les participants au congrès de la Légion américaine, qui s'est tenu à Philadelphie à l'été 1976. En 1977, l'agent pathogène a été isolé des poumons des personnes décédées par D. McDaid et S. Shapard.
Biens culturels de Legionella
Aérobies. Ces bactéries se reproduisent uniquement sur des milieux nutritifs complexes (gélose tampon-carbone levure) avec ajout obligatoire de cystéine, de pyrophosphate de fer et d'acide cétoglutarique, compte tenu de la nécessité de ces substances. La culture s'effectue à 35 °C dans une atmosphère contenant 2,5 à 3 % de CO2, pendant 3 à 6 jours. Les colonies cultivées sur milieu nutritif présentent un centre incarné avec formation d'un pigment brun, à l'exception de l'espèce L. micdadei. Elles peuvent être cultivées dans le sac vitellin d'un embryon de poulet et, en culture cellulaire, dans le corps d'un cobaye.
Propriétés biochimiques de Legionella
Catalase positive. Ne fermente pas les glucides, ne produit pas d'uréase et ne réduit pas les nitrates. Certaines espèces liquéfient la gélatine. L. pneumophila se distingue des autres espèces de Legionella par sa capacité à hydrolyser l'hippurate de sodium.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Structure antigénique des légionelles
Complexe. L'espèce L. pneumophila est divisée en 16 sérogroupes, dont la spécificité est médiée par l'antigène lipopolysaccharidique.
Résistance à la légionelle
Comme d’autres bactéries non sporulées, elles sont sensibles aux rayons UV, à l’alcool éthylique, au phénol et à une solution de chloramine à 3 %.
Facteurs de pathogénicité de Legionella
Les légionelles sont des parasites intracellulaires facultatifs. Dans l'organisme humain, elles se reproduisent principalement dans les macrophages alvéolaires, où elles pénètrent par inhalation d'aérosols microbiens, ainsi que dans les polynucléaires et les monocytes sanguins. Les légionelles se reproduisent activement dans les macrophages, ce qui entraîne leur destruction et la libération d'un grand nombre de bactéries dans les tissus pulmonaires. Ce processus est assuré par les facteurs de pathogénicité suivants: la cytotoxine et la superoxyde dismutase, qui inhibent la poussée respiratoire du phagocyte; la cytolysine, une enzyme métalloprotéase qui empêche la formation de phagolysosomes et provoque également un effet hémorragique: la mort des bactéries libère une endotoxine, provoquant une intoxication.
Le cycle répété d’interaction entre les légionelles et les macrophages pulmonaires conduit à l’accumulation de l’agent pathogène à des concentrations élevées et au développement d’un processus inflammatoire aigu.
Immunité
Immunité cellulaire. Les anticorps n'ont pas d'activité protectrice.
Épidémiologie de la légionellose
Dans des conditions naturelles, les légionelles vivent dans les plans d'eau douce, où elles sont symbiotes d'algues, d'amibes aquatiques et terrestres, et d'autres protozoaires. Leur grande capacité d'adaptation leur permet de coloniser avec succès les réservoirs artificiels, les systèmes d'approvisionnement en eau et de climatisation, ainsi que les équipements médicaux. Sur les surfaces synthétiques et en caoutchouc des équipements sanitaires, industriels et médicaux, les légionelles forment un biofilm qui les rend plus résistantes à l'action des désinfectants.
Le mécanisme de transmission de l'infection à légionelles est l'aspiration. Le principal facteur de transmission est un fin aérosol contenant des légionelles, formé par les réseaux d'eau domestiques, médicaux ou industriels. La maladie ne se transmet pas d'humain à humain. Elle est répandue, y compris en Russie. Le pic d'incidence survient pendant les mois d'été. Un état d'immunodéficience est un facteur prédisposant.
Symptômes de la légionellose
Il existe trois formes cliniques connues de légionellose: la maladie du légionnaire (fièvre de Philadelphie) et la fièvre de Pontiac, fièvre de Fort Bragg.
La période d'incubation de la légionellose est de 2 à 10 jours. La maladie s'accompagne de fièvre, de frissons, de douleurs thoraciques et d'essoufflement. Une insuffisance respiratoire aiguë se développe dans 20 à 30 % des cas. Un choc toxique infectieux, une insuffisance rénale et des lésions du système nerveux central peuvent survenir. La mortalité est de 8 à 25 %, et de 60 % chez les patients immunodéprimés.
La fièvre de Pontiac est une maladie respiratoire aiguë sans pneumonie. La période d'incubation est de 36 à 48 heures. Elle se caractérise par une fièvre d'un à deux jours, des symptômes catarrhaux au niveau du nasopharynx et une toux sèche. Aucun décès n'a été enregistré. La maladie touche 95 à 100 % des personnes vivant dans la zone de diffusion des aérosols.
La fièvre de Fort Bragh est une maladie fébrile aiguë avec exanthème. Le risque de légionellose nosocomiale est associé à la possibilité de contamination par les légionelles des réseaux d'approvisionnement en eau, de la climatisation et du matériel médical, ainsi qu'à la présence de personnes sensibles à l'infection et présentant une immunité cellulaire affaiblie. Outre L. pneumophila, l'infection nosocomiale des voies respiratoires inférieures est également causée par L. micdadei.
Diagnostic de la légionellose
Le diagnostic en laboratoire de la légionellose est réalisé à l'aide de méthodes bactériologiques, sérologiques et rapides.
Le matériel permettant d'isoler les légionelles est constitué d'expectorations, de matériel de bronchoscopie, d'exsudat pleural et de matériel de biopsie pulmonaire, qui sont conservés pendant 1 jour maximum à 4 °C.
Les tests sérologiques sont réalisés en déterminant une augmentation de 4 fois du titre d'anticorps dans des sérums appariés en utilisant la méthode ELISA ou RIF indirecte.
De plus, la détermination de l'antigène soluble dans l'urine est effectuée du 2e au 10e jour à l'aide de la méthode ELISA ou immunochromatographique.
La RIF directe et la PCR sont utilisées comme diagnostics rapides. Cependant, un résultat fiable et spécifique n'est obtenu que si le matériel d'étude est une bronchoscopie et une biopsie, et non des expectorations.
Prévention de la légionellose
La légionellose ne peut être prévenue par des méthodes de prévention spécifiques. La prévention non spécifique consiste à nettoyer régulièrement les réseaux d'eau, à identifier le réservoir d'eau contenant l'agent pathogène et à l' améliorer.

