Expert médical de l'article
Nouvelles publications
Les coccidies sont les agents responsables de la coccidioïdose.
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
Morphologie des coccidies
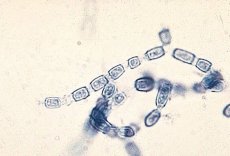
Coccidioides immitis est un champignon dimorphe. À température ambiante (20-22 X) et en conditions naturelles, il se développe jusqu'à la forme mycélienne. Le mycélium est cloisonné, large de 2 à 4 μm, sans microconidies. Au cours de sa croissance, le cytoplasme du champignon se concentre, le tube mycélien au niveau des cloisons se vide, puis la paroi cellulaire du mycélium se rompt et le mycélium se désintègre en arthrospores de 1,5 à 2,3 μm de large et de 1,5 à 15 μm de long. La fragmentation est observée le jour 10-L2-C de culture.
Propriétés culturelles des coccidies
Peu exigeante en milieux nutritifs. Dans le milieu de Sabour à température ambiante, elle forme diverses colonies de couleur blanche, grise ou brune. Son activité biochimique est faible.
Structure antigénique des coccidies
Lorsqu'elle est cultivée en milieu liquide pendant 3 jours, la forme mycélienne produit des exoantigènes HS, F (chitinase), HL, qui peuvent être déterminés par immunodiffusion en gel.
Facteurs de pathogénicité des coccidies
La diminution de l’arthrosporogenèse chez les souches muséales s’accompagne d’une diminution de leur virulence.
Niche écologique – sol des zones endémiques. Les zones endémiques se situent dans l'hémisphère occidental entre 40° de latitude nord et sud, et 65° et 120° de longitude ouest aux États-Unis (États de l'ouest et du sud-ouest), ainsi qu'en Amérique centrale (Mexique, Guatemala, Honduras) et du Sud (Venezuela, Paraguay, Argentine). Le champignon est principalement présent dans les zones désertiques et semi-désertiques, parfois dans les zones tropicales et les forêts côtières (Californie du Nord). Le sol constitue son habitat naturel.
Stabilité environnementale. Les arthrospores sont très résistantes à la dessiccation.
Sensibilité aux antibiotiques. Sensibilité à l'amphotéricine B, au kétoconazole, au miconazole, au fluconazole et à l'intraconazole. Sensibilité aux antiseptiques et aux désinfectants. Sensibilité à l'action des antiseptiques et désinfectants couramment utilisés, notamment aux sels de métaux lourds.
 [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Pathogénèse de la coccidioïdomycose
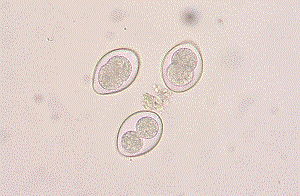
Après l'infection, les arthrospores de l'organisme hôte se transforment en une forme tissulaire: une sphérule. Les sphérules sont des formations rondes mesurant 20 à 90 µm, plus rarement 2(H) µm, dotées d'une paroi cellulaire épaisse à double contour pouvant atteindre 5 µm de large. Lorsque la paroi cellulaire des sphérules se rompt, les spores qu'elles contiennent se propagent dans tout l'organisme, ce qui favorise la dissémination de l'agent pathogène et la formation de foyers secondaires.
La coccidioïdomycose secondaire se développe chez les personnes dont l'immunité cellulaire est affaiblie. L'immunodéficience des lymphocytes T provoque une pneumonie sévère, suivie d'une propagation du champignon dans tout l'organisme à partir du foyer primaire d'inflammation.
Immunité cellulaire
Le rôle principal est joué par les effecteurs T, notamment les effecteurs T de la DTH, qui s'accumulent entre la deuxième et la troisième semaine de la maladie. La phagocytose est incomplète; les phagocytes ne sont pas en mesure de protéger l'organisme au stade de la pénétration du pathogène. Les anticorps et le complément n'assurent pas la protection de l'organisme contre le pathogène. La présence d'anticorps anti-antigènes fongiques chez les patients présentant une DTH négative est un signe de mauvais pronostic.
Épidémiologie de la coccidioïdose
Coccidioïdomycose - sapronose. La source de l'agent infectieux est le sol des zones endémiques, où, pendant la saison humide, on observe une croissance intensive de fiba, et avec l'arrivée de la saison sèche, le mycélium se désintègre en arthrospores, qui constituent le seul élément infectieux. Une personne malade n'est pas contagieuse.
Le mécanisme de transmission est aérien et par contact, tandis que la voie de transmission est aérienne et poussiéreuse. Tout contact avec un sol contaminé dans les zones d'endémie peut entraîner une infection.
La sensibilité est élevée. L'aspiration de 10 arthrospores suffit à provoquer une infection. Les personnes présentant divers déficits immunitaires sont les plus exposées au risque d'infection.
Symptômes de la coccidioïdomycose
Les symptômes de la coccidioïdomycose sont non spécifiques et dépendent de la nature des organes affectés par le champignon. La coccidioïdomycose secondaire généralisée se caractérise par une évolution chronique: les rémissions sont remplacées par des exacerbations sur plusieurs décennies; la présence de fistules s'ouvrant à la surface du corps, souvent éloignées du foyer d'inflammation purulente; la présence de sphérules dans le matériel pathologique.
Diagnostic en laboratoire de la coccidioïdomycose
Les matériaux examinés comprennent l’urine, les expectorations, le sang, le liquide céphalo-rachidien et le matériel de biopsie.
L'examen microscopique des préparations natives et colorées par les tests de Manus ou de Gram-Welsch révèle la présence de sphérules (formations sphériques à double enveloppe remplie de petites endospores arrondies). Malgré la morphologie caractéristique de la sphérule, des artefacts sont possibles: des macrophages contenant des particules minérales phagocytées (cellules de poussière), ainsi que des accumulations de débris granulocytaires, peuvent imiter des structures sphériques difficiles à distinguer de la phase tissulaire du pathogène. Un diagnostic basé uniquement sur la recherche de sphérules conduit à des résultats faussement positifs. Une méthode simple permettant d'exclure les artefacts consiste à faire germer les sphérules: le matériel pathologique est mélangé à parts égales avec de l'eau distillée, une préparation est préparée par la méthode de la « goutte distinguée », la lamelle est scellée à la paraffine et incubée à 37 °C. Après 4 à 6 heures, la vraie sphérule germe avec des filaments mycéliens provenant des endospores.
L'examen mycologique est réalisé selon un protocole spécifique. Sur un milieu nutritif dense, les coccidiocoques forment des colonies coriaces à 37 °C, se développant dans le substrat; à 25 °C, la forme mycélienne du champignon se développe. Le mycélium est cloisonné, les chlamydospores sont grandes, situées à ses extrémités et sur ses côtés. Les arthrospores typiques se forment entre le 10e et le 12e jour d'incubation.
Des recherches biologiques sont menées sur des hamsters et des cobayes (mâles). L'infection intratesticulaire et intrapéritonéale des animaux de laboratoire entraîne le développement de formes tissulaires du champignon: les sphérules.
Pour le diagnostic sérologique, les tests RA, RP, RSK, RNGA et RIF sont utilisés. Le RP devient positif chez 53 % des patients dès la première semaine et chez 91 % entre la deuxième et la troisième semaine de la maladie. En l'absence de titres diagnostiques clairs de RSK, une séroconversion quadruple est donc nécessaire à des fins diagnostiques. Une augmentation du titre de RSK indique une généralisation du processus.
Le test d'allergie intradermique à la coccidioïdine n'a de valeur diagnostique que chez les individus chez qui il était négatif au début de la maladie; dans d'autres cas, ce test peut servir d'indicateur d'infection et est utilisé pour déterminer les limites de la zone endémique.
Comment prévenir la coccidioïdomycose?
Aucune prévention spécifique de la coccidioïdomycose n'a été mise au point. Pour prévenir la maladie, les personnes dépourvues d'immunité cellulaire contre les antigènes du pathogène, ainsi que les patients présentant un déficit en lymphocytes T, doivent éviter les zones d'endémie. Pour prévenir les infections intralaboratoires, toutes les manipulations sur les cultures suspectes sont effectuées après remplissage de celles-ci avec une solution saline stérile, ce qui évite la pulvérisation d'arthrospores.