Expert médical de l'article
Nouvelles publications
Onychocryptosis ng mga kuko
Dernière revue: 29.06.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
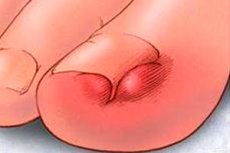
Une affection caractérisée par la pénétration de l'ongle dans la partie latérale de la tige est appelée « onychocryptose ». Le problème survient le plus souvent au niveau du gros orteil, bien qu'une atteinte des doigts et des orteils ne soit pas exclue. L'onychocryptose s'accompagne d'une réaction inflammatoire, qui se traduit par une douleur, une rougeur et un gonflement. La pénétration se produit d'un seul côté, et très rarement des deux côtés. Dans la plupart des cas, la pathologie nécessite un traitement chirurgical: en l'absence de traitement, le processus peut se compliquer, suppurer et s'étendre aux tissus voisins. Avec un traitement rapide, l'issue est généralement favorable. [ 1 ]
Faits historiques
L'onychocryptose des ongles des pieds est un problème connu depuis longtemps, décrit dès Hippocrate au Ve siècle av. J.-C., le scientifique médiéval Avicenne, le médecin byzantin Paul d'Égine (VIIe siècle) et le médecin arabe Abu-al-Qasima (Albukasis). Dans l'Antiquité, les guérisseurs traitaient cette maladie en retirant la tige latérale de l'ongle, le bord de la tablette unguéale, et en cautérisant les granulations du pli unguéal.
Un peu plus tard, le médecin français Ambroise Paré (XVIe siècle) a suggéré de traiter l'onychocryptose par l'élimination radicale des tissus hypertrophiés avec une cautérisation supplémentaire de la surface de la plaie.
Le célèbre anatomiste italien Hieronymus Fabricius préférait retirer la partie incarnée de l'ongle, et le chirurgien militaire français Guillaume Dupuytren introduisit au XVIIIe siècle une méthode combinée de retrait de la plaque de l'ongle avec une cautérisation supplémentaire.
La systématisation des traitements de l'onychocryptose a été réalisée dès le XIXe siècle par le médecin allemand Michaelis. Un peu plus tard, le médecin français Bodin a proposé une variante de résection cunéiforme de l'ongle, qui a ensuite été complétée par d'autres chirurgiens, notamment le Dr Emmert. Ces traitements sont devenus les plus répandus en médecine.
Épidémiologie
Selon les données des années 1990, la prévalence de l'onychocryptose varie de 2,5 à 5 %. Les hommes sont plus souvent touchés.
L'incidence de la maladie présente des pics d'âge marqués. Ainsi, l'onychocryptose est beaucoup plus fréquente chez les enfants et les jeunes hommes de 10 à 14 ans, de 16 à 19 ans, ainsi que chez les personnes de plus de 50 ans. Il est à noter que la fréquence de la pathologie est à peu près la même chez les hommes et les femmes de 30 ans. Le pic de morbidité le plus élevé se situe entre 16 et 19 ans.
Il est à noter que l'onychocryptose est l'une des soi-disant « maladies de civilisation », car elle est absente dans les régions où les gens préfèrent traditionnellement marcher sans chaussures.
L'onychocryptose des mains est beaucoup moins fréquente que celle des doigts des membres inférieurs. Parmi les orteils, le gros orteil est plus souvent touché.
Causes ng onychocryptosis
Les raisons du développement de l'onychocryptose sont diverses, elles se divisent en deux catégories: endogènes (internes) et exogènes (externes).
L'onychocryptose d'origine endogène est une pathologie héréditaire associée à des particularités anatomiques des ongles et des doigts, notamment à la structure des plaques unguéales ou des rouleaux latéraux. La croissance interne la plus fréquente est une plaque élargie, biseautée sur les côtés et déformée, qui pénètre transversalement dans le rouleau périunguéal latéral. Les plaques molles et plates sont beaucoup plus rares.
L'onychocryptose est plus susceptible de se produire chez les personnes qui ont des rouleaux périunguéaux latéraux massifs et très saillants au-dessus de la surface de l'ongle.
Parmi les causes endogènes les plus fréquentes, on peut citer sans équivoque la courbure des os du pied, par exemple en varus ou en valgus, ou encore les pieds plats. Des études ont confirmé l'implication d'un angle interphalangien incorrect du gros orteil dans le développement de l'onychocryptose (l'angle normal ne devant pas dépasser 10°). Les personnes présentant un angle interphalangien supérieur à 15° et celles présentant une mobilité accrue des articulations du pied présentent un risque particulier de croissance unguéale.
L'épaisseur de la tablette unguéale, la largeur du rouleau latéral et la déviation médiale du doigt sont également importantes. La forme héréditaire d'onychocryptose se développe plus souvent chez les personnes de degré I et II de parenté.
Parmi les causes externes, on cite le plus souvent une hygiène des pieds insuffisante et irrégulière, un soin des ongles inapproprié, l'utilisation de chaussures de taille inappropriée et des blessures aux pieds.
Causes courantes d'onychocryptose par fréquence d'apparition:
- Mauvaise coupe des ongles (plus de 70 % des cas);
- Chaussures mal ajustées (plus de 45 % des cas);
- Grand angle de déplacement du clou (plus de 35%);
- Surpoids corporel (plus de 30 %);
- Blessures au pied (plus de 20 %);
- Changements hormonaux, grossesse (plus de 20 % des patientes);
- Augmentation de la transpiration des pieds (plus de 15%).
Facteurs de risque
Les principaux facteurs provoquants pouvant conduire au développement de l'onychocryptose sont le port de chaussures serrées, de chaussettes épaisses, ainsi que la transpiration excessive des pieds, l'obésité, le diabète sucré.
Plusieurs pathologies systémiques peuvent contribuer à la rétraction de la plaque unguéale: arthrite, déficits immunitaires, tumeurs et troubles circulatoires des membres inférieurs. En général, tout facteur provoquant un conflit entre les tissus mous et la plaque unguéale, par exemple, peut avoir un impact négatif.
- Tension constante sur la zone du pied et des orteils;
- Chaussures serrées, rigides et inconfortables;
- Traumatismes répétitifs des pieds, des orteils;
- Respect insuffisant des règles d’hygiène;
- Courbures congénitales et acquises des pieds;
- Ongles trop courts;
- Embonpoint;
- Diabète;
- Maladies infectieuses et inflammatoires des ongles et des tissus mous;
- Arthrite;
- Hyperhidrose.
Les facteurs de prédisposition sont considérés comme étant:
- Configurations inhabituelles du lit de l’ongle;
- Plaques unguéales déformées;
- Tendance génétiquement transmise à l'onychocryptose.
Les risques sont multipliés par le port de chaussures inadaptées, une coupe des ongles inadéquate ou irrégulière.
Pathogénèse
Une analyse approfondie des causes probables du développement de l'onychocryptose nous a permis d'identifier les mécanismes pathogéniques de base de la maladie:
- La lésion du tissu épidermique du bourrelet péri-unguéal latéral est le mécanisme le plus fréquent, généralement déclenché par le port de chaussures trop serrées et inadaptées. L'épiderme peut être traumatisé lors des manipulations pédicurie, de la coupe de la tige et des ongles. Le problème peut être aggravé par une infection, une douleur intense et la croissance de tissu de granulation.
- La compression des tissus mous localisés sous la tablette unguéale est un mécanisme dû aux modifications osseuses de la phalange principale. La matrice unguéale est bien fixée à l'os. L'élargissement de la partie distale de l'articulation interphalangienne entraîne un rétrécissement et une protrusion de la zone correspondante de l'ongle, ce qui peut être dû à une arthrite, un traumatisme ou une intervention chirurgicale. Le lit unguéal pincé se courbe alors.
- Un gonflement des tissus périunguéaux est possible dans la petite enfance, ainsi que chez les adultes avec le développement de processus inflammatoires et de traumatismes dans cette zone.
Étapes
Actuellement, il existe différents types de classification de l'onychocryptose. La plus courante est la classification clinique, basée sur les informations cliniques initiales et la gravité de la pathologie. Connaître les caractéristiques individuelles de la maladie facilite grandement le choix du schéma thérapeutique optimal. Les critères utilisés pour la classification de l'onychocryptose sont: érythème cutané, réaction infectieuse locale, œdème, écoulement, épaississement et épaississement du bourrelet péri-unguéal latéral, syndrome douloureux et apparition de granulations.
Classification des stades de Heifetz:
- Légère rougeur et gonflement des tiges latérales de l'ongle.
- État infectieux aigu, suppuration.
- État infectieux chronique, formation de granulations, hypertrophie des tissus adjacents.
Classification des stades de l'onychocryptose selon Frost:
- Une croissance (éperon) apparaît sur le côté de la plaque de l'ongle.
- La plaque est déformée.
- Des signes d’hypertrophie des tissus mous apparaissent.
Classement des étapes de Mosen:
- Stade inflammatoire (caractérisé par une rougeur, un gonflement et une douleur lors de l'application d'une pression, alors que l'ongle est d'apparence normale).
- Elle est divisée en stade II-A (douleur accrue, écoulement purulent et signes d'infection, propagation de l'œdème à l'extérieur de la plaque inférieure à 3 mm) et II-B (le même, avec propagation de l'œdème supérieure à 3 mm).
- Le stade d'hypertrophie (accompagné d'une prolifération importante de granulations et de tissu enroulé latéral sur la plaque).
La classification du stade de Martinez-Nova est complétée par un quatrième stade, dit « hypertrophie sévère ». Ce stade se caractérise par une courbure chronique du doigt avec atteinte des deux rouleaux recouvrant la partie large de la plaque.
La classification de Kline comprend cinq étapes:
- Stade d'irritation locale du bourrelet latéral. Aucune réaction infectieuse prononcée ni granulation.
- Stade du processus infectieux dans le pli latéral avec écoulement purulent ou/et granulation.
- Processus infectieux avec de multiples épisodes homotypiques d'onychocryptose avec des antécédents d'onychocryptose.
- Onychocryptose infectieuse-inflammatoire avec décollement incomplet de la partie latérale de l'ongle.
- Onychocryptose infectieuse-inflammatoire avec décollement incomplet ou complet de la plaque unguéale.
Classification par type en fonction de la cause de l'onychocryptose:
- L'onychocryptose survient chez des patients aux pieds normaux et sans pathologies somatiques. Les causes sont: une hygiène insuffisante et le port de chaussures trop serrées.
- Il existe des courbures congénitales ou acquises des pieds ou/et des orteils.
- Le patient est diagnostiqué avec des pathologies somatiques qui provoquent un trouble du flux sanguin périphérique, des troubles trophiques.
- Le deuxième et le troisième type d'étiologie sont combinés, ou une infection fongique ou une ostéomyélite est détectée.
- L'onychocryptose est récurrente.
Onychocryptose chez un enfant
L'onychocryptose est souvent diagnostiquée chez les enfants, de la petite enfance à l'adolescence. Dans la plupart des cas, le problème se situe sur le gros orteil, mais il peut affecter d'autres orteils, notamment les mains. Lorsque la plaque se développe dans les tissus mous, l'orteil devient rouge, gonflé et douloureux à la marche.
Chez les bébés, la principale cause du problème est une mauvaise coupe du bord de l'ongle. Par manque d'expérience, de nombreux parents coupent au maximum les bords latéraux, comme pour arrondir la plaque, afin que le bébé ne se gratte pas. Cependant, à terme, de telles manipulations peuvent entraîner une altération de la configuration et de la croissance des ongles, voire leur repousse.
Les risques de développer cette maladie sont considérablement accrus si l'enfant présente une forte prédisposition héréditaire à l'onychocryptose. Des malformations congénitales des doigts ou de la plaque unguéale, une malnutrition, un surpoids et le rachitisme jouent également un rôle.
Complications et conséquences
Il existe aujourd'hui de nombreuses méthodes de correction de l'onychocryptose, tant chirurgicales que conservatrices. Cependant, leur efficacité est insuffisante et la principale conséquence du problème est sa récidive. De plus, de nombreux spécialistes pratiquent activement l'ablation complète de l'ongle (méthode de Dupuytren), ce qui entraîne des risques élevés de défauts esthétiques et de détérioration de la fonction de soutien du doigt affecté. Chez de nombreux patients, l'ablation de la plaque unguéale n'a qu'un effet temporaire, car avec la repousse de l'ongle, l'onychocryptose réapparaît souvent.
Si le traitement de l'onychocryptose est ignoré, les complications suivantes peuvent se développer:
- Abcès (formation d’une pustule dans les tissus mous);
- Panaris purulent;
- Phlegmon (foyer purulent sans limites clairement définies);
- Lymphadénite (un processus inflammatoire du système lymphatique);
- Ostéomyélite (lésions osseuses);
- Charogne (processus inflammatoire infectieux).
Diagnostics ng onychocryptosis
L'onychocryptose est difficile à confondre avec d'autres pathologies. Le chirurgien pose le diagnostic dès le premier rendez-vous et l'examen clinique. Si nécessaire, il prescrit des consultations avec d'autres spécialistes: endocrinologue, immunologiste, infectiologue, dermatologue.
Le diagnostic de laboratoire peut inclure une analyse sanguine générale, des études de coagulation sanguine, une réaction de Wasserman et une mesure de la glycémie. Il est impératif d'exclure une infection fongique. À cette fin, une dermatoscopie, une microscopie de prélèvements du doigt affecté et l'ensemencement de biomatériau pathologique sur milieu nutritif sont pratiqués.
Si l'onychocryptose est compliquée par une infection secondaire, il est alors prescrit l'identification de l'agent pathogène par culture des sécrétions pour déterminer la résistance aux antibiotiques.
Diagnostic différentiel
Un diagnostic différentiel est nécessaire pour exclure les ostéophytes (excroissances osseuses) des phalanges des doigts, les processus inflammatoires tels que le paronychie, les tumeurs périunguéales bénignes et malignes. Le plus souvent, il est nécessaire de différencier l'onychocryptose des pathologies des ongles, du lit, des tiges et de la phalange terminale, notamment:
- Granulome pyogénique: situé sous le bord de l'ongle ou sur le rouleau, il ressemble à un petit nodule enflammé, dont la taille augmente progressivement. La surface au-dessus est hyperémique, aplatie et peut être recouverte d'une plaque purulente-séreuse ou d'une croûte desséchée.
- Paronychie candidosique et pyococcique - se développe à mesure que la réponse inflammatoire dans les tissus mous de la tige s'aggrave.
- L'exostose sous-unguéale est une excroissance osseuse bénigne, souvent d'origine post-traumatique. Elle se présente sous la forme d'une masse dense ayant tendance à grossir.
- Le fibrome périunguéal ou sous-unguéal est une excroissance mésenchymateuse bénigne, indolore, conduisant progressivement à une dystrophie unguéale jusqu'à sa destruction.
- Le chondrome périunguéal ou sous-unguéal est une tumeur bénigne du tissu hyalin ou fibro-cartilagineux, qui a l'apparence d'une tumeur solitaire de consistance solide.
- Kyste du lit dermoïde - une violation du développement tissulaire avec formation d'une cavité épithéliale, dans laquelle peuvent se trouver des particules de kératinisation, des cheveux.
- Les néoplasies glomiques sont une maladie bénigne de Barre-Masson se présentant comme la formation d'anastomoses veino-artérielles au sein d'une capsule de tissu nerveux et conjonctif.
- Tumeurs malignes (sarcomes, mélanomes du lit et des rouleaux).
Traitement ng onychocryptosis
Les traitements conservateurs sont relativement rares et réservés aux cas légers d'onychocryptose. Ces traitements peuvent être classés selon les groupes suivants:
- Traitement topique avec des pommades et des solutions médicamenteuses.
- Isolement de la partie incarnée de la lame des tissus mous.
- Port d’appareils orthopédiques qui aident à aplatir la lame et à soulever la partie incarnée de l’ongle.
Le traitement à domicile comprend:
- Lavage minutieux du membre affecté;
- Séchage avec un disque de coton avec tamponnement de la zone de repousse avec des préparations de camomille, de souci, d'argousier, d'huile d'arbre à thé.
Il est recommandé de prendre des bains avec des solutions antiseptiques, par exemple en ajoutant 5 ml d'ammoniaque pour 1 litre d'eau, du permanganate de potassium ou une solution hypertonique de chlorure de sodium, ainsi que des infusions d'écorce de chêne, de colanchoé et de camomille. Un traitement régulier de la zone péri-unguéale avec une solution de vert brillant, d'iode, de bleu de méthylène, de fucorcine et de chlorophyllipt est indiqué. L'utilisation de lotions et de compresses contenant de l'onycholysine, de la dioxidine, de la furaciline et du rivanol est efficace.
Onguents recommandés:
- Lévomékol;
- Bétadine;
- Mélange anti-inflammatoire prêt à l'emploi (pour 5 g d'iode cristallin - 10 ml d'iodure de potassium aqueux à 20%, 10 g d'acide salicylique, 60 g de lanoline et 28 ml de dimexide).
Des bandes de pansement imbibées d'antibiotiques (par exemple, de la kanamycine avec de la novocaïne) sont placées entre l'ongle et la tige.
Les thérapies orthopédiques favorisant l'isolement de l'ongle incarné ont démontré leur efficacité. Des dispositifs orthopédiques en métal composite sont fixés sur l'ongle, ce qui contribue à aplatir la plaque et à libérer le bord incarné.
Les traitements conservateurs sont peu traumatisants, peuvent être appliqués à domicile et ne nécessitent pas d'hospitalisation. Cependant, ils ne sont pas efficaces en cas d'onychocryptose sévère ou de récidive, et les dispositifs orthopédiques disponibles sur le marché pharmaceutique sont généralement assez coûteux. C'est pourquoi la correction chirurgicale est privilégiée.
Outre l'ablation complète et partielle de la plaque, l'exposition au froid (cryothérapie), la thérapie au laser et aux ultrasons, la radio et l'électrocoagulation, la destruction chimique et la microchirurgie sont activement utilisées. La résection marginale de l'ongle reste la plus populaire depuis de nombreuses années: une intervention techniquement simple, relativement peu traumatisante et offrant un effet esthétique satisfaisant. Parmi les inconvénients de cette intervention, on peut citer le risque élevé de récidive de l'onychocryptose (de 13 à 28 %).
La matricectomie laser à diode peut réduire la fréquence des récidives d'onychocryptose et optimiser l'efficacité globale du traitement. Le spectre infrarouge du scalpel laser au dioxyde de carbone est le plus souvent utilisé. Grâce à cette exposition, la cicatrisation est plus facile que d'habitude, car la phase inflammatoire est relativement courte, l'exsudation est faible et l'infiltration leucocytaire est faible.
Après l'intervention chirurgicale, il est recommandé aux patients de rester au lit pendant 24 heures, le pied surélevé. Le deuxième jour, il est permis de se lever et de marcher sans appui sur l'orteil opéré: ces restrictions restent en vigueur pendant environ une semaine (il est permis de marcher en s'appuyant sur le talon). Pendant cette période, des pansements quotidiens sont nécessaires, la plaie est lavée avec des solutions antiseptiques et des pommades ou poudres antibactériennes sont appliquées (Lévomékol, Bétadine, Baneocin). Des analgésiques sont utilisés si nécessaire.
Des examens de contrôle sont effectués un mois, puis trois, six, neuf et un an après l'intervention. Ils sont nécessaires à la fois pour la surveillance dynamique et pour la détection rapide d'une récidive d'onychocryptose.
La prévention
Les recommandations de base des médecins pour prévenir l'onychocryptose comprennent:
- Hygiène, lavage régulier et de qualité des pieds et changement des chaussettes;
- Coupe correcte des ongles (pas trop profonde, en laissant le bord libre de la plaque à environ 1 mm, suivi d'un traitement du bord coupé avec une lime souple);
- Utilisation de solutions émollientes spéciales (lotions) pour prévenir la repousse des ongles;
- Éviter les blessures traumatiques aux doigts;
- Porter des chaussures en fonction de la taille et de la forme du pied;
- Utilisation d’appareils orthopédiques spéciaux, si nécessaire;
- Traitement rapide des maladies fongiques;
- Contrôle du poids.
Les patients souffrant de maladies concomitantes, notamment de diabète sucré, doivent consulter régulièrement leur médecin traitant et suivre ses recommandations. Les personnes présentant des pieds plats ou présentant diverses courbures doivent utiliser des appareils et des chaussures orthopédiques adaptés.
Les mesures préventives incluent également des consultations régulières chez un podologue. Il est beaucoup plus facile de prévenir la propagation du problème dès les premiers stades de son développement.
Prévoir
Malgré l’amélioration continue des méthodes de traitement de l’onychocryptose, le problème reste d’actualité à ce jour, ce qui nécessite des travaux supplémentaires pour étudier la maladie.
Les méthodes de traitement de l'onychocryptose ont une efficacité variable et sont choisies individuellement. L'une des méthodes les plus courantes est la résection marginale: l'opération est techniquement simple, peu traumatisante et efficace sur le plan esthétique (à condition que la lame soit suffisamment rétrécie). L'un des inconvénients connus de cette procédure est le pourcentage élevé de récidives d'onychocryptose (selon différentes données, de 13 à 28 %). La fréquence des récidives peut être réduite par une action complémentaire sur les zones de croissance de l'ongle, notamment par une action chimique au phénol, à l'hydroxyde de sodium, à l'acide trichloracétique ou dichloracétique. Cela entraîne la destruction chimique de la matrice. L'avantage de la résection marginale réside dans sa simplicité technique et l'absence de matériel supplémentaire.
D'autres options thérapeutiques efficaces incluent la matrixectomie par ultrasons et l'électrocoagulation; elles sont utilisées avec succès et avec assurance dans de nombreux établissements médicaux. Un effet secondaire de la matrixectomie chimique est une destruction excessive des tissus due à une exposition prolongée à la substance réactive. L'électrocoagulation peut également provoquer des brûlures des tissus adjacents. Quant à la cryodestruction, cette procédure est considérée comme peu traumatisante et recommandée par de nombreux spécialistes, mais nécessite la présence d'un agent de refroidissement dans l'établissement, ainsi que d'un équipement approprié.
Le traitement au laser de l'onychocryptose est utilisé depuis plus de 40 ans et est reconnu comme une méthode efficace, radicale, peu traumatisante, coagulante et bactéricide. Le laser médical au dioxyde de carbone, fonctionnant dans l'infrarouge, est considéré comme le plus courant. Parmi les inconvénients de cette méthode figurent son coût élevé et la taille imposante de l'équipement. L'utilisation de lasers à diode est proposée comme alternative. Moins chers et plus compacts, ils fonctionnent dans l'infrarouge et sont tout aussi efficaces.
Onychocryptose et l'armée
Il est recommandé aux patients atteints d'onychocryptose et devant servir dans l'armée de corriger rapidement cette anomalie, ce qui entraîne un sursis d'intervention le temps nécessaire à l'opération. Dans la plupart des cas, une résection marginale de la plaque et un rouleau péri-unguéal avec excision marginale de la zone de croissance sont indiqués. Plus rarement, une ablation complète de l'ongle ou une plastie tissulaire locale sont pratiquées. Après une intervention chirurgicale réussie et la fin de la période de rééducation, la recrue est considérée apte au service militaire.
En cas de récidive d'onychocryptose ou d'autres troubles associés, la question de l'aptitude est décidée au cas par cas sur la base des conclusions du comité d'experts.

