Grossesse extra-utérine
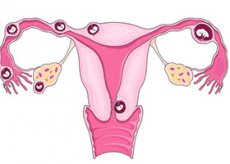
Lors de la grossesse habituelle, l'ovule fécondé se déplace sur une trompe de Fallope en direction de l'utérus où il est attaché à un mur et commence à pousser. Mais dans le cas d'une grossesse extra-utérine, un ovule fécondé ne pénètre pas dans l'utérus, mais commence à pousser ailleurs, souvent dans la trompe de Fallope. Par conséquent, une telle grossesse est souvent appelée une ectopie tubaire.
Dans de rares cas, l'ovule est attaché à l'ovaire, aux muscles de la cavité abdominale ou au canal cervical. Sauver un fœtus avec une telle grossesse est impossible. Si l'ovule commence à pousser dans la trompe de Fallope, le tube peut être endommagé ou rompu, ce qui entraîne des saignements importants pouvant entraîner la mort. Si vous avez été diagnostiqué avec une grossesse extra-utérine, vous devez immédiatement l'interrompre avant que les complications ne se développent.
Épidémiologie
La prévalence de la grossesse extra-utérine aux États-Unis a plus que quadruplé et se situe actuellement à 20 cas pour 1000 grossesses.
Grossesse ectopique aux États-Unis - la cause de 10% des décès de femmes associées à la grossesse. La plupart des décès sont associés à des saignements et sont potentiellement évitables.
Au cours de la dernière décennie, il y a eu une nette tendance vers une augmentation de la fréquence des grossesses extra-utérines. Ce fait peut être donné une double explication. D'une part, la prévalence des processus inflammatoires des organes génitaux internes ne cesse d'augmenter; le nombre d'interventions chirurgicales sur les trompes de Fallope, qui sont effectuées dans le but de réguler la procréation, est en augmentation; le nombre de femmes utilisant des méthodes de contraception intra-utérine et hormonale augmente; Les inducteurs de l'ovulation sont de plus en plus introduits dans la pratique du traitement de l'infertilité. D'autre part, ces dernières années, les capacités diagnostiques se sont améliorées, permettant de détecter une grossesse extra-utérine non régressée et même régressive.
Actuellement, la grossesse extra-utérine survient de 0,8 à 2,4 cas pour 100 femmes accouchées. Dans 4-10% des cas, il est répété.
Causes grossesse extra-utérine
Une grossesse extra-utérine survient souvent à la suite de lésions des trompes de Fallope. L'œuf fécondé ne peut pas atteindre l'utérus et est donc forcé de se fixer à la paroi du tube.
Provocateurs de grossesse extra-utérine:
- Fumer (plus vous fumez, plus le risque de grossesse extra-utérine est élevé).
- Inflammation des organes pelviens (résultat de la chlamydia ou de la gonorrhée), qui conduit à la formation de tissu cicatriciel dans les trompes de Fallope.
- L'endométriose, qui conduit à la formation de tissu cicatriciel dans les trompes de Fallope.
- Exposition avant la naissance aux œstrogènes de synthèse (dietilstilbestrolu).
- Grossesse extra-utérine dans les trompes de Fallope.
Certaines interventions médicales peuvent augmenter le risque de grossesse extra-utérine:
- Opérations sur les trompes de Fallope dans les organes pelviens (pipetage) ou pour l'enlèvement des tissus cicatriciels.
- Traitement de l'infertilité.
La grossesse extra-utérine est associée à la prise de médicaments pour ovuler plus d'oeufs. Les scientifiques ne savent pas encore ce qui cause une grossesse extra-utérine - prendre des hormones ou endommager les trompes de Fallope.
Si vous êtes enceinte et avez peur d'une grossesse extra-utérine, vous devez être examiné attentivement. Les médecins ne sont pas toujours d'accord sur les facteurs de risque de grossesse extra-utérine, mais une chose est certaine: le risque augmente après un antécédent de grossesse extra-utérine, une opération sur les trompes de Fallope ou une grossesse avec un dispositif intra-utérin.
Pathogénèse
L'implantation de l'ovule fœtal à l'extérieur de la cavité utérine peut se produire en raison de la perturbation de la fonction de transport des trompes de Fallope, ainsi que du changement des propriétés de l'ovule fœtal lui-même. Combinaisons des deux facteurs causatifs dans le développement de la grossesse extra-utérine sont possibles.
La fécondation de l'ovule avec le spermatozoïde dans des conditions normales se produit dans la partie fimbriale de l'ampoule du tube utérin. En raison péristaltiques, pendule et mouvements de tuyaux turbulents, ainsi que du fait de vaciller mucociliaire endosalpinksa Mace ovocyte après 3-4 jours atteint l'utérus où le blastocyste dans les 2-4 jours peut être dans un état .Gratuit. Puis, ayant perdu une coquille brillante, le blastocyste est immergé dans l'endomètre. Ainsi, l'implantation est effectuée le 20ème-21ème jour du cycle menstruel de 4 semaines. Violation de la fonction de transport des trompes de Fallope ou le développement accéléré de l'implantation du blastocyste peut entraîner ovule cavité utérine proximale.
La pratique montre que la violation de la fonction de la pipe est le plus souvent associée aux processus inflammatoires de toute étiologie. Le rôle prépondérant joué par l'infection non spécifique, la propagation qui contribuent à l'avortement, la contraception intra-utérine, viutrimatochnye intervention diagnostique, bien sûr compliquée de l'accouchement et la période post-partum, l'appendicite transféré. Au cours des dernières années, une forte incidence d'infection à Chlamydia chez les femmes opérées pour une grossesse extra-utérine a été identifiée. Avec la nature inflammatoire de la structure et la fonction des trompes de Fallope, le rôle de l'endométriose est extrêmement important.
L'importance des interventions chirurgicales sur les trompes de Fallope dans la structure des facteurs responsables de l'apparition d'une grossesse extra-utérine est en constante augmentation. Même l'introduction de la microchirurgie n'exclut pas un tel danger.
L'activité contractile du tube est étroitement liée à la nature du statut hormonal de l'organisme. Contexte hormonal défavorable chez les femmes peut être causée par une violation de la réglementation du cycle menstruel de toute nature, l'âge et l'utilisation de médicaments hormonaux exogènes qui contribuent à la violation ou l'induction de l'ovulation.
L'insuffisance du développement du blastocyste à la place de l'implantation physiologique est associée à une activité biologique excessive de l'œuf lui-même, conduisant à une formation accélérée de trophoblaste et une possible nidation, n'atteignant pas la cavité utérine. Il est presque impossible de trouver la raison d'un tel développement rapide du blastocyste.
Violation du transport de l'ovule dans certains cas, peut être expliquée par les particularités de son trajet, telles que la migration d'oeuf externe après une intervention chirurgicale sur des appendices: l'oeuf d'un seul ovaire dans la cavité abdominale pénètre dans un seul tuyau côté opposé. Les cas de migration transpéritonéale des spermatozoïdes sont décrits pour certaines malformations des organes génitaux internes.
Au cours des dernières années, on a signalé la possibilité d'une grossesse tubaire après fécondation extracorporelle et transplantation du blastocyste dans l'utérus.
Dans le tube, l'ovaire, la cavité abdominale et même dans la corne embryonnaire de l'utérus, il n'y a pas de muqueuse et de sous-muqueuse puissante et spécifiquement développée, caractéristique de la grossesse physiologique. Une grossesse extra-utérine évolutive étire le fœtus et la villosité du chorion détruit le tissu sous-jacent, y compris les vaisseaux sanguins. Selon la localisation de la grossesse, ce processus peut se produire plus rapidement ou plus lentement, accompagné d'un saignement plus ou moins important.
Si l'ovule est développée dans la section du tube isthmique, où la hauteur des plis de la muqueuse est faible, il y a un soi-disant bazotropny (principal) après villosités choriales, qui détruisent rapidement les muqueuses, les couches musculaires et séreuses du tube, et au bout de 4-6 semaines, ce qui conduit à la perforation murs avec la destruction des vaisseaux sanguins, puissamment développé en relation avec la grossesse. Il se produit un avortement type à entrefer plodovmestilshtsa externe, t. E. Gap tuyau enceinte, qui est accompagné d'une hémorragie massive dans la cavité abdominale. Le même mécanisme d'avortement, localisé dans le service interstitiel du tube, est le même. Cependant, compte tenu de la couche musculaire considérable entourant ce segment du tube, la durée de la grossesse peut être plus longue (jusqu'à 10-12 semaines ou plus). La perte de sang due à l'approvisionnement en sang extrêmement développé de cette zone pendant la rupture du fœtus, en règle générale, est massive.
L'intégrité de la marge mésentérique du tube est extrêmement rare. Dans ce cas, l'œuf fœtal et le sang saignant se trouvent entre les feuilles du ligament large. Cas caséiques sont décrits quand un oeuf fœtal n'est pas mort, mais a continué à se développer interconnecté jusqu'à des périodes importantes.
Lorsque ampullaire localisation de la grossesse extra-utérine est possible implantation de l'ovule dans le pli endosalpingsa (kolyumnarnoe ou akrotropnoe, pièce jointe). Dans ce cas, la croissance des villosités choriales peut être dirigé vers la lumière du tube que dans les 4-8 semaines après la nidation est accompagné d'une violation de la capsule interne plodovmestilischa, et cela à son tour conduit à un saignement faible ou modérée. Les mouvements anti-péristaltiques des tuyaux peuvent expulser peu à peu l'œuf fœtal exfolié dans la cavité abdominale: l'avortement de la pipe a lieu. Lorsque la partie fimbriale du tube est fermée, le sang qui s'écoule dans la lumière du tube conduit à la formation d'hématosalping. Lorsque l'ampoule est ouverte, le sang, sortant du tube et se repliant dans la zone de son entonnoir, peut former un hématome péritubulaire. Dupliquer fil de saignement plus abondant à l'accumulation de sang dans la poche recto-utérin et la formation de ce qu'on appelle hématome zamatochnoy, délimitée à partir de la cavité abdominale d'une capsule fibreuse soudé avec des boucles de l'intestin et la glande.
Dans des cas extrêmement rares, l'ovule fécondé, l'expulsion du tube, ne meurt pas et attaché au péritoine pariétal ou les organes abdominaux viscéraux (le plus souvent aux empreintes péritoine) de recto-utérins. La grossesse abdominale secondaire se développe, qui peut exister à différents moments, jusqu'à un terme complet. Encore plus rare, l'œuf fœtal peut être implanté principalement dans la cavité abdominale.
La grossesse ovarienne existe rarement depuis longtemps. Habituellement, il y a une rupture externe de l'embryon, accompagnée d'un saignement important. Si la grossesse se développe sur la surface de l'ovaire, un résultat similaire se produit tôt. Dans le cas d'une localisation intra-folliculaire, l'interruption se produit plus tard.
La grossesse cervicale est une forme rare mais potentiellement grave de grossesse extra-utérine en raison du risque élevé de saignement. Une grossesse nasale est habituellement traitée avec le méthotrexate.
Symptômes grossesse extra-utérine
Pendant les premières semaines, la grossesse extra-utérine provoque les mêmes symptômes que d'habitude: absence de cycle menstruel, fatigue, nausée et sensibilité des glandes mammaires.
Les principaux signes de grossesse extra-utérine:
- Douleur dans la région des organes pelviens ou de la cavité abdominale, qui peut être aiguë unilatérale, mais finalement se propager à l'ensemble de la cavité abdominale. La douleur est aggravée par le mouvement ou la tension.
- Saignement vaginal.
Si vous pensez être enceinte et que vous observez les symptômes ci-dessus, consultez immédiatement un médecin.
Les premières semaines de grossesse extra-utérine ne diffèrent pas de la grossesse habituelle. Pendant cette période, on observe:
- Manque de cycle menstruel.
- La douleur de la poitrine.
- Fatigue
- Nausée
- Miction fréquente.
Mais si la grossesse extra-utérine continue à se développer, d'autres symptômes apparaissent, parmi lesquels:
- Douleur dans la région pelvienne ou abdominale (habituellement 6-8 semaines après la fin du cycle menstruel). La douleur augmente avec le mouvement ou la tension, elle est aiguë, unilatérale, se propage finalement à toute la cavité abdominale.
- Saignement vaginal modéré ou sévère.
- Sensations douloureuses lors des rapports sexuels ou d'un examen physique par un médecin.
- Douleur dans la région de l'épaule à la suite d'un saignement dans la région abdominale sous la stimulation du diaphragme.
Les symptômes d'une grossesse extra-utérine précoce et d'une fausse couche sont souvent les mêmes.
Habituellement, au début de la grossesse, un ovule fécondé se déplace le long de la trompe de Fallope vers l'utérus où il est fixé au mur et commence à se développer. Mais dans 2% des cas de grossesse diagnostiqués, un ovule fécondé s'arrête en dehors de l'utérus et une grossesse extra-utérine survient.
Avec la grossesse extra-utérine, le fœtus ne peut pas se développer pendant une longue période, mais atteint une taille qui conduit à la rupture du tube et au saignement, ce qui entraîne une issue fatale pour la mère. Une femme qui présente des symptômes d'une grossesse extra-utérine nécessite des soins médicaux immédiats. Dans la plupart des cas de grossesse extra-utérine, un ovule fécondé est attaché à la trompe de Fallope. Dans de rares cas:
- L'ovule est attaché et commence à se développer dans l'ovaire, dans le canal cervical ou dans la cavité abdominale (à l'exclusion des organes du système reproducteur).
- Un ou plusieurs oeufs se développent dans l'utérus tandis que parallèlement à l'autre œuf (ou plusieurs) poussent dans la trompe de Fallope, le canal cervical ou la cavité abdominale.
- Dans de très rares cas, l'œuf commence à se développer dans la cavité abdominale après l'ablation de l'utérus (hystérectomie).
Quand demander de l'aide à un médecin?
Si vous attendez un enfant, observez attentivement les symptômes qui peuvent indiquer une grossesse extra-utérine, surtout si vous y êtes prédisposé.
Avec des saignements vaginaux et une douleur aiguë dans la cavité abdominale (avant ou après le diagnostic de la grossesse ou pendant le traitement d'une grossesse extra-utérine):
- appeler pour une ambulance;
- va au lit et repose-toi;
- Ne faites pas de mouvements brusques tant que le médecin n'a pas évalué l'état de santé.
En cas de douleur mineure permanente dans la cavité abdominale, contactez votre médecin.
Observation
Observer signifie attendre un peu et voir si l'état s'améliore. Mais avec une grossesse extra-utérine à cause du risque d'issue fatale, restez à la maison et attendez un miracle. Appelez immédiatement une ambulance au premier signe de grossesse extra-utérine.
Spécialistes à contacter
- gynécologue
- médecin de famille
- ambulance
Dans le cas du diagnostic d'une grossesse extra-utérine, le traitement est effectué par un gynécologue.
Formes
|
Par localisation
|
Avec le flux
|
| tubulaire (ampullaire, isthmique, interstitielle); ovaire; abdominale; cervicale-cervicale | progressant; l'avortement des trompes; rupture du tube utérin; morte |
Contrairement à la CIM-10 dans la littérature nationale, la grossesse tubaire est divisée en:
- ampullaire;
- istmique;
- interstitiel.
La grossesse tubaire interstitielle est légèrement inférieure à 1% de la grossesse extra-utérine. Les patients présentant une grossesse tubaire interstitielle se tournent dans la plupart des cas vers un médecin plus tard qu'avec un ampullaire ou un isthmique. La fréquence de la grossesse dans le coin de l'utérus augmente à 27% chez les patients ayant des antécédents de salpingoectomie et de FIV et PE. Avec la grossesse tubaire interstitielle, la plupart des décès dus à une grossesse extra-utérine sont associés, car elle est souvent compliquée par une rupture utérine.
La grossesse ovarienne est divisée en:
- se développant à la surface de l'ovaire;
- développement intrafollikulyarno.
La grossesse abdominale est divisée en:
- primaire (l'implantation dans la cavité abdominale survient initialement);
- secondaire.
Selon l'emplacement de l'implantation de l'œuf fœtal, la grossesse extra-utérine est divisée en tubaire, ovarien, situé dans la corne rudimentaire de l'utérus, et l'abdomen. Parmi tous les cas de grossesse tubaire, on distingue, en fonction de la place du fœtus, l'ampullaire, l'isthmique et l'interstitiel. La grossesse ovarienne peut être observée en deux versions: se développer à la surface de l'ovaire et à l'intérieur du follicule. Grossesse extra-utérine abdominale est divisée en une première (implantation initial se produit au péritoine pariétal, l'épiploon, ou toute chirurgie abdominale) et un secondaire (ovule de fixation dans la cavité abdominale après son expulsion de la trompe de Fallope). Grossesse extra-utérine dans une corne utérine rudimentaire, à proprement parler, doit être fait référence à une variété de grossesse extra-utérine de l'utérus, mais surtout son évolution clinique encouragé à voir cet endroit dans le groupe proximal des variantes d'une grossesse extra-utérine.
Parmi tous les types de grossesse extra-utérine, il est courant de distinguer les formes qui se produisent souvent et rarement. Les premiers incluent une localisation ampullaire et isthmique de la grossesse tubaire, qui représente 93-98,5% des cas. La localisation ampullaire de la grossesse tubaire se produit un peu plus fréquemment que l'ismystique.
Les formes rares de grossesse extra-utérine comprennent interstitielle (0,4-2,1%), ovarienne (0,4-1,3%), abdominale (0,1-0,9%). Encore plus rarement survient une grossesse extra-utérine se développant dans la corne rudimentaire de l'utérus (0,1-0,9%), dans la trompe de Fallope supplémentaire. Pour la casuistique sont des cas extrêmement rares de grossesse multiple avec une variété de localisation: la combinaison de l'utérus et tubaire, tubaire bilatérale et d'autres combinaisons de localisation ectopique de l'œuf fœtal.
La localisation du fœtus ectopique est étroitement liée aux caractéristiques de l'évolution clinique de la maladie, parmi lesquelles les formes progressives et perturbées sont distinguées. Violation de la grossesse peut être due au type de plodovmestilischa de déficit extérieur: rupture de l'ovaire corne utérine rudimentaire, département interstitielle tubaire, souvent - service isthmique, rarement - ampullaire. La deuxième option de l'interruption de la grossesse est la rupture interne du fœtus, ou l'avortement des trompes. Par ce type le plus souvent il y a une violation de la grossesse, situé dans la section ampullaire du tube. Au cours des dernières années, en liaison avec l'amélioration des capacités de diagnostic, une tendance a émergé pour isoler la forme régressive de la grossesse ectopique.
Grossesse abdominale (abdominale)
Ils sont référés à des formes rares de grossesse extra-utérine (0,3-0,4%). La localisation de la grossesse abdominale est différente: l'épiploon, le foie, les ligaments sacro-utérins, la dépression recto-utérine. Elle peut être primaire (implantation se produit dans la cavité abdominale) et secondaire (initialement l'implantation se produit dans le tuyau, le tuyau en raison de l'ovule fécondé d'avortement est expulsé du tuyau et, secondairement, implanté dans la cavité abdominale). La différence est purement théorique, et l'implantation initiale ne peut être établie que par examen histologique, car au moment de la chirurgie, le tube est déjà macroscopiquement inchangé.
La grossesse abdominale, primaire et secondaire, est extrêmement rare. La progression de la grossesse primaire n'est presque pas diagnostiquée; l'interruption de cela donne une image de la grossesse tubaire avec facultés affaiblies.
La grossesse abdominale secondaire survient après un avortement ou une rupture du tube, très rarement après une rupture utérine. La grossesse abdominale peut être usée sur de longues périodes, ce qui constitue une menace sérieuse pour la vie d'une femme, le fœtus est rarement viable. Plus de la moitié des fruits présentent des défauts de développement.
Une grossesse abdominale secondaire peut être suspectée chez les femmes qui ont eu des épisodes précoces de douleur dans le bas-ventre, accompagnés d'une petite décharge sanglante du vagin. Les plaintes typiques de la femme sur les mouvements douloureux du fœtus. Quand un examen externe du patient peut identifier la mauvaise position du fœtus. Clairement sentir ses petites parties. Il n'y a pas de contractions chez le fœtus, qui sont généralement déterminées par la palpation. En cas d'examen interne, il convient de veiller au déplacement du col de l'utérus vers le haut et sur le côté. Dans certains cas, il est possible de palper l'utérus séparément de la plaque fœtale. L'échographie révèle l'absence de la paroi utérine autour de la vessie fœtale.
Grossesse ovarienne
Une des rares formes de grossesse extra-utérine, sa fréquence est de 0,1-0,7%. Il existe deux formes de cette grossesse: intrapholliculaire et épiophorique. Dans le cas d'une forme intrapholliculaire, la fécondation et l'implantation se produisent dans le follicule, avec épiophoreal - sur la surface de l'ovaire.
Cou grossesse
La fréquence varie de 1 à 2 400 à 1 pour 50 000 grossesses. On croit que le risque de son apparition augmente avant un avortement ou une césarienne, le syndrome d'Asherman, l'utilisation de la mère pendant la grossesse, le diéthylstilbestrol, les fibromes utérins, la fécondation in vitro et transfert d'embryons. Signes ultrasoniques de la grossesse cervicale:
- absence d'un ovule fœtal dans l'utérus ou d'un faux œuf fœtal;
- endomètre hyperéchogène (tissu décidu);
- hétérogénéité du myomètre;
- utérus en forme de sablier;
- dilatation du canal cervical;
- oeuf fœtal dans le canal cervical;
- le tissu placentaire dans le canal cervical;
- gorge intérieure fermée.
Après confirmation du diagnostic déterminé par groupe sanguin et du facteur rhésus, établir un cathéter veineux, obtenir le consentement écrit du patient pour effectuer une hystérectomie si nécessaire. Tout cela est causé par un risque élevé de saignement massif. Il y a des rapports d'efficacité dans la grossesse cervicale de l'utilisation intra-amniotic et systémique de methotrexate. Le diagnostic de la grossesse cervicale présentent souvent que pendant la dilatation et curetage de l'avortement présumé au cours ou un avortement incomplet, qui a commencé au saignement abondant. Pour arrêter le saignement, en fonction de son intensité est utilisé vagin de tamponnement tendu, voûte vaginale latérale aiguilletage, l'imposition d'une soudure circulaire sur le col, l'introduction du canal du col de l'utérus du cathéter de Foley et le gonflage du brassard. L'embolisation des vaisseaux saignants, la ligature des artères utérines ou iliaques internes est également utilisée. Avec l'inefficacité de toutes ces mesures, l'utérus est extirpé.
Grossesse dans la corne rudimentaire de l'utérus
Se réunir dans 0,1-0,9% des cas. Anatomiquement, cette grossesse peut être attribuée à l'utérus, mais en raison du fait que dans la plupart des cas, la corne rudimentaire n'a pas de communication avec le vagin, cliniquement une telle grossesse se déroule comme ectopique.
La grossesse corne rudimentaire ayant une couche musculaire et la muqueuse insuffisamment développé défectueux se produit dans les conditions suivantes: la cavité communique avec une corne tubaire phase de desquamation de la muqueuse ne se produit pas et donc il n'y a pas de formation hématométrie empêchant l'implantation de l'ovule. Le mécanisme de pénétration dans la cavité blastocyste corne rudimentaire, apparemment associée à la migration transperntonealnon sperme ou ovule.
La grossesse en cours est diagnostiquée extrêmement rarement. Il peut être suspecté sur la base des données inhabituelles de l'examen gynécologique interne: l'utérus élargi (avec une période de plus de 8 semaines incompatible avec la période de retard de la menstruation) est détourné sur le côté; Du côté opposé, une formation de consistance molle et indolore, d'une consistance molle, est associée à l'utérus avec un pédicule épais. Une aide inestimable est fournie par échographie ou laparoscopie.
La violation de la grossesse se produit comme une rupture externe du fœtus, est accompagnée de saignements abondants et nécessite une intervention chirurgicale urgente. Le volume de l'opération dans des cas typiques est l'enlèvement de la corne rudimentaire avec la trompe de Fallope adjacente.
Grossesse intraligamentaire
C'est 1 pour 300 cas de grossesse extra-utérine. Il se produit habituellement à nouveau, lorsque la trompe de Fallope se rompt à la marge mésentérique et pénètre l'œuf fœtal entre les feuilles du ligament large. La grossesse intraligamentaire est également possible avec une fistule qui relie la cavité utérine et les paramètres. Le placenta peut être situé sur l'utérus, la vessie ou la paroi pelvienne. Si vous ne pouvez pas retirer le placenta, laissez-le. Des cas de grossesse intraligamentaire à long terme ont été signalés avec succès.
Variantes rares de grossesse extra-utérine
Combinaison de grossesse utérine et ectopique
La fréquence, selon différents auteurs, est de 1 à 100 à 1 pour 30 000 grossesses. Il est plus élevé après l'induction de l'ovulation. Ayant déterminé un ovule fœtal dans l'utérus, l'échographie ne fait souvent pas attention au deuxième œuf fœtal. Les résultats d'une étude multiple du niveau de la sous-unité bêta de la CGT ne diffèrent pas de ceux de la grossesse normale. Dans la plupart des cas, une opération est effectuée pour une grossesse extra-utérine et la grossesse utérine n'est pas interrompue. Il est également possible d'introduire dans l'ovaire fœtal situé dans la trompe de Fallope du chlorure de potassium (par laparoscopie ou par la voûte vaginale latérale). Le méthotrexate n'est pas utilisé.
Grossesse extra-utérine
Il se produit même moins souvent qu'une combinaison de grossesse utérine et ectopique. Il existe de nombreuses variantes du nombre et de l'emplacement des œufs fœtaux. Environ 250 cas de grossesse extra-utérine de jumeaux sont décrits. Dans la plupart des cas, il s'agit de grossesses tubaires ampullaires ou istmiques, mais on décrit également des grossesses ovariennes, interstitielles et abdominales. Les grossesses ectopiques des jumeaux et des triplés sont possibles après résection de la trompe de Fallope et EP. Le traitement est le même que dans une grossesse simple.
Grossesse après une hystérectomie
Le type le plus rare de grossesse extra-utérine est la grossesse après extirpation utérine vaginale ou abdominale. L'implantation de l'embryon dans la trompe de Fallope intervient peu avant ou le premier jour après l'opération. Une grossesse extra-utérine est possible à tout moment après la chirurgie s'il existe une communication de la cavité abdominale avec le moignon du col de l'utérus ou du vagin.
Grossesse ectopique chronique
C'est une condition où un ovule fœtal après la mort n'est pas complètement organisé, et des villosités choriales résistantes restent dans la trompe de Fallope. La grossesse ectopique chronique survient dans les cas où le traitement pour une raison quelconque n'a pas été effectuée. Les narines choriales provoquent des hémorragies répétées dans la paroi de la trompe de Fallope, s'étirent progressivement, mais ne sont généralement pas déchirées. Dans la grossesse extra-utérine chronique, 86% des patients ont des douleurs dans le bas-ventre, 68% des saignements du tractus génital. À la fois les symptômes sont observés chez 58% des femmes. Chez 90% des patients, la menstruation est absente pendant 5 à 16 semaines (en moyenne 9,6 semaines), presque tous déterminent la formation de volume dans le petit bassin. Occasionnellement, une grossesse ectopique chronique, il y a compression des uretères ou obstruction intestinale. La méthode la plus informative pour le diagnostic de la grossesse ectopique chronique est l'échographie. La concentration de la sous-unité β de la CGT dans le sérum est faible ou normale. La salpingectomie est indiquée. L'inflammation aseptique concomitante conduit à un processus adhésif, en liaison avec cela, avec la trompe de Fallope, il est souvent nécessaire d'enlever l'ovaire.
Récupération spontanée
Dans certains cas, une grossesse extra-utérine cesse de se développer, et un ovule fœtal disparaît progressivement, ou un avortement tubaire complet se produit. Un traitement chirurgical n'est pas nécessaire. La fréquence d'une telle issue d'une grossesse extra-utérine et les conditions prédisposant à elle sont inconnues. Il est également impossible d'estimer ses prévisions. Le contenu de la sous-unité β de la CGT ne peut pas servir de guide.
Grossesse ectopique persistante
Observer après les opérations de préservation des organes sur les trompes de Fallope (salpingophotomie et avortement tubaire artificiel). Histologiquement, l'embryon est généralement absent, et la villosité chorionique se trouve dans la coque musculaire. L'implantation se fait médialement à partir de la cicatrice sur la trompe de Fallope. L'implantation de villosités choriales dans la cavité abdominale est possible. Récemment, la fréquence des grossesses ectopiques persistantes a augmenté. Ceci s'explique par la large diffusion des opérations de préservation des organes sur les trompes de Fallope. De façon caractéristique, il n'y a pas de réduction de la sous-unité bêta de HGT après une intervention chirurgicale. Il est recommandé de déterminer la sous-unité bêta de la CGT ou de la progestérone le 6ème jour après l'opération, puis tous les 3 jours. Le risque de grossesse extra-utérine persistante dépend du type d'opération, de la concentration initiale de la sous-unité bêta de HGT, de l'âge gestationnel et de la taille de l'ovule fœtal. Le retard de la menstruation de moins de 3 semaines et le diamètre de l'œuf fœtal inférieur à 2 cm augmentent le risque de grossesse ectopique persistante. Lorsque la grossesse ectopique persistante est réalisée comme une chirurgie (salpingus répété ou, plus souvent, salpingectomie), et un traitement conservateur (l'utilisation de méthotrexate). De nombreux auteurs préfèrent un traitement conservateur, puisque les villosités choriales peuvent être trouvées non seulement dans la trompe de Fallope et, par conséquent, elles ne sont pas toujours déterminées lors de la réopération. Si des troubles hémodynamiques sont indiqués, la chirurgie est indiquée.
Complications et conséquences
Une grossesse extra-utérine peut casser la trompe de Fallope, ce qui réduit les chances de la prochaine grossesse.
Il est nécessaire de diagnostiquer la grossesse ectopique à un stade précoce pour la sécurité d'une femme et pour prévenir les saignements graves. Une grossesse extra-utérine perforée nécessite une intervention chirurgicale immédiate pour arrêter un saignement sévère dans la cavité abdominale. La trompe de Fallope coupée est enlevée complètement ou partiellement.
Diagnostics grossesse extra-utérine
Si vous pensez que vous êtes enceinte, achetez un test de grossesse ou faites un test d'urine. Pour déterminer une grossesse extra-utérine, un médecin:
- fera un examen des organes pelviens pour révéler la taille de l'utérus et la présence de formations dans la cavité abdominale;
- désignera un test sanguin pour détecter une hormone de grossesse (l'analyse est répétée après 2 jours). Au début de la grossesse, le taux de cette hormone double tous les deux jours. Son faible niveau indique une anomalie - une grossesse extra-utérine.
- L'échographie montre une image des organes internes. Le médecin diagnostique une grossesse pendant 6 semaines à partir du dernier cycle menstruel.
Dans la plupart des cas, la grossesse extra-utérine peut être déterminée lors d'un examen vaginal, d'une échographie et d'un test sanguin. Lorsque les symptômes d'une grossesse extra-utérine ont besoin:
- passer un examen vaginal, au cours de laquelle le médecin déterminera la douleur dans la région de l'utérus ou des trompes de Fallope, ce qui augmente la taille de l'utérus plus que d'habitude;
- faire une échographie (transvaginale ou anormale), qui fournit une image claire des organes et de leur structure dans la cavité abdominale inférieure. L'examen transvaginal (échographie) est une méthode plus fiable de diagnostic de la grossesse, qui peut être déterminée dès 6 semaines après le dernier cycle menstruel. Dans le cas d'une grossesse extra-utérine, le médecin ne verra pas de signes d'embryon ou de fœtus dans l'utérus, mais un test sanguin indiquera une augmentation du taux d'hormones.
- faire un test sanguin deux fois ou plus pour déterminer le niveau d'hormones (gonadotrophine chorionique humaine) avec un intervalle de 48 heures. Dans les premières semaines de la grossesse normale, le niveau de cette hormone double tous les deux jours. Faible ou en augmentant légèrement son niveau indique une grossesse extra-utérine ou une fausse couche. Si le niveau de cette hormone est trop bas, vous devez faire des tests supplémentaires pour identifier la cause.
Parfois, une laparoscopie est effectuée pour déterminer une grossesse extra-utérine, qui peut être vu et interrompu à la semaine 5. Mais il n'est pas souvent utilisé, car les ultrasons et un test sanguin donnent des résultats précis.
Les principales plaintes des patients atteints de grossesse extra-utérine:
- retard dans la menstruation (73%);
- écoulement sanguin des voies génitales (71%);
- douleur d'une nature et d'une intensité différentes (68%);
- nausée
- irradiation de la douleur dans la région lombaire, le rectum, l'intérieur de la cuisse;
- combinaison de trois des symptômes ci-dessus.
Etudes de laboratoire et instrumentales avec grossesse extra-utérine
Le plus instructif dans le diagnostic de la grossesse extra-utérine: la détermination de la concentration de la sous-unité β de la gonadotrophine chorionique (CGT) dans le sang, l'échographie et la laparoscopie.
Pour un diagnostic précoce, effectuez:
- échographie transvaginale;
- détermination de la teneur en sous-unité β de la CGT dans le sérum.
La combinaison de l'échographie transvaginale et de la détermination de la concentration de la sous-unité β de la CGT permet de diagnostiquer la grossesse chez 98% des patients à partir de la 3ème semaine de grossesse. Le diagnostic échographique de la grossesse extra-utérine comprend la mesure de l'épaisseur de l'endomètre, la sonogastérographie, la couleur Doppler. La grossesse dans le coin de l'utérus peut être suspectée avec l'asymétrie de l'utérus, la position asymétrique de l'oeuf fœtal, détectée avec l'ultrason.
Les principaux critères pour le diagnostic échographique de la grossesse extra-utérine:
- structures annexielles hétérogènes et fluide libre dans la cavité abdominale (26,9%);
- structures additionnelles hétérogènes sans fluide libre (16%);
- œuf foetal ectopique avec un embryon vivant (palpitation) (12,9%);
- localisation ectopique de l'embryon (pas de rythme cardiaque) (6,9%).
Selon les résultats de l'échographie, il existe 3 types d'images échographiques de la cavité utérine dans une grossesse extra-utérine:
- I - épaissi de 11 à 25 mm d'endomètre sans signes de destruction;
- II - utérus taille antéropostérieur élargie de 10 à 26 mm, principalement contenu liquide, hématométrie due non uniforme et rejeté en faisant varier l'endomètre de degrés;
- III - la cavité utérine est fermée, M-écho sous la forme d'une bande hyperéchogène de 1,6 à 3,2 mm (Kulakov VI, Demidov VN, 1996).
Pour clarifier le diagnostic de grossesse tubaire, rompu par le type de rupture interne de l'embryon, il existe de nombreuses méthodes d'investigation supplémentaires. Les plus informatifs et modernes sont les suivants:
- Détermination dans le sérum ou l'urine de la gonadotrophine chorionique ou de sa sous-unité bêta (gonadotrophine bêta-chorionique).
- Echographie.
- Laparoscopie
À l'heure actuelle, il existe plusieurs façons de déterminer la gonadotrophine chorionique. Certains d'entre eux (par exemple, biologiques) ont perdu leur rôle principal. En raison de leur haute spécificité et sensibilité, la méthode de dosage radioimmunologique pour la quantification de la gonadotrophine B-chorionique dans le sérum sanguin est préférée. Les méthodes immunoenzymatiques pour la détection de la gonadotrophine chorionique dans l'urine, ainsi que d'autres variantes de tests immunologiques (capillaires, plaquettaires) ont été saluées. Ces méthodes sérologiques bien connues pour déterminer la gonadotrophine chorionique dans l'urine en réaction à l'inhibition de l'agglutination des érythrocytes ou à la sédimentation des particules de latex ont le droit d'exister. Toutes les méthodes de laboratoire pour le diagnostic de la grossesse sont très spécifiques: les bonnes réponses sont observées de 92 à 100 % déjà entre le 9ème et le 12ème jour après la fécondation de l'œuf. Cependant, ils établissent seulement le fait de l'existence de la grossesse sans spécifier sa localisation, donc ils peuvent être utilisés pour. Effectuer un diagnostic différentiel avec le processus inflammatoire dans les appendices, l'apoplexie de l'ovaire, l'endométriose des appendices et des maladies similaires.
L'échographie (échographie) est une méthode non invasive largement utilisée qui, en combinaison avec la définition de la gonadotrophine bêta-chorionique, peut fournir une précision diagnostique élevée. Les principaux signes d'avortement des trompes détectés par échographie comprennent l'absence d'un ovule fœtal dans la cavité utérine, une augmentation des appendices et la présence de liquide dans la cavité recto-utérine. La pulsation du coeur embryonnaire au cours d'une grossesse extra-utérine est rarement enregistrée.
échographie transvaginale pour déterminer l'ovule fécondé dans la cavité utérine à une concentration de gonadotrophine chorionique humaine bêta dans le sérum de 1000 à 1200 UI / L (environ 5 jours après le début de la dernière période menstruelle). En utilisant l'échographie transabdominale, un œuf fœtal dans la cavité utérine peut être détecté à une concentration de gonadotrophine bêta-chorionique dans le sérum de plus de 6000 UI / L.
La méthode la plus informative, qui permet de faire un diagnostic différentiel avec une précision de presque 100%, est la laparoscopie. La haute évaluation des capacités diagnostiques de la laparoscopie est quelque peu réduite par le fait que cette méthode est agressive, elle ne peut pas être utilisée chez tous les patients, car des complications sont possibles lors de sa mise en œuvre.
Contre-indications à la laparoscopie sont l'insuffisance cardiaque et pulmonaire; toutes sortes de choc, péritonite; obstruction intestinale; toutes les maladies et conditions, accompagnées d'une violation de la coagulation du sang; processus adhésif dans la cavité abdominale; flatulences; l'obésité; présence de maladies infectieuses. Les complications graves accompagnent rarement la laparoscopie. Les lésions les plus communes sont les petits et gros intestin, l'épiploon, les vaisseaux, ainsi que l'emphysème de la paroi abdominale, l'épiploon et le médiastin. Par conséquent, jusqu'à aujourd'hui, l'opinion demeure que l'endoscopie devrait être effectuée comme la dernière étape de l'examen.
La méthode connue des gynécologues, telle que la ponction de l'approfondissement de la cavité utérine et rectale, menée à travers le cul-de-sac vaginal postérieur, n'a pas perdu sa signification. Obtenir du sang liquide foncé avec de petits caillots confirme la présence d'une grossesse tubaire. Cependant, il faut se rappeler que l'absence de sang dans la ponctuation ne permet pas de tirer une conclusion catégorique.
Dans de nombreux cas, l'examen histologique du grattage de l'endomètre aide au diagnostic différentiel. L'absence de villosités choriales en présence de la muqueuse de transformation déciduale ou d'autres changements plus subtils dans l'endomètre (l'inverse de la structure de la muqueuse après la grossesse violation enchevêtrements trachées transformation épithélium utérin comme un phénomène Arias - Stella et « glandes légères » Overbeck) présente plus souvent en faveur grossesse extra-utérine.
Le cas hystérosalpingographie difficiles à diagnostiquer peut être utilisé avec l'introduction d'agents de contraste solubles dans l'eau ou une version de celui-ci - salpingographie sélective après canulation tubaire pendant hystéroscopie. La pénétration du matériau de contraste entre l'œuf foetal et la paroi du tuyau (symptôme d'écoulement) et une imprégnation irrégulière les caractéristiques de l'ovule de la grossesse tubaire.
Malheureusement, les grossesses tubaires progressives sont rarement diagnostiquées. La raison en est l'absence de symptômes cliniques convaincants. Cependant, l'utilisation de méthodes de recherche modernes permet de reconnaître la grossesse ectopique avant qu'elle ne soit interrompue. Le diagnostic précoce, à son tour, contribue à un traitement adéquat en temps opportun, en préservant non seulement la santé, mais aussi la fonction de reproduction des femmes.
La grossesse tubaire progressive existe pour une courte période: 4-6 semaines, rarement plus longtemps. Il n'y a presque aucun symptôme évident, caractéristique seulement pour une grossesse extra-utérine progressive. En cas de retard ou inhabituel pour le patient par mois peut montrer des signes de propre physiologique ou compliquée par la grossesse intra-utérine: dysgueusie, nausées, salivation, vomissements, sensibilité des seins, la douleur parfois légère dans le bas ventre qui n'ont pas un caractère spécifique. L'état général du patient est assez satisfaisant. L'examen gynécologique dans les premiers stades de la grossesse tubaire progressive ne révèle généralement pas de données confirmant le diagnostic. La cyanose et le relâchement de la membrane muqueuse du vagin et du col sont légèrement exprimés. En raison de l'hyperplasie et une hypertrophie de la couche musculaire et la muqueuse de conversion dimensions decidua de l'utérus durant les 6-7 premières semaines de retard correspond à la période des menstruations. L'augmentation de l'utérus, est toutefois pas accompagnée d'un changement de sa forme, ce qui est en forme de poire, un peu aplati dans la direction antéropostérieure. Le ramollissement de l'isthme est faiblement exprimé. Dans certains cas, il est possible de palper le tube hypertrophié et de détecter la pulsation des vaisseaux à travers les arcs latéraux. Il est beaucoup plus facile de suspecter une grossesse tubaire en cours, si la durée de son existence dépasse 8 semaines. C'est à partir de ce moment que la taille de l'utérus est en retard par rapport à la durée prévue de la grossesse. La possibilité de détecter un tube utérin épaissi augmente.
Tous les signes doux énumérés une ci-dessus conduit à soupçonner la grossesse extra-utérine progressive, si elles se trouvent chez les femmes qui ont eu une grossesse extra-utérine dans le passé, l'avortement, compliqué cours de l'appendicite subissant des processus inflammatoires de phanères, l'infertilité, ou utiliser le stérilet ou les contraceptifs hormonaux.
La clarification du diagnostic dans de tels cas devrait être effectuée seulement dans l'hôpital. Le plan d'examen du patient dépend de la disponibilité de l'hôpital, de ses capacités de laboratoire et de matériel. La variante optimale de l'examen: détermination obligatoire de la gonadotrophine chorionique dans le sérum ou l'urine et échographie, si nécessaire - laparoscopie.
S'il est impossible d'utiliser l'échographie et la laparoscopie, l'examen prend plus de temps. Effectuer des actions de diagnostic peut être double, en fonction de l'attitude du patient à une éventuelle grossesse utérine. Confirmer la grossesse désirée par n'importe quelle méthode disponible pour déterminer la gonadotrophine chorionique. Le médecin effectue une observation dynamique du patient pendant un tel temps, ce qui permettra de déterminer l'emplacement de l'ovule fœtal par un examen vaginal ordinaire. Si une femme n'est pas intéressée par la grossesse, alors un grattage de la cavité utérine et un examen histologique du tissu prélevé ou une gnsterosalpingographie peuvent être effectués. Encore une fois, il faut souligner que l'examen des patients présentant une progression de la grossesse extra-utérine suspectée doit être effectuée dans un hôpital, où à tout moment peut être déployé opérationnel pour des soins chirurgicaux d'urgence.
Diagnostic de suivi après traitement
Une semaine après le traitement de la grossesse extra-utérine, vous devez à nouveau vérifier plusieurs fois le niveau de l'hormone de la grossesse (gonadotrophine chorionique humaine). Si son niveau diminue, la grossesse extra-utérine est interrompue (parfois dans les premiers jours après le traitement, le niveau d'hormone peut augmenter, mais tombe en général). Dans certains cas, les tests sont répétés plus longtemps (de quelques semaines à plusieurs mois) jusqu'à ce que le médecin soit certain que le taux d'hormones est au minimum.
Que devrais-je penser?
Si vous êtes enceinte et êtes à risque, vous devriez être soigneusement examiné. Les médecins ne sont pas toujours d'accord sur les facteurs de risque de grossesse extra-utérine, mais une chose est certaine: le risque augmente après une grossesse extra-utérine, une chirurgie des trompes de Fallope ou une grossesse avec un dispositif intra-utérin simultané.
Le test de grossesse, qui est vendu en pharmacie et implique une analyse d'urine, indiquera toujours avec précision l'état de la grossesse, mais ne peut révéler une pathologie, à savoir une grossesse extra-utérine. Par conséquent, après avoir reçu un résultat positif à la maison et soupçonné une grossesse extra-utérine, vous devez consulter un médecin qui vous prescrira un test sanguin et une échographie si nécessaire.
Diagnostic différentiel
Pour le diagnostic différentiel de la grossesse utérine non développée ou discontinue et de la grossesse extra-utérine, un grattage de la cavité utérine est effectué. Avec la grossesse extra-utérine, un tissu déciduale sans villosités choriales est révélé dans la tremblante, le phénomène Arias-Stella (cellules endométriales hyperchromiques). Avec la grossesse utérine intermittente dans le grattage, il y a des restes ou des parties de l'œuf fœtal, les éléments du chorion.
La grossesse tubaire progressive est différenciée avec:
- grossesse utérine des premiers termes;
- saignement utérin dysfonctionnel;
- inflammation chronique des appendices utérins.
L'interruption de grossesse par le type de rupture du tube est différenciée avec:
- apoplexie ovarienne;
- perforation des ulcères de l'estomac et du duodénum;
- rupture du foie et de la rate;
- torsion du kyste ou de la tumeur ovarienne;
- appendicite aiguë;
- pelviopéritonite aiguë.
La grossesse, interrompue par le type de rupture de la fertilité interne (avortement tubaire) doit être différenciée avec:
- avortement;
- exacerbation de la salpingo-ovarite chronique;
- saignement utérin dysfonctionnel;
- torsion de la tumeur ovarienne;
- apoplexie ovarienne;
- appendicite aiguë.
Qui contacter?
Traitement grossesse extra-utérine
Le traitement comprend la prise de médicaments et l'intervention chirurgicale. Dans la plupart des cas, des mesures doivent être prises immédiatement pour la sécurité des femmes. Des produits médicaux sont prescrits en cas de diagnostic précoce de cette anomalie avant que la trompe de Fallope ne soit endommagée. Le plus commun pour l'interruption de la grossesse est un ou deux médicaments de la drogue Methotrexate. Dans ce cas, il n'y a pas besoin d'intervention chirurgicale. Mais pour plus de certitude, vous devez faire des tests sanguins répétés.
Si une grossesse extra-utérine prend plus de temps, une option plus sûre est la chirurgie. Si possible, laparoscopie (une petite incision de la cavité abdominale), mais en cas d'urgence, l'incision sera beaucoup plus grande.
Dans la plupart des cas, la grossesse extra-utérine est interrompue immédiatement pour éviter la rupture de la trompe de Fallope et une perte sévère de sang. Le traitement dépend de la période de diagnostic de la grossesse et de l'état général de santé de la femme. S'il n'y a pas de saignement pendant une grossesse extra-utérine, une femme peut choisir un moyen de l'interrompre - des médicaments ou une intervention chirurgicale. Préparations médicales Un médicament comme le méthotrexate est utilisé pour interrompre une grossesse extra-utérine. Dans ce cas, l'anesthésie générale et l'incision sont exclues. Mais il provoque des effets secondaires et nécessite un test sanguin pendant plusieurs semaines pour s'assurer que le traitement est efficace.
Le méthotrexate a un effet positif si:
- le niveau de l'hormone de grossesse dans le sang est inférieur à 5.000;
- âge gestationnel - jusqu'à 6 semaines;
- l'embryon n'a pas d'activité cardiaque.
Intervention chirurgicale
Si une grossesse extra-utérine provoque des symptômes graves, tels que des saignements et des taux élevés d'hormones, une intervention chirurgicale doit être effectuée car la probabilité d'efficacité des médicaments est réduite au minimum et la rupture de la trompe de Fallope devient évidente. Si possible, faire une laparoscopie (une petite incision de la cavité). En cas de rupture de la trompe de Fallope, une intervention chirurgicale urgente est nécessaire.
Parfois, il est évident qu'une grossesse extra-utérine entraînera une fausse couche arbitraire. Ensuite, le traitement n'est pas nécessaire. Mais le médecin insiste toujours sur des tests sanguins pour s'assurer que le niveau de l'hormone diminue.
Parfois, une grossesse extra-utérine ne peut pas être guérie:
- Si le taux d'hormones ne baisse pas et que le saignement ne s'arrête pas après la prise de methotrixate, vous devez effectuer l'opération.
- Après l'opération, vous pouvez prendre methotrixate.
Traitement opératoire de la grossesse extra-utérine
Avec la grossesse extra-utérine, la première chose est prescrit Methotrexate, mais plusieurs fois des tests sanguins sont effectués.
Il existe plusieurs types de chirurgie pour la grossesse ectopique tubaire: la salpingostomie (créant une ouverture dans la trompe de Fallope reliant sa cavité à la cavité abdominale) ou la salpingectomie (retrait de la trompe de Fallope).
La salpingostomie a un effet similaire à celui du méthotrexate, puisque les deux agents ont la même efficacité et préservent la possibilité d'une future grossesse.
L'opération est un moyen rapide de résoudre le problème, mais après il y a des cicatrices qui peuvent provoquer des problèmes lors d'une future grossesse. Opérations sur la trompe de Fallope causer des dommages à elle en fonction de l'emplacement et la taille de l'embryon, ainsi que sur le type d'intervention chirurgicale.
L'intervention chirurgicale est le seul moyen d'interrompre une grossesse extra-utérine, si la période excède 6 semaines ou s'il y a hémorragie interne.
A tout moment, l'interruption chirurgicale de grossesse extra-utérine est le moyen le plus efficace. Si la période de gestation est supérieure à 6 semaines, alors que le saignement est observé, l'opération est le seul moyen de résoudre le problème. Si possible, laparoscopie (une petite incision de la cavité), après quoi le processus de récupération ne prend pas longtemps.
Choix de l'intervention chirurgicale
L'interruption de grossesse ectopique est réalisée de deux façons, à savoir, par salpingostomie et salpingectomie.
- Salpingostomie. L'embryon est enlevé en l'enlevant par une petite ouverture dans la trompe de Fallope, qui cicatrise par elle-même ou les coutures sont superposées. Une telle intervention chirurgicale est réalisée si l'embryon est inférieur à 2 cm et est situé à l'extrémité de la trompe de Fallope.
- Salpingectomie. Une partie de la trompe de Fallope est enlevée, et des parties de celle-ci sont connectées. Cette opération est réalisée dans le cas d'un étirement de tuyau et risque de sa rupture.
Ces deux interventions chirurgicales sont réalisées par laparoscopie (une petite incision) ou une opération de routine dans la cavité abdominale. La laparoscopie fait moins de mal, et le processus de récupération dure plus vite que la lapotomie (autopsie). Mais dans le cas d'une grossesse ectopique abdominale ou d'un avortement ectopique d'une grossesse extra-utérine, une lapotomie est habituellement pratiquée.
Que devrais-je penser?
Lorsque l'embryon est dans la trompe de Fallope non endommagée, le médecin fera tous les efforts pour mettre fin à la grossesse sans endommager le tube. En cas de rupture de la trompe de Fallope, une intervention chirurgicale d'avortement d'urgence est réalisée.
Traitement de la grossesse extra-utérine à la maison
Si vous êtes un groupe à haut risque, achetez un test de grossesse. Avec un résultat positif, allez chez le gynécologue, qui doit confirmer la grossesse. Dites à votre médecin de vos peurs.
Si vous prenez Methotrixate pour interrompre une grossesse extra-utérine, soyez prêt pour des effets secondaires.
Si vous avez interrompu une grossesse extra-utérine, peu importe la semaine qu'il faudra pour pleurer la perte. Souvent, les femmes éprouvent la dépression à la suite d'un changement hormonal aigu après l'interruption de la grossesse. Si les symptômes de la dépression sont observés pendant plus longtemps, vous devez consulter un psychologue.
Parlez à d'autres femmes qui ont vécu la même perte ou avec des amis.
Médicament pour grossesse extra-utérine
Les médicaments sont utilisés seulement dans les premiers stades du diagnostic de la grossesse ectopique (lorsque l'embryon n'a pas rompu la trompe de Fallope). Les produits médicaux causent moins de dommages aux trompes de Fallope que la chirurgie.
Ils sont nommés aux premiers stades du diagnostic de la grossesse ectopique en l'absence de saignement, et aussi lorsque:
- le niveau hormonal est inférieur à 5.000;
- passé pas plus de 6 semaines après le dernier cycle menstruel;
- l'embryon n'a pas encore de rythme cardiaque.
Dans le cas d'une période de gestation de plus de 6 semaines, une intervention chirurgicale est effectuée, ce qui est considéré comme un moyen plus sûr et plus correct d'interrompre la grossesse.
Que devrais-je penser?
Methotrixate est prescrit pour la grossesse extra-utérine précoce, mais si la période dépasse 6 semaines, l'opération est considérée comme plus sûre et la bonne façon de l'interrompre.
Dans le même temps, vous devez faire plusieurs tests sanguins pour s'assurer que le niveau de l'hormone diminue.
Le méthotrexate peut provoquer des effets secondaires désagréables, par exemple des nausées, des maux d'estomac ou de la diarrhée. Selon les statistiques, une femme sur quatre éprouve des douleurs abdominales tout en augmentant la dose de ce médicament afin d'atteindre une plus grande efficacité. La douleur peut être le résultat de la progression du fœtus dans la trompe de Fallope ou d'un effet négatif du médicament sur le corps.
Méthotrexate ou chirurgie?
Si une grossesse ectopique est diagnostiquée à un stade précoce et ne provoque pas de rupture de la trompe de Fallope, l'utilisation du méthotrexate est autorisée. En même temps, il n'est pas nécessaire d'effectuer une opération, le mal est minime et une femme peut à nouveau tomber enceinte. Si vous ne prévoyez pas d'avoir un autre enfant à l'avenir, l'intervention chirurgicale est la meilleure option, car le résultat sera atteint plus rapidement, et le risque de saignement sera réduit au minimum.
D'autres types de traitement
La grossesse ectopique est une menace pour la vie d'une femme, donc des mesures immédiates sont prises pour l'interrompre. À cette fin, une intervention chirurgicale est effectuée, certains médicaments sont administrés et des tests sanguins sont effectués. Il n'y a pas d'autre moyen de traiter cette maladie, car il existe un risque de saignement grave et de mort.
La prévention
Si vous fumez, vous devez renoncer à cette habitude nocive, car les fumeurs sont plus enclins aux anomalies de la grossesse, et plus vous fumez, plus le risque de grossesse extra-utérine augmente.
Le sexe sans risque (par exemple, l'utilisation d'un préservatif) - la prévention des maladies sexuellement transmissibles, et, par conséquent, des organes pelviens inflammatoires qui conduisent à la formation de tissu cicatriciel dans les trompes de Fallope, ce qui est une cause de la grossesse extra-utérine.
Prévenir la grossesse extra-utérine est impossible, mais un diagnostic rapide (au début) aidera à éviter les complications qui peuvent entraîner la mort. Les femmes à risque devraient être dépistées tôt durant la grossesse.
Prévoir
Une femme éprouve toujours une grossesse difficile. Pendant un certain temps, vous pouvez même brûler et gagner le soutien de la famille et des amis dans cette période difficile. Parfois, il y a la dépression. Si elle est observée pendant plus de deux semaines, consultez un médecin. Les femmes sont souvent préoccupées par la question de savoir comment elle pourra tomber enceinte à nouveau. Grossesse ectopique ne signifie pas qu'une femme devient stérile. Mais une chose est claire:
- cela peut être difficile à concevoir;
- le risque de grossesse ectopique répétée est assez élevé.
Lorsque vous êtes à nouveau enceinte, parlez à votre médecin de la grossesse extra-utérine précédente. Des tests sanguins réguliers dans les premières semaines de la grossesse aideront à identifier les déviations possibles à un stade précoce.
Fécondité future
La fertilité future et la possibilité de répéter une grossesse extra-utérine dépendent de si vous entrez dans un groupe à haut risque. Facteurs de risque: tabagisme, utilisation de techniques de reproduction assistée et dommages aux trompes de Fallope. Si vous avez une trompe de Fallope non endommagée, la salpingostomie et la salpingectomie affectent également votre capacité à devenir enceinte à nouveau. Si le second tube est endommagé, le médecin recommande généralement la salpingostomie, ce qui augmente les chances de redevenir mère.
Last reviewed: 25.06.2018
