Expert médical de l'article
Nouvelles publications
Fluorographie pendant la grossesse: effet sur le fœtus, conséquences, ce qui est dangereux
Dernière revue: 04.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
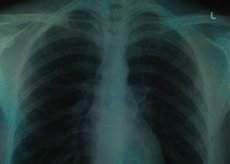
La possibilité de réaliser une fluorographie pendant la grossesse fait l'objet de nombreux débats au sein de la communauté médicale. En effet, lors de cette technique, qui consiste à examiner visuellement les poumons par rayons X, le corps est exposé à des rayonnements ionisants. Or, ces rayonnements peuvent endommager particulièrement les cellules souches de l'embryon.
La fluorographie est-elle obligatoire pendant la grossesse?
Cependant, dans notre réalité, une autre question se pose: la fluorographie est-elle obligatoire pendant la grossesse? La réponse est la suivante: la fluorographie thoracique ne figure pas dans la liste des examens médicaux requis lors des consultations prénatales pour l'inscription des femmes enceintes aux soins obstétricaux. Du moins, cela n'est pas mentionné dans le document officiel – l'arrêté n° 417 du ministère de la Santé ukrainien « Relatif à l'organisation des soins obstétricaux et gynécologiques ambulatoires en Ukraine » du 15 juillet 2011.
Mais des problèmes peuvent toujours survenir. Lors de sa première consultation en clinique prénatale, une femme enceinte peut être invitée à remplir un formulaire de consentement éclairé, dans lequel elle consent, je cite: « à subir tous les examens qui me seront proposés dans les meilleurs délais (laboratoire, examen physique, échographie) et, si nécessaire, à être examinée par d'autres spécialistes (si indiqué). »
Et plus loin: « Je confirme que le préjudice potentiel résultant des interventions médicales est moins important pour moi que les circonstances qui m’ont incitée à les accepter. Par conséquent, je donne volontairement et consciemment mon consentement à l’application de l’ensemble des interventions médicales proposées, ainsi qu’à d’autres interventions médicales qui complèteront et garantiront un processus de traitement adéquat. Cependant, j’indique ci-dessous les interventions médicales que je refuse en toutes circonstances, sauf en cas de menace immédiate pour ma vie et celle de mon enfant, ou en cas d’accord répété avec moi. » L’intervention médicale que la femme refuse catégoriquement doit être inscrite.
Cependant, la femme doit apporter un extrait de sa fiche de consultation externe, remise à l'obstétricien-gynécologue par son thérapeute local ou son médecin de famille. Ce document contient la rubrique 8 « Tuberculose familiale », et la rubrique 8.1 « Résultat de l'examen fluorographique/radiologique » (avec la date de réalisation). En l'absence de résultat, il est justifié de réaliser une fluorographie pendant la grossesse.
Mais pour détecter la tuberculose – et chaque médecin devrait le savoir – on donne du sang et on effectue un test immuno-enzymatique (ELISA) et une analyse PCR; on examine également un échantillon des expectorations du patient au microscope en utilisant la méthode Ziehl-Neelsen, qui permet de détecter Mycobacterium tuberculosis (ou bacille de Koch).
De plus, il est utile pour les femmes enceintes de savoir (et pour les médecins de ne pas l'oublier) que les changements dans les niveaux hormonaux pendant la grossesse se reflètent dans les voies respiratoires supérieures: gonflement et hyperémie de la muqueuse, augmentation de la sécrétion de mucus des bronches sont possibles, et à mesure que la période de gestation augmente, la poitrine s'élargit et le diaphragme s'élève de plusieurs centimètres vers le haut.
La fluorographie lors de la planification d'une grossesse
Pour s'assurer à l'avance de l'absence de problèmes pulmonaires, notamment pour écarter une tuberculose, les obstétriciens et gynécologues recommandent de réaliser une fluorographie numérique lors de la planification d'une grossesse. Comme pour la fluorographie classique, aucune préparation n'est nécessaire.
Si les établissements médicaux de votre région ne disposent pas de fluoroscopie numérique, les radiologues recommandent une radiographie pulmonaire. Premièrement, l'état du tissu pulmonaire est beaucoup plus clairement visible sur l'image radiographique, ce qui facilite le diagnostic. Deuxièmement, la dose équivalente efficace de rayonnement ionisant lors d'une radiographie est nettement inférieure à celle d'une fluorographie conventionnelle: 0,1 à 0,3 mSv.
Il est préférable de planifier la conception au moins trois mois après qu’une femme ait subi une fluorographie.
Technique la fluoroscopie pendant la grossesse
D'autres experts affirment que la technique de réalisation de la fluorographie pendant la grossesse implique l'utilisation d'un tablier de protection spécial, qui sert à protéger l'utérus et les organes abdominaux et pelviens.
Il existe également une opinion parmi les médecins selon laquelle tout examen utilisant des rayons X pendant la grossesse ne peut être effectué que pour des indications vitales.
Les indications vitales pendant la grossesse sont des situations mettant la vie en danger pour la future mère qui surviennent dans les cas suivants: réactions anaphylactiques; pneumo- et hydrothorax (air ou exsudat pénétrant dans la cavité pleurale) et développement d'une atélectasie pulmonaire; embolie pulmonaire avec liquide amniotique; thromboembolie pulmonaire (chez les femmes enceintes sujettes à la thrombose veineuse profonde); choc cardiogénique (avec hypervolémie, congestion veineuse dans les poumons, œdème généralisé et hypoxie tissulaire); cardiomyopathie péripartum (associée à la prééclampsie), etc.
Mais la fluorographie n'est utilisée dans aucune des situations mentionnées ci-dessus. Pourquoi? Parce que la fluorographie n'est pas une méthode diagnostique. Au milieu des années 1990, sur recommandation de l'OMS, la médecine occidentale a retiré la fluorographie de son champ d'application diagnostique, faute d'informations suffisantes fournies au médecin par l'image fluorographique. Dans notre pays et dans 13 autres pays européens, cette méthode radiologique n'est utilisée que pour le dépistage primaire de la tuberculose. Cependant, même si une modification du tissu pulmonaire, sous forme d'un assombrissement, est détectée sur l'image, une radiographie pulmonaire et des examens appropriés seront nécessaires pour poser le diagnostic.
Contre-indications à la procédure
Il convient de garder à l'esprit que lors de la réalisation d'une fluorographie thoracique conventionnelle (avec l'image enregistrée sur film), une dose unique de rayonnement (appelée dose équivalente efficace de rayonnement ionisant) est de 0,7 à 0,8 mSv (millisieverts) et la dose totale par an ne doit pas dépasser 1 mSv.
Cependant, certains spécialistes estiment que la fluorographie en début de grossesse est absolument contre-indiquée et qu'elle ne peut être pratiquée qu'après la 20e semaine de grossesse. De plus, il est recommandé de réaliser une fluorographie numérique pendant la grossesse, c'est-à-dire un examen réalisé avec un équipement plus moderne. Avec la fluorographie numérique, l'image est enregistrée non pas sur film, mais sur une matrice de photodiodes électroniques, et la dose de rayonnement unique est de 0,05 à 0,06 mSv.
Les méfaits de la fluorographie pendant la grossesse
Quel est l'impact de la fluorographie sur la grossesse? Selon une étude menée sous l'égide de l'American Academy of Family Physicians (AAFP), les effets tératogènes des rayons X sont responsables d'environ 2 % des malformations intra-utérines congénitales du fœtus.
Cependant, il manque encore des preuves scientifiques fiables quant aux effets nocifs de la fluorographie sur le fœtus pendant la grossesse. D'autant plus que l'embryon (le fœtus) est protégé dans l'utérus et que sa dose de rayonnement lors des examens radiologiques est généralement inférieure à celle reçue par une femme enceinte. On ignore encore comment la mesurer.
Les tissus embryonnaires et fœtaux, les cellules souches étant en constante division et différenciation, sont particulièrement sensibles aux rayons X. Les conséquences de la fluorographie – selon le concept d'effet sans seuil des rayonnements ionisants – peuvent être très graves, même à faibles doses. Cependant, les doses exactes de rayonnement n'ont pas été déterminées quant aux conséquences possibles à long terme, et même la durée après la conception (ou l'âge gestationnel) est approximative.
L'âge gestationnel et la dose de rayonnement sont les facteurs les plus importants pour prédire les effets potentiels sur le fœtus. Le rapport de la Commission internationale de protection radiologique (CIPR), intitulé « Grossesse et rayonnements médicaux », indique que les effets des rayonnements sur le fœtus sont observés à environ 50 mSv (0,05 Gy) à tous les stades de la grossesse. Des études sur des rongeurs ont montré que des malformations et des lésions du système nerveux central (SNC) peuvent survenir. On estime qu'une dose de 100 mSv (1 Gy) tuerait probablement 50 % des embryons, et qu'une dose cinq fois supérieure tuerait 100 % des embryons ou fœtus humains à 18 semaines de gestation.
Les experts du Conseil national américain de protection et de mesure des radiations (NCRP) notent dans le rapport « Exposition aux radionucléides de l’embryon/fœtus » que les effets à long terme (stochastiques) associés à l’irradiation prénatale comprennent la mort fœtale, des malformations ou un risque accru de développer un cancer plus tard dans la vie.
Complications après la procédure
Les informations scientifiques concernant l'effet de faibles doses de radiation sur un ovule fécondé avant son implantation dans la cavité utérine et au cours des 3 à 4 premières semaines suivant la conception sont extrêmement limitées. Pour certaines femmes qui ignoraient leur grossesse au moment de l'examen radiographique des poumons, les conséquences et complications possibles d'une fluorographie à environ deux semaines de grossesse sont une fausse couche. L'embryon ne comporte que quelques cellules, et la lésion d'une seule d'entre elles entraîne sa non-viabilité. Cependant, si l'embryon survit, il existe un risque élevé de mutations génétiques pouvant entraîner le développement d'anomalies congénitales. Par conséquent, les médecins recommandent dans ces cas un examen par un généticien et, au début du deuxième trimestre, une échographie du fœtus.
De la troisième à la neuvième semaine, la fréquence des défauts majeurs de développement peut augmenter, car à ce moment-là se produit une organogenèse intensive – la pose et la formation des organes du fœtus; la croissance peut ralentir.
La plupart des chercheurs s'accordent à dire qu'entre 16 et 25 semaines de grossesse, le seuil dose-dépendant des rayons X, qui ont un effet tératogène (notamment sur les fonctions cérébrales), augmente jusqu'à 100-500 mSv (0,1-0,5 Gy), car durant cette période, le système nerveux central du fœtus est moins sensible aux radiations. Mais il ne s'agit là que d'une hypothèse théorique.
Des recherches sont en cours pour déterminer le risque de cancer infantile suite à une exposition prénatale aux rayonnements ionisants.


 [
[