Nouvelles publications
Importance de la rythmicité du système immunitaire pour la croissance des tumeurs
Dernière revue: 02.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
En étudiant les modifications du système immunitaire des tumeurs tout au long de la journée, des scientifiques de l'Université de Genève et de l'Université Ludwig Maximilian de Munich démontrent leur impact sur le diagnostic et le traitement des patients.
Les traitements antitumoraux les plus prometteurs actuellement disponibles sont les immunothérapies, qui visent à renforcer le système immunitaire des patients atteints de cancer. Cependant, malgré leur grande efficacité dans certains cas, leur succès est parfois décevant. Comment expliquer cette variabilité?
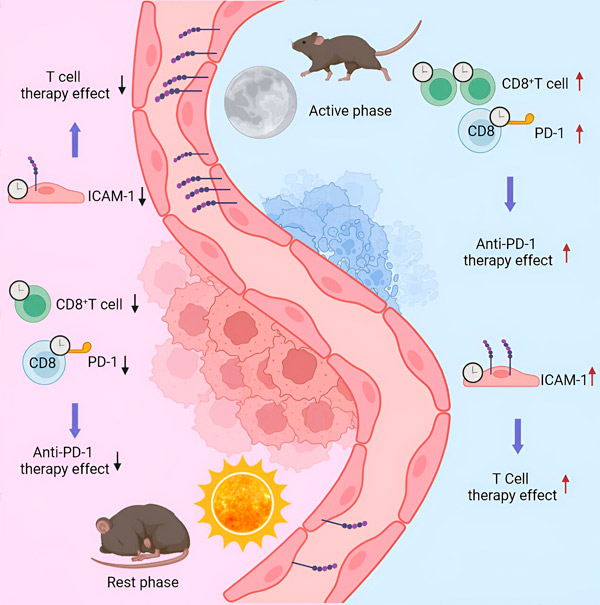
Lors d'études antérieures, une équipe de l'Université de Genève (UNIGE) et de l'Université Ludwig Maximilian de Munich (LMU) a constaté que la rythmicité du système immunitaire est importante pour la croissance tumorale. Ces mêmes scientifiques ont maintenant démontré que le profil immunitaire des tumeurs varie considérablement selon le moment de la journée où les biopsies sont réalisées.
Ces changements temporaires peuvent entraîner des erreurs de diagnostic et des traitements inappropriés. De plus, certaines cibles thérapeutiques jusqu'alors ignorées pourraient s'avérer essentielles pour lutter contre la maladie. Ces résultats, publiés dans la revue Cell, pourraient avoir des implications importantes pour les soins cliniques et la découverte de médicaments.
En 2022, une équipe de recherche dirigée par Christoph Scheiermann, professeur au Département de pathologie et d'immunologie et au Centre de recherche sur l'inflammation de la Faculté de médecine de l'UNIGE et de l'Université de Munich, a observé un phénomène inattendu: la croissance et la gravité des tumeurs étaient liées au rythme circadien des cellules immunitaires. « Mais pour exploiter ces résultats en clinique, nous devions en comprendre les détails dans un modèle proche de la réalité », explique Scheiermann.
Pour ce faire, les scientifiques ont injecté des cellules de mélanome à un groupe de souris, puis ont prélevé les tumeurs obtenues à différents moments de la journée deux semaines plus tard. Selon l'heure de la journée et, par conséquent, l'activation immunitaire de l'animal, le nombre de cellules immunitaires, ainsi que leur type et leurs caractéristiques, variaient considérablement. Ceci pourrait avoir des implications importantes en milieu clinique.
Source: Cell (2024). DOI: 10.1016/j.cell.2024.04.015
« À l'hôpital, les patients subissent une biopsie pour identifier la tumeur et ses caractéristiques immunitaires », explique Scheierman. « Le traitement, et en particulier l'immunothérapie, est ensuite déterminé en fonction de cette évaluation. Or, selon le moment de la biopsie, le nombre de cellules immunitaires infiltrées peut être très élevé (et la tumeur est alors classée comme “chaude”) ou très faible (“froide”), même s'il s'agit de la même tumeur. Une biopsie réalisée au mauvais moment peut conduire à un diagnostic erroné. »
Un regard sur le calendrier des immunothérapies
Pour se rapprocher le plus possible de la réalité clinique, les scientifiques ont appliqué deux traitements approuvés et largement utilisés à leurs groupes de souris: les cellules CAR-T (conçues spécifiquement pour reconnaître et cibler les protéines spécifiques aux tumeurs) et les inhibiteurs de points de contrôle immunitaires, qui suppriment les freins naturels du système immunitaire pour stimuler son activation contre les tumeurs.
« Administrés au mauvais moment, ces traitements n'avaient aucun effet. Administrés au bon moment, la charge tumorale pouvait être considérablement réduite », explique Scheierman. « Le nombre de cellules immunitaires présentes ou absentes dans la tumeur est un facteur, mais leurs caractéristiques et leur comportement le sont tout autant. »
En effet, selon la modulation des éléments moléculaires utilisés pour créer ces traitements, le moment de leur application devient crucial. Au bon moment, les cellules à détruire sont immédiatement reconnues. Au mauvais moment, les molécules ciblées sont exprimées à un niveau inférieur et le médicament est inefficace.
Adaptation des horaires et des méthodes de traitement
Ces études chez la souris sont étayées par des analyses des taux de survie des patients après immunothérapie. Un traitement matinal – au pic d'activation immunitaire chez l'homme – est systématiquement associé à de meilleurs taux de survie. Des études sont prévues pour évaluer l'impact d'une modification du calendrier de dépistage et de traitement sur les patients. D'autres projets exploreront des cibles médicamenteuses potentielles jusqu'ici sous-estimées.
De plus, ces découvertes sur les rythmes immunitaires ont des implications encore plus larges: en termes de médecine personnalisée, d’une part, pour adapter les approches thérapeutiques aux profils temporels des patients (10 à 20 % des personnes ont un rythme biologique qui ne coïncide pas avec la population générale), et dans le cadre d’autres pathologies, notamment les maladies auto-immunes.
