Expert médical de l'article
Nouvelles publications
Alopécie focale
Dernière revue: 08.07.2025

Tout le contenu iLive fait l'objet d'un examen médical ou d'une vérification des faits pour assurer autant que possible l'exactitude factuelle.
Nous appliquons des directives strictes en matière d’approvisionnement et ne proposons que des liens vers des sites de médias réputés, des instituts de recherche universitaires et, dans la mesure du possible, des études évaluées par des pairs sur le plan médical. Notez que les nombres entre parenthèses ([1], [2], etc.) sont des liens cliquables vers ces études.
Si vous estimez qu'un contenu quelconque de notre contenu est inexact, obsolète ou discutable, veuillez le sélectionner et appuyer sur Ctrl + Entrée.
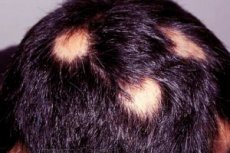
L'alopécie areata est une maladie plutôt rare, qui attire néanmoins l'attention de nombreux scientifiques. Elle est intéressante car la perte de cheveux, qui débute en pleine forme, s'arrête brutalement. Elle peut persister longtemps et entraîner une calvitie complète sur certaines zones du crâne, voire du corps, ou s'arrêter très rapidement.
La pelade débute généralement par une petite zone de calvitie qui peut évoluer vers une perte de cheveux complète du cuir chevelu (pelade totale) ou du corps entier (pelade universelle). Une perte de cheveux importante ne touche qu'une faible proportion des personnes atteintes de pelade, environ 7 %, même si cette proportion atteignait récemment 30 %.
Il existe trois types de cheveux à la limite de la calvitie: en forme de cône, en forme de massue et en forme de point d'exclamation. Les cheveux en régénération sont fins et dépigmentés, et ce n'est que plus tard qu'ils retrouvent leur couleur et leur texture normales. La régénération capillaire peut se produire sur une zone du cuir chevelu, tandis que la chute peut se poursuivre sur une autre.
Selon diverses estimations, entre 7 et 66 % (en moyenne 25 %) des personnes souffrant d'alopécie focale présentent également des anomalies de la formation des ongles. La dystrophie unguéale peut être légère (rugosité, écaillage) ou sévère.
Les causes des différentes manifestations de la maladie n'ont pas été suffisamment étudiées. Pendant longtemps, on s'est demandé si les différentes formes de perte de cheveux relevaient de la même maladie. Il semblerait qu'il existe des différences dans l'apparition et le développement de la maladie, que les scientifiques ignorent encore. Des recherches intensives sont menées dans ce domaine, et certains éléments ont déjà été clarifiés.
Qui est susceptible de souffrir d’alopécie areata?
Des études démographiques ont montré que 0,05 à 0,1 % de la population souffre d'alopécie au moins une fois. En Angleterre, on compte entre 30 000 et 60 000 personnes atteintes d'alopécie focale, entre 112 000 et 224 000 aux États-Unis et entre 2,25 000 et 4,5 millions dans le monde. Les premiers signes d'alopécie apparaissent généralement entre 15 et 25 ans.
Il a été démontré que dans 10 à 25 % des cas, la maladie a une origine familiale. La plupart des personnes souffrant d'alopécie focale sont en bonne santé, à l'exception des cas d'alopécie causés par le syndrome de Down, la maladie d'Addison, les troubles thyroïdiens, le vitiligo et plusieurs autres maladies.
Il existe deux écoles de pensée concernant l'incidence de la pelade chez les hommes et les femmes: soit la maladie touche autant les hommes que les femmes (1:1), soit elle touche davantage les femmes (2:1). Dans de nombreuses maladies auto-immunes, les femmes sont encore plus touchées (10:1 dans le lupus érythémateux disséminé).
On pense que cela est dû aux différences de niveaux hormonaux entre les hommes et les femmes.
L'immunité humorale et cellulaire des femmes est en moyenne plus active que celle des hommes et résiste mieux aux infections bactériennes et virales. Cependant, cette immunité hautement mobile est plus susceptible de développer des processus auto-immuns. On sait que de nombreuses hormones, notamment les stéroïdes sexuels, l'adrénaline, les glucocorticoïdes, les hormones thymiques et la prolactine, affectent l'activité des lymphocytes. Cependant, l'hormone la plus puissante sur le système immunitaire reste l'œstrogène, l'hormone sexuelle féminine.
Stratégie de traitement de l'alopécie areata
Les cheveux peuvent se régénérer même après de nombreuses années de maladie. Un nombre important de patients, notamment ceux atteints d'une forme légère de la maladie, peuvent bénéficier d'une régénération capillaire spontanée. Avec un traitement approprié, une rémission peut survenir même dans les cas graves. Bien sûr, il existe des formes incurables, et des cas où la repousse capillaire ne se fait qu'avec un traitement constant, et où, lorsqu'il est interrompu, les cheveux tombent à nouveau en quelques jours.
Chez certains patients, malgré le traitement, la maladie récidive. Malheureusement, il n'existe pas de remède universel ni de méthode pour traiter l'alopécie focale. Voici quelques conseils pratiques utiles:
- Pour maximiser l’effet esthétique du traitement de l’alopécie areata sévère et visible, il est nécessaire de traiter l’ensemble du cuir chevelu, et pas seulement les zones visiblement affectées;
- Vous ne devez pas vous attendre à des changements positifs avant trois mois;
- La repousse cosmétique des cheveux peut prendre un an ou plus, un traitement continu augmentant la probabilité d'une croissance permanente des cheveux, mais des zones chauves individuelles peuvent apparaître et disparaître;
- Chez les patients souffrant de perte de cheveux périodique, l’effet du traitement est amélioré par l’administration prophylactique d’antihistaminiques;
- La croissance des cheveux est également favorisée par la prise préventive de multivitamines; dans les cas graves de la maladie, des injections de vitamines B sont recommandées;
- Le facteur psychologique joue un rôle important dans l'efficacité du traitement. Plusieurs méthodes thérapeutiques peuvent donner des résultats, mais leur interruption peut entraîner une récidive de la maladie. Toutes les méthodes actuellement utilisées sont plus efficaces dans les formes légères de la maladie et moins efficaces dans les lésions sévères. Les différentes méthodes thérapeutiques peuvent être classées en plusieurs groupes:
- irritants non spécifiques: anthraline, huile de croton, dithranol, etc.
- agents provoquant des dermatites de contact: dinitrochlorobenzène, diphénylcyclopropénone, ester dibutylique d'acide carboxylique, etc.
- immunosuppresseurs non spécifiques: corticoïdes, 8-méthoxypsoralène en association avec les UVA (PUVAthérapie);
- immunosuppresseurs spécifiques: cyclosporine;
- méthodes d’action directe sur les follicules pileux: minoxidil;
- méthodes alternatives de traitement;
- traitement expérimental: néoral, tacrolimus (FK506), cytokines.
Médicaments pour lutter contre la calvitie
Jusqu'à récemment, les scientifiques étaient stupéfaits par la crédulité des gens, prêts à essayer n'importe quel moyen promettant une restauration capillaire. Cependant, comme l'ont montré des études, les gens sont si facilement influençables que la croissance des cheveux peut être provoquée par une substance inerte.
Différentes émotions et attitudes mentales peuvent avoir un impact important sur les cheveux, provoquant leur croissance ou leur chute. Il est donc difficile d'évaluer objectivement l'efficacité des différents remèdes contre la calvitie. D'autres difficultés surviennent du fait que la calvitie peut survenir pour diverses raisons. Ainsi, une substance peut être efficace contre un type de calvitie, mais pas contre un autre.
Les substances suivantes, apparentées aux médicaments, sont utilisées pour traiter l’alopécie:
- minoxidil et ses analogues;
- bloqueurs de dihydrotestostérone et autres antiandrogènes;
- agents anti-inflammatoires (corticostéroïdes);
- irritants à action immunosuppressive;
- substances qui régulent les processus prolifératifs dans l'épiderme;
- Les photosensibilisateurs utilisés en photochimiothérapie. Les méthodes physiothérapeutiques et les médecines dites alternatives – préparations à base de composés naturels et d'extraits de plantes utilisées par différents peuples pour renforcer et faire pousser les cheveux – sont une aide précieuse dans le traitement complexe de l'alopécie.
Photochimiothérapie pour l'alopécie focale
Les rayons UV jouent un rôle important dans le traitement de l'alopécie. Il est reconnu qu'un séjour de courte durée dans des régions ensoleillées a un effet positif sur la croissance des cheveux.
Cependant, il arrive aussi que certains patients subissent une exacerbation de l'alopécie en été. La PUVAthérapie (photochimiothérapie) est l'abréviation d'une méthode utilisant des photosensibilisateurs (psoralènes) et un rayonnement UV de grande longueur d'onde de la gamme A. La division de la région ultraviolette du spectre en gammes A (320-400 nm), B (280-320 nm) et C (< 280 nm) a été introduite en médecine en raison de la sensibilité différente de la peau à ces types de rayonnement.
La peau est la partie la moins sensible aux rayons UVA.
Actuellement, on utilise la PUVAthérapie locale (pour les formes légères et modérées d'alopécie focale) et générale (pour les formes sévères de la maladie), utilisant des psoralènes en usage externe sous forme de solutions (pour les formes légères), par voie orale sous forme de comprimés ou en association (pour les formes sévères). Le traitement comprend 20 à 25 séances d'irradiation pour les formes légères ou 25 à 30 séances pour les formes modérées et sévères de la maladie, réalisées 4 à 5 fois par semaine. Les cures sont répétées après 1 à 3 mois, selon l'effet clinique.
Les groupes de psoralènes suivants sont utilisés:
- pour administration orale - 8-méthoxypsoralène, 5-méthoxypsoralène;
- pour usage local - émulsion huileuse à 1% de 8-méthoxypsoralène (« Oxoralen-Ultra ») et du médicament synthétique 4,5,8-triméthylpsoralène (utilisé sous forme de bains).
Le principal avantage de l’application topique des psoralènes est l’élimination des nausées et des maux de tête (un effet secondaire observé chez une proportion significative de patients prenant des psoralènes par voie orale).
Les psoralènes n'agissent sur la peau que lorsqu'ils sont exposés aux rayons ultraviolets. Lors de la photosensibilisation, la synthèse d'ADN cellulaire est sélectivement inhibée dans l'épiderme par la liaison photochimique de l'ADN au psoralène, ce qui a un effet direct sur le système immunitaire cutané sans inhiber la fonction cellulaire épidermique. La PUVAthérapie est censée affecter la fonction des lymphocytes T et la présentation des antigènes, et supprimer l'attaque immunologique locale sur le follicule pileux en réduisant les cellules de Langerhans. La PUVAthérapie procure une immunosuppression générale par stimulation directe ou indirecte (via l'interleukine 1) des prostaglandines E2, entraînant un blocage lymphatique efférent.
La PUVAthérapie est pratiquée uniquement dans un établissement médical par un médecin spécialisé et expérimenté. Le patient prend du psoralène avec un repas maigre ou du lait 1,5 à 2 heures avant l'irradiation. Lors de la première séance, une dose moyenne de 0,5 à 3,0 J/cm² (selon le type de peau) ou une dose phototoxique minimale est administrée. La durée de séjour en cabine varie pour chaque patient. La durée d'irradiation est enregistrée et augmentée à chaque séance. L'application locale d'une émulsion huileuse de 8-méthoxypsoralène (1 mg/L) à 37 °C et une irradiation UV à doses uniques de 0,3 à 8,0 J/cm² pendant 20 minutes, 3 à 4 fois par semaine, donnent de bons résultats. Après 24 semaines, avec une dose totale d'irradiation de 60,9 à 178,2 J/cm², une repousse capillaire quasi complète a été observée chez 8 patients sur 9.
Certains patients peuvent présenter une rechute de la maladie avec une réduction progressive de la PUVA, en moyenne 10 semaines après l'arrêt du traitement. L'efficacité de la PUVAthérapie dépend également de la forme clinique de l'alopécie, de la durée de la maladie, du stade du processus et de la durée de la dernière rechute. La PUVAthérapie est associée à des corticostéroïdes topiques, de l'anthraline, du calcipotriol et des rétinoïdes aromatiques (acitrétine, étrétinate). Cette association permet d'utiliser une dose totale de rayonnement UV plus faible.
Les contre-indications à la PUVAthérapie sont: intolérance individuelle aux médicaments, maladies gastro-intestinales aiguës, diabète sucré, thyrotoxicose, hypertension, tuberculose, grossesse, cachexie, cataracte, tumeurs, maladies du foie, des reins, du cœur, du système nerveux, et maladies caractérisées par une hypersensibilité à la lumière. Ce traitement est déconseillé aux enfants et aux personnes de moins de 18 ans, ainsi qu’aux patients de plus de 55 ans.
Une analyse comparative des publications scientifiques des 10 dernières années suggère que la thérapie PUVA est moins efficace que la thérapie immunosuppressive topique chez les patients atteints d'alopécie focale.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

